

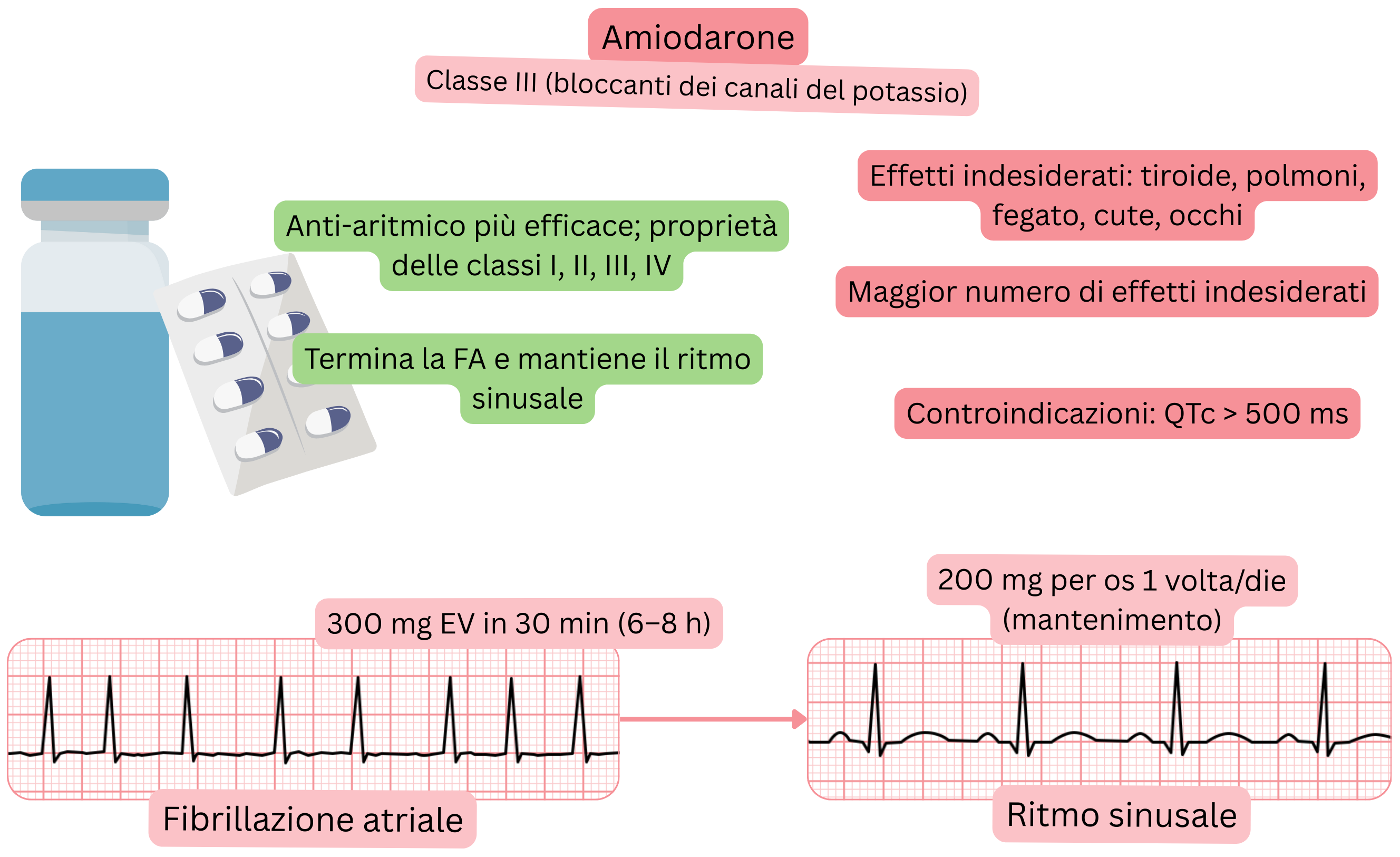
Classificazione:
Meccanismo:
Effetto sulla FA:
Volume di distribuzione dell’amiodarone
| Proprietà di base dell’amiodarone | |
|---|---|
| Proprietà | Spiegazione |
| Inizio d’azione | 7–21 giorni (per via orale) |
| Effetto a lungo termine | Diventa evidente solo dopo un carico di ~10 g (endovenosa + per via orale) |
| Emivita | ~50 giorni (per via orale) |
| Effetto dopo sospensione | 2–3 mesi |
| Aggiustamenti di dose | Diventano evidenti con ritardo (settimane) |
Carico di amiodarone (10 g)
| Amiodarone e fibrillazione atriale (FA) |
|---|
| Nomi commerciali |
| Cordarone, Amiodaron, Amiohexal, Amiokordin, Aratac, Acrodarona |
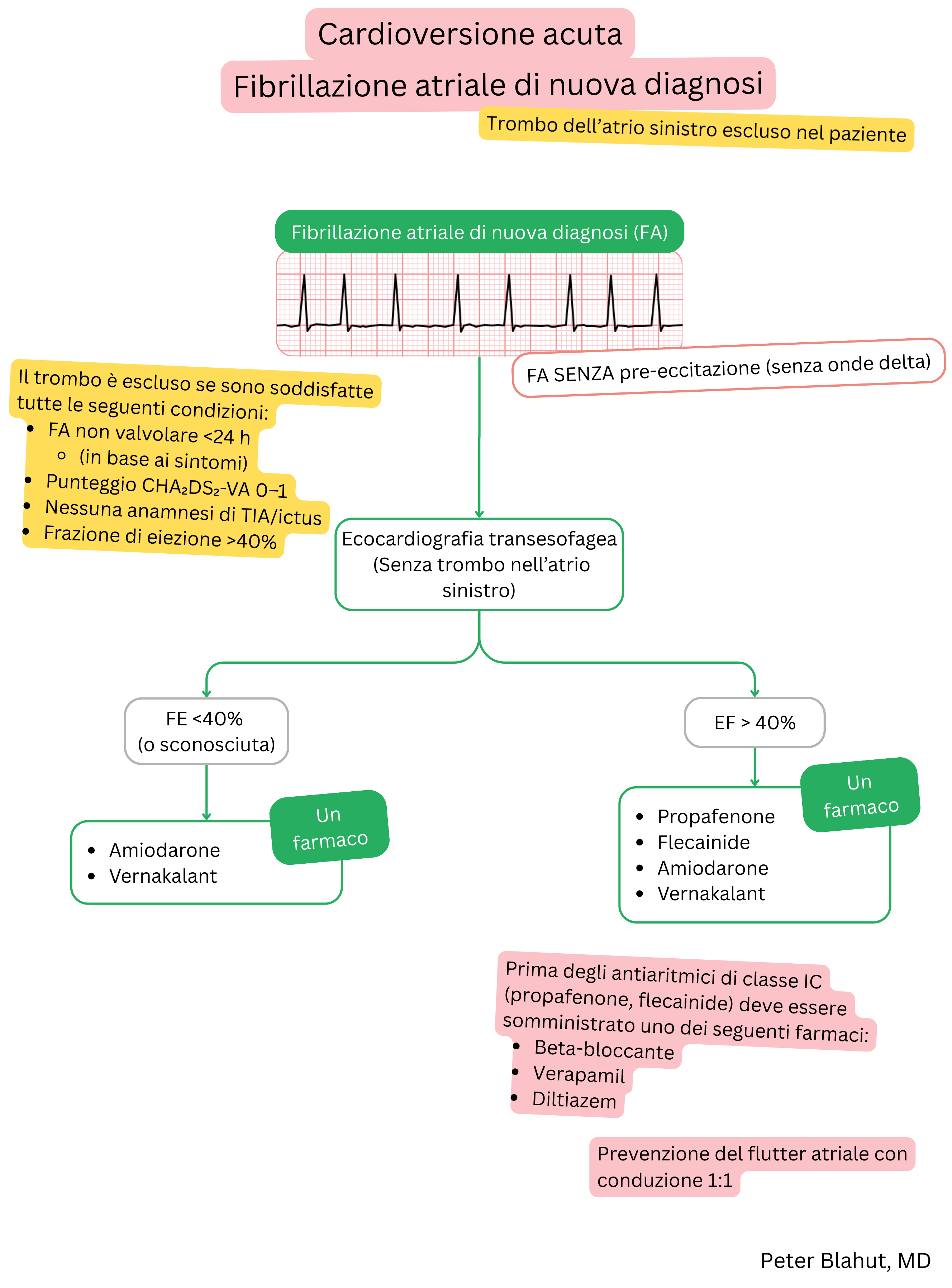
| Indicazioni |
|
| Posologia |
|
| Inizio d’azione |
|
| Effetto |
Tempo alla conversione a ritmo sinusale e tasso di successo
|
| Durata d’azione |
|
| Controindicazioni |
|
Monitoraggio del paziente prima e dopo l’inizio dell’amiodarone:
| Monitoraggio del paziente prima e durante terapia con amiodarone | ||
|---|---|---|
| Tempo | Cosa monitorare | Motivo di sospensione del trattamento |
| Prima dell’inizio |
ECG (intervallo QTc, blocco AV) Funzione tiroidea (TSH, fT4) Esami epatici (ALT, AST, GGT, ALP, bilirubina) Elettroliti (Na, K, Mg) Radiografia del torace o HRCT Spirometria Visita oculistica Esame clinico (cute, stato neurologico) |
QTc > 500 ms Blocco AV di II o III grado Esami epatici alterati Ipotiroidismo o ipertiroidismo Severe alterazioni elettrolitiche (soprattutto ipokaliemia) Fibrosi polmonare o polmonite interstiziale |
| Ogni 6 mesi |
ECG (intervallo QTc, blocco AV) Funzione tiroidea (TSH, fT4) Esami epatici (ALT, AST, GGT, ALP, bilirubina) Elettroliti (Na, K, Mg) Esame clinico (cute, stato neurologico) |
QTc > 500 ms Blocco AV di II o III grado Tosse, dispnea, anomalie radiografiche Esami epatici alterati Disturbi visivi (depositi corneali, neuropatia ottica) Reazioni cutanee (colorazione blu-grigia, fotosensibilità) Severe alterazioni elettrolitiche (soprattutto ipokaliemia) |
| Ogni 12 mesi |
Visita oculistica Radiografia del torace o HRCT Spirometria Esame clinico (cute, stato neurologico) |
Tosse, dispnea, anomalie radiografiche Disturbi visivi (depositi corneali, neuropatia ottica) Reazioni cutanee (colorazione blu-grigia, fotosensibilità) |
L’amiodarone è il farmaco antiaritmico più efficace ma è associato al più alto tasso di effetti indesiderati per l’accumulo tissutale.
Effetti indesiderati – possono comparire dopo 1–2 mesi di terapia con amiodarone:
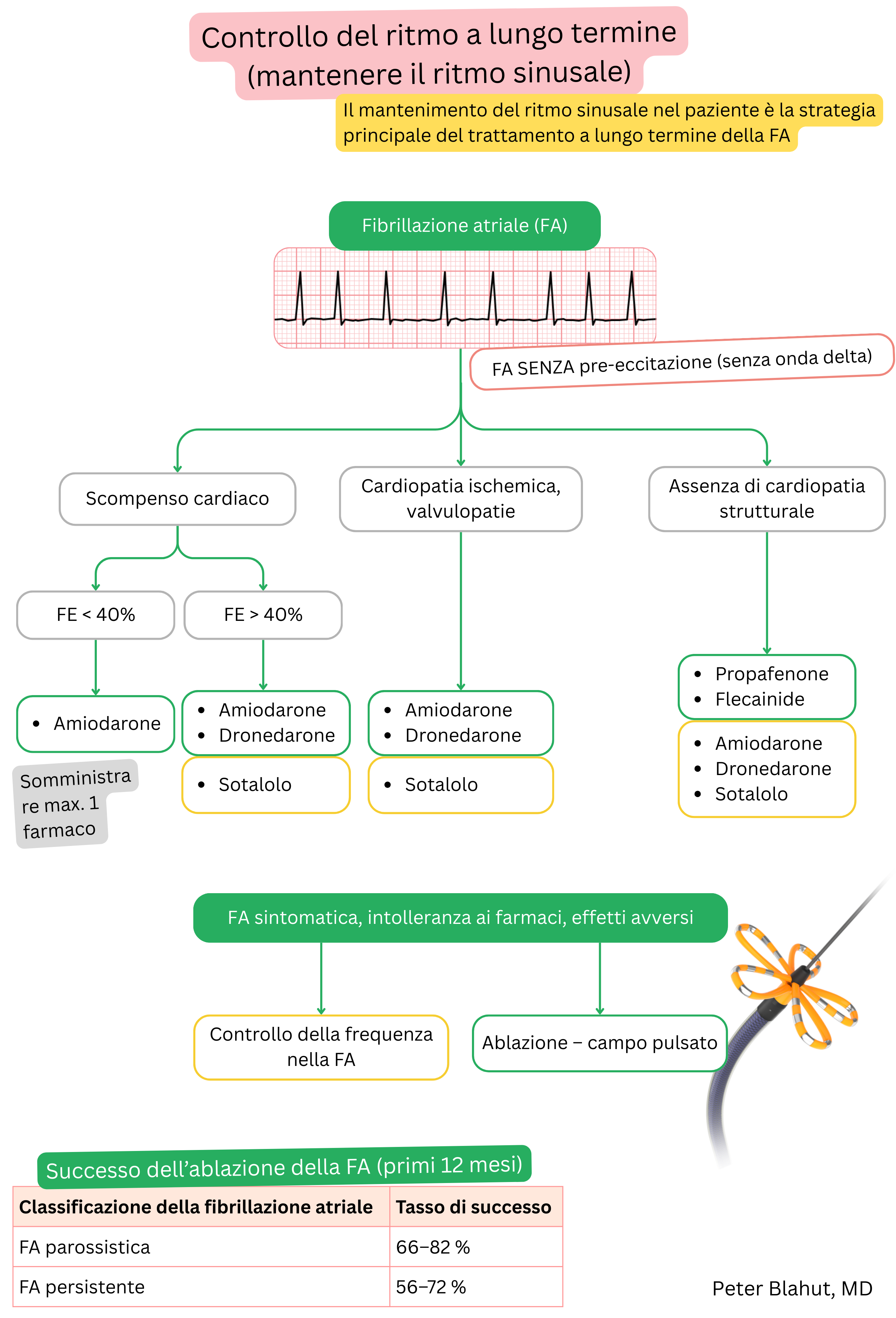
Amiodarone e dronedarone appartengono entrambi alla Classe III dei farmaci antiaritmici, ma differiscono nelle loro proprietà.
| Amiodarone vs dronedarone e fibrillazione atriale | ||
|---|---|---|
| Proprietà | Amiodarone | Dronedarone |
| Efficacia (mantenimento RS) | 60–70 % a 1 anno | 30–40 % a 1 anno |
| Inizio d’azione | Lento (giorni–settimane, effetto completo dopo carico di ~10 g) | Più rapido (3–6 ore) |
| Durata d’azione | Persiste 2–3 mesi dopo sospensione | 12–24 ore (scompare dopo omissione della dose) |
| Paziente adatto | Anche con cardiopatia strutturale | Paziente senza cardiopatia strutturale e con frazione di eiezione preservata |
| Insufficienza cardiaca | Può essere utilizzato (inclusa HFrEF) | Controindicato (NYHA III–IV, HFrEF < 40 %) |
| Accumulo tissutale | Sì – tessuto adiposo, polmoni, occhio, tiroide | Minimo |
| Polmoni (tossicità) | Fibrosi polmonare, polmonite interstiziale | Nessuna tossicità polmonare |
| Fegato (tossicità) | Epatotossicità lieve, aumento degli enzimi epatici | Possibile epatite severa, insufficienza epatica |
| Tiroide (tossicità) | Ipotiroidismo e ipertiroidismo | Nessun effetto sulla tiroide |
| Occhi (tossicità) | Depositi corneali, neuropatia ottica | Nessuna tossicità oculare |
| Cute (tossicità) | Fotosensibilità, colorazione cutanea blu-grigia | Eruzione cutanea, prurito |
Queste linee guida sono non ufficiali e non rappresentano linee guida formali emesse da alcuna società professionale di cardiologia. Sono destinate esclusivamente a scopi educativi e informativi.
