

Num doente com fibrilhação auricular (FA) sob terapêutica anticoagulante com hemorragia ativa,
Para a abordagem da hemorragia, é essencial a seguinte informação-chave sobre a terapêutica anticoagulante:
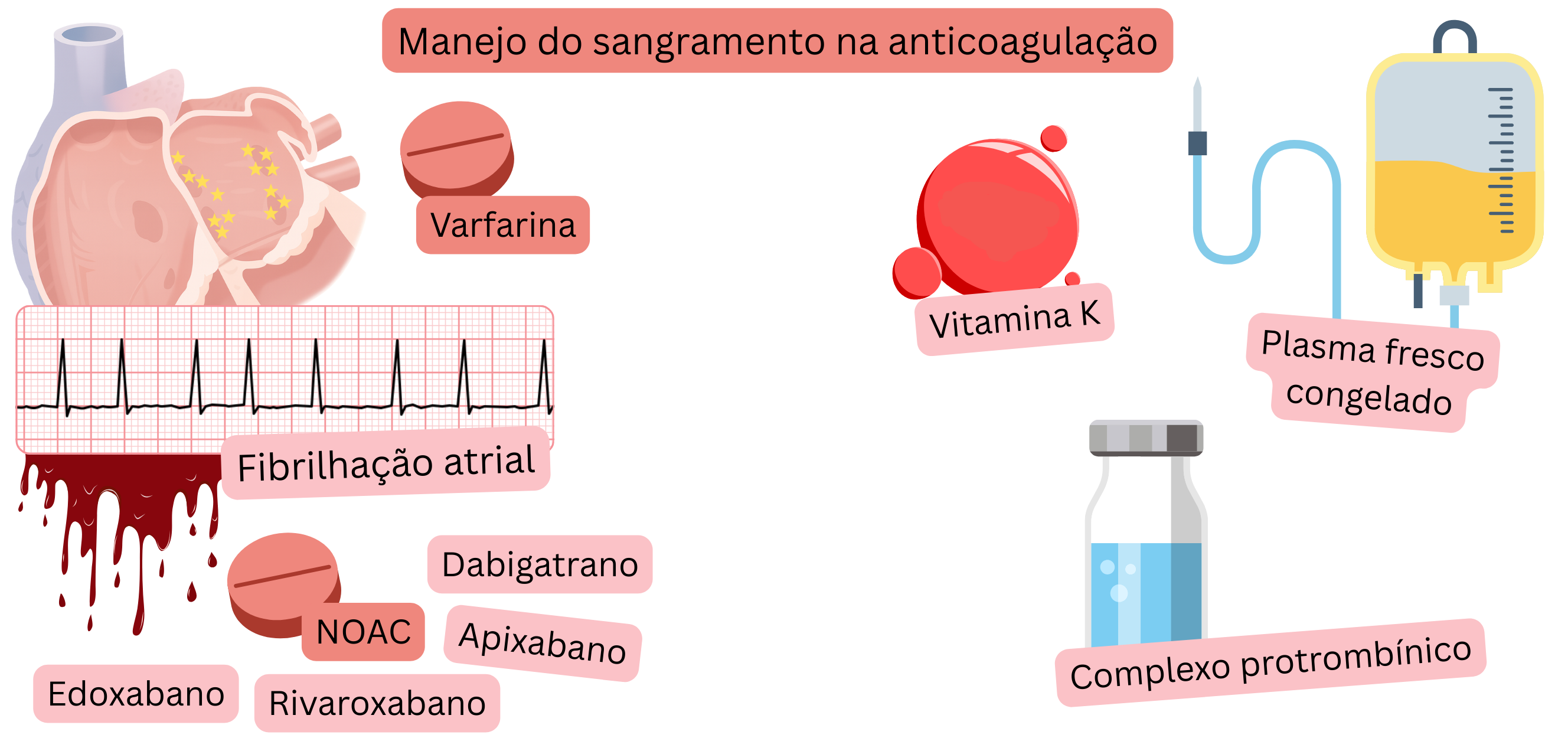
Vitamina K
Concentrado de complexo protrombínico
Plasma fresco congelado
Hemorragia num doente com FA sob NOAC:
| Varfarina – Abordagem da hemorragia | ||
|---|---|---|
| Intervenção | Início de ação | Dose padrão |
| Concentrado de complexo protrombínico | 10 – 30 min |
|
| Plasma fresco congelado | 4 – 6 horas |
|
| Vitamina K | 6 – 12 horas por via intravenosa 24 horas por via oral |
|
Parâmetros laboratoriais que fornecem informação aproximada sobre o efeito/sobredosagem da terapêutica anticoagulante:
Não é necessária monitorização de rotina dos NOAC.
| Terapêutica anticoagulante (início, duração do efeito e antídoto) | |||
|---|---|---|---|
| Fármaco | Início de ação | Efeito clínico após a última dose | Antídoto / terapêutica de reversão |
| Varfarina | 3 – 5 dias | 3 – 5 dias | Vitamina K, CCP, PFC |
| Dabigatrano | 1 – 3 horas | 24 – 36 horas | Idarucizumab |
| Apixabano | 2 – 4 horas | 24 horas | Andexanet alfa, CCP (off-label) |
| Rivaroxabano | 2 – 4 horas | 24 horas | Andexanet alfa, CCP (off-label) |
| Edoxabano | 1 – 2 horas | 24 horas | CCP (off-label) |
| HBPM | 2 – 4 horas | 12 – 24 horas | Parcialmente neutralizada pela protamina |
HBPM – Heparina de Baixo Peso Molecular (Enoxaparina, Dalteparina, Nadroparina). CCP – Concentrado de Complexo Protrombínico (Concentrado de complexo protrombínico). PFC – Plasma Fresco Congelado. Off-label significa utilização de um fármaco fora de uma indicação aprovada.
A terapêutica antiagregante plaquetária tem uma semi-vida muito curta, mas um efeito clínico muito prolongado,
Os fármacos antiagregantes têm semi-vida plasmática curta, mas o seu efeito clínico é prolongado.
| Terapêutica antiagregante plaquetária (semi-vida de eliminação e efeito clínico) | ||
|---|---|---|
| Fármaco | Semi-vida de eliminação | Efeito clínico após a última dose |
| Ácido acetilsalicílico | 20 min | 7 – 10 dias |
| Clopidogrel | 6 horas | 7 – 10 dias |
| Ticagrelor | 7 – 9 horas | 3 – 5 dias |
| Prasugrel | 7 horas | 7 – 10 dias |
Risco anual aproximado de hemorragia major em doentes com score HAS-BLED < 2.
| Risco de hemorragia major com HAS-BLED < 2 | |
|---|---|
| Terapêutica | Risco de hemorragia major (por ano) |
| Varfarina | 1.1 – 2.3 % |
| NOAC | 1.0 – 2.0 % |
| Ácido acetilsalicílico | 0.5 – 1.5 % |
| Terapêutica antiagregante dupla (DAPT) | 1.5 – 2.5 % |
| Sem terapêutica antitrombótica | < 0.3 % |
| Abordagem da hemorragia e terapêutica anticoagulante | Classe |
|---|---|
| Em hemorragia ativa (major ou não major), recomenda-se interrupção imediata da terapêutica anticoagulante e investigação da fonte hemorrágica. | I |
| Em hemorragia não major (durante terapêutica com varfarina), recomenda-se suspensão da varfarina e aguardar que o INR desça abaixo de 2 e que a hemorragia cesse. | I |
| Em hemorragia não major (durante terapêutica com varfarina), deve administrar-se vitamina K (por via oral ou por via intravenosa) e permitir que o INR desça abaixo de 2. | IIa |
| Em hemorragia major (durante terapêutica com varfarina), deve administrar-se concentrado de complexo protrombínico. | IIa |
| Em hemorragia não major (durante terapêutica com NOAC), recomenda-se suspender o NOAC durante 1–2 dias e aguardar que a hemorragia cesse. | I |
| Em hemorragia não major (durante terapêutica com NOAC), deve administrar-se carvão ativado ou lavagem gástrica (se o doente tiver tomado NOAC nas últimas 4 horas). | IIa |
| Em hemorragia major (durante terapêutica com NOAC), deve administrar-se um antídoto ou concentrado de complexo protrombínico. | IIa |
Estas diretrizes são não oficiais e não representam diretrizes formais emitidas por qualquer sociedade profissional de cardiologia. Destinam-se apenas a fins educacionais e informativos.
