

Chez un patient atteint de fibrillation atriale (FA) sous traitement anticoagulant présentant un saignement actif,
Pour la prise en charge d’un saignement, les informations clés suivantes concernant le traitement anticoagulant sont essentielles :
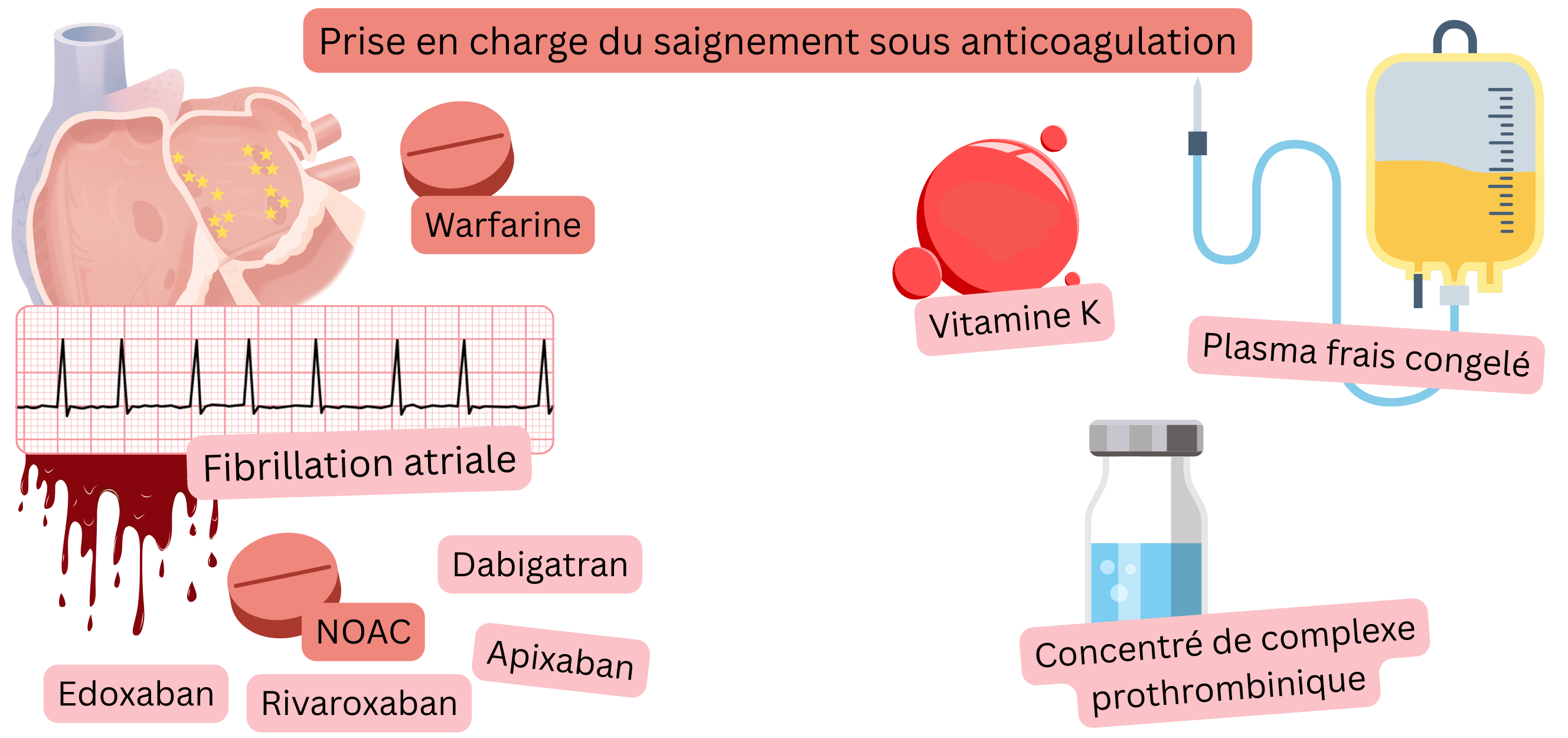
Vitamine K
Concentré de complexe prothrombinique
Plasma frais congelé
Saignement chez un patient atteint de FA sous AOD :
| Warfarine – Prise en charge d’un saignement | ||
|---|---|---|
| Intervention | Délai d’action | Posologie standard |
| Concentré de complexe prothrombinique | 10 – 30 min |
|
| Plasma frais congelé | 4 – 6 heures |
|
| Vitamine K | 6 – 12 heures par voie intraveineuse 24 heures par voie orale |
|
Paramètres biologiques fournissant une information approximative sur l’effet/le surdosage du traitement anticoagulant :
Le suivi biologique de routine des AOD n’est pas nécessaire.
| Traitement anticoagulant (début d’action, durée d’effet et antidote) | |||
|---|---|---|---|
| Médicament | Début d’action | Effet clinique après la dernière prise | Antidote / traitement de réversion |
| Warfarine | 3 – 5 jours | 3 – 5 jours | Vitamine K, CCP, PFC |
| Dabigatran | 1 – 3 heures | 24 – 36 heures | Idarucizumab |
| Apixaban | 2 – 4 heures | 24 heures | Andexanet alfa, CCP (hors AMM) |
| Rivaroxaban | 2 – 4 heures | 24 heures | Andexanet alfa, CCP (hors AMM) |
| Edoxaban | 1 – 2 heures | 24 heures | CCP (hors AMM) |
| HBPM | 2 – 4 heures | 12 – 24 heures | Neutralisation partielle par la protamine |
HBPM – Héparine de bas poids moléculaire (énoxaparine, daltéparine, nadroparine). CCP – Concentré de complexe prothrombinique (Concentré de complexe prothrombinique). PFC – Plasma frais congelé. Hors AMM signifie utilisation d’un médicament en dehors d’une indication approuvée.
Le traitement antiagrégant plaquettaire a une demi-vie très courte mais un effet clinique très prolongé,
Les antiagrégants plaquettaires ont une demi-vie plasmatique courte, mais leur effet clinique persiste longtemps.
| Traitement antiagrégant plaquettaire (demi-vie d’élimination et effet clinique) | ||
|---|---|---|
| Médicament | Demi-vie d’élimination | Effet clinique après la dernière prise |
| Aspirine | 20 min | 7 – 10 jours |
| Clopidogrel | 6 heures | 7 – 10 jours |
| Ticagrelor | 7 – 9 heures | 3 – 5 jours |
| Prasugrel | 7 heures | 7 – 10 jours |
Risque annuel approximatif d’hémorragie majeure chez les patients ayant un score HAS-BLED < 2.
| Risque d’hémorragie majeure avec HAS-BLED < 2 | |
|---|---|
| Traitement | Risque d’hémorragie majeure (par an) |
| Warfarine | 1.1 – 2.3 % |
| AOD | 1.0 – 2.0 % |
| Aspirine | 0.5 – 1.5 % |
| Bithérapie antiagrégante (DAPT) | 1.5 – 2.5 % |
| Aucun traitement antithrombotique | < 0.3 % |
| Prise en charge d’un saignement et traitement anticoagulant | Classe |
|---|---|
| En cas de saignement actif (majeur ou non majeur), l’interruption immédiate du traitement anticoagulant et la recherche de la source hémorragique sont recommandées. | I |
| En cas de saignement non majeur (sous warfarine), l’arrêt de la warfarine et l’attente d’une diminution de l’INR en dessous de 2 et de l’arrêt du saignement sont recommandés. | I |
| En cas de saignement non majeur (sous warfarine), la vitamine K (par voie orale ou intraveineuse) doit être administrée, et l’INR doit être autorisé à diminuer en dessous de 2. | IIa |
| En cas de saignement majeur (sous warfarine), un concentré de complexe prothrombinique doit être administré. | IIa |
| En cas de saignement non majeur (sous AOD), l’interruption des AOD pendant 1–2 jours et l’attente de l’arrêt du saignement sont recommandées. | I |
| En cas de saignement non majeur (sous AOD), du charbon activé ou un lavage gastrique doit être administré (si le patient a pris un AOD dans les 4 heures). | IIa |
| En cas de saignement majeur (sous AOD), un antidote ou un concentré de complexe prothrombinique doit être administré. | IIa |
Ces recommandations sont non officielles et ne représentent pas des recommandations formelles émises par une société professionnelle de cardiologie. Elles sont destinées uniquement à des fins éducatives et informatives.
