

En un paciente con fibrilación auricular (FA) en tratamiento anticoagulante que presenta hemorragia activa,
Para el manejo de la hemorragia, es esencial la siguiente información clave sobre la terapia anticoagulante:
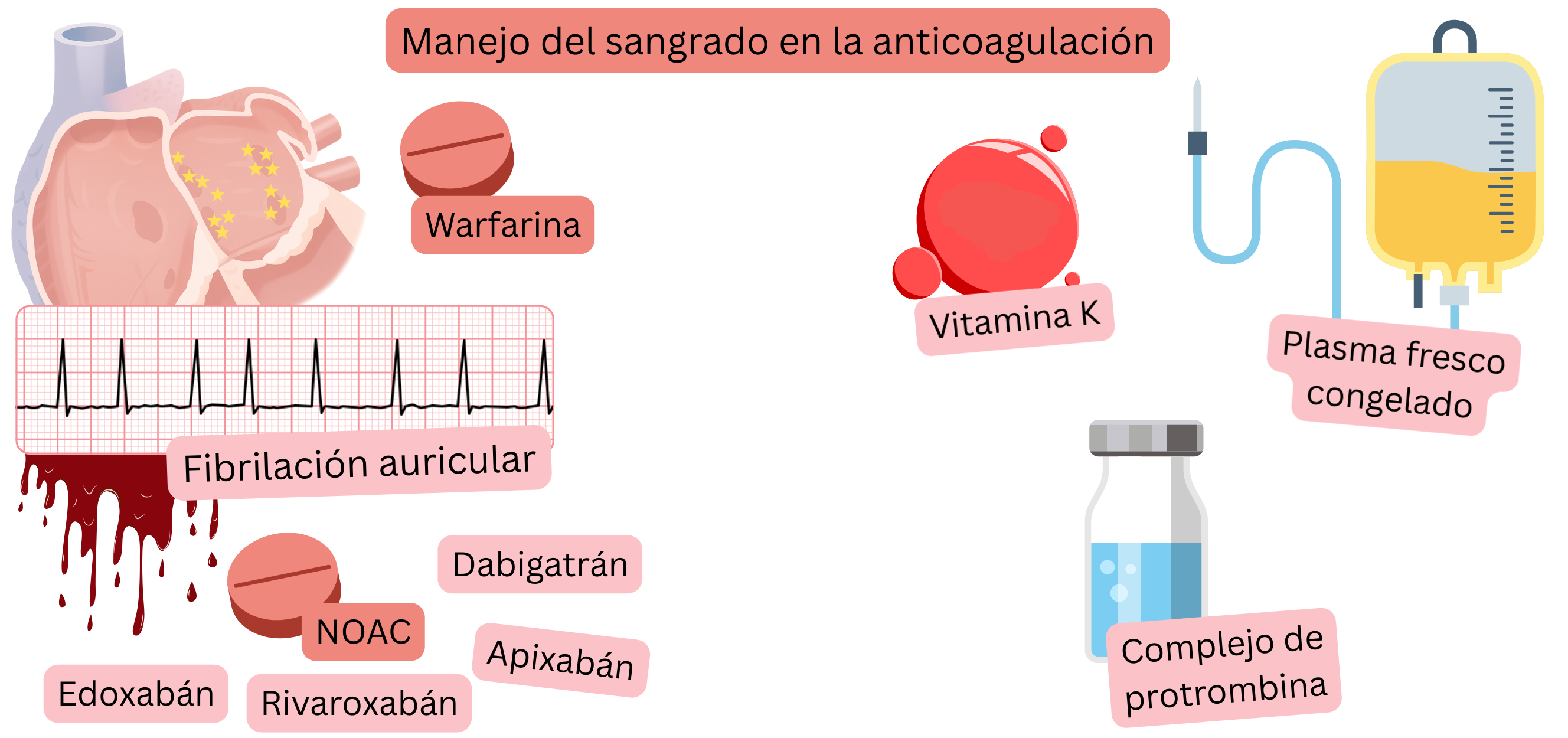
Vitamina K
Concentrado de complejo protrombínico
Plasma fresco congelado
Hemorragia en un paciente con FA que recibe NOAC:
| Warfarina – Manejo de la hemorragia | ||
|---|---|---|
| Intervención | Inicio de acción | Dosis estándar |
| Concentrado de complejo protrombínico | 10 – 30 min |
|
| Plasma fresco congelado | 4 – 6 horas |
|
| Vitamina K | 6 – 12 horas intravenosa 24 horas oral |
|
Parámetros de laboratorio que proporcionan información aproximada sobre el efecto/sobredosis de la terapia anticoagulante:
No se requiere monitorización rutinaria de los NOAC.
| Terapia anticoagulante (inicio, duración del efecto y antídoto) | |||
|---|---|---|---|
| Fármaco | Inicio de acción | Efecto clínico tras la última dosis | Antídoto / terapia de reversión |
| Warfarina | 3 – 5 días | 3 – 5 días | Vitamina K, CCP, PFC |
| Dabigatrán | 1 – 3 horas | 24 – 36 horas | Idarucizumab |
| Apixabán | 2 – 4 horas | 24 horas | Andexanet alfa, CCP (off-label) |
| Rivaroxabán | 2 – 4 horas | 24 horas | Andexanet alfa, CCP (off-label) |
| Edoxabán | 1 – 2 horas | 24 horas | CCP (off-label) |
| HBPM | 2 – 4 horas | 12 – 24 horas | Neutralización parcial con protamina |
HBPM – heparina de bajo peso molecular (enoxaparina, dalteparina, nadroparina). CCP – concentrado de complejo protrombínico (concentrado de complejo protrombínico). PFC – plasma fresco congelado. Off-label significa uso de un fármaco fuera de una indicación aprobada.
La terapia antiagregante tiene una semivida muy corta pero un efecto clínico muy prolongado,
Los antiagregantes plaquetarios tienen una semivida plasmática corta, pero su efecto clínico dura mucho tiempo.
| Terapia antiagregante (semivida de eliminación y efecto clínico) | ||
|---|---|---|
| Fármaco | Semivida de eliminación | Efecto clínico tras la última dosis |
| Aspirina | 20 min | 7 – 10 días |
| Clopidogrel | 6 horas | 7 – 10 días |
| Ticagrelor | 7 – 9 horas | 3 – 5 días |
| Prasugrel | 7 horas | 7 – 10 días |
Riesgo anual aproximado de hemorragia mayor en pacientes con puntuación HAS-BLED < 2.
| Riesgo de hemorragia mayor con HAS-BLED < 2 | |
|---|---|
| Terapia | Riesgo de hemorragia mayor (por año) |
| Warfarina | 1.1 – 2.3 % |
| NOAC | 1.0 – 2.0 % |
| Aspirina | 0.5 – 1.5 % |
| Terapia antiagregante dual (DAPT) | 1.5 – 2.5 % |
| Sin terapia antitrombótica | < 0.3 % |
| Manejo de la hemorragia y terapia anticoagulante | Clase |
|---|---|
| En caso de hemorragia activa (mayor o no mayor), se recomienda la interrupción inmediata de la terapia anticoagulante y la investigación de la fuente de sangrado. | I |
| En hemorragia no mayor (durante tratamiento con warfarina), se recomienda suspender la warfarina y esperar a que el INR descienda por debajo de 2 y la hemorragia se detenga. | I |
| En hemorragia no mayor (durante tratamiento con warfarina), debe administrarse vitamina K (oral o intravenosa) y permitir que el INR descienda por debajo de 2. | IIa |
| En hemorragia mayor (durante tratamiento con warfarina), debe administrarse concentrado de complejo protrombínico. | IIa |
| En hemorragia no mayor (durante tratamiento con NOAC), se recomienda suspender el NOAC durante 1–2 días y esperar a que la hemorragia se detenga. | I |
| En hemorragia no mayor (durante tratamiento con NOAC), debe administrarse carbón activado o lavado gástrico (si el paciente tomó NOAC en las últimas 4 horas). | IIa |
| En hemorragia mayor (durante tratamiento con NOAC), debe administrarse un antídoto o concentrado de complejo protrombínico. | IIa |
Estas guías son no oficiales y no representan guías formales emitidas por ninguna sociedad profesional de cardiología. Están destinadas únicamente a fines educativos e informativos.
