

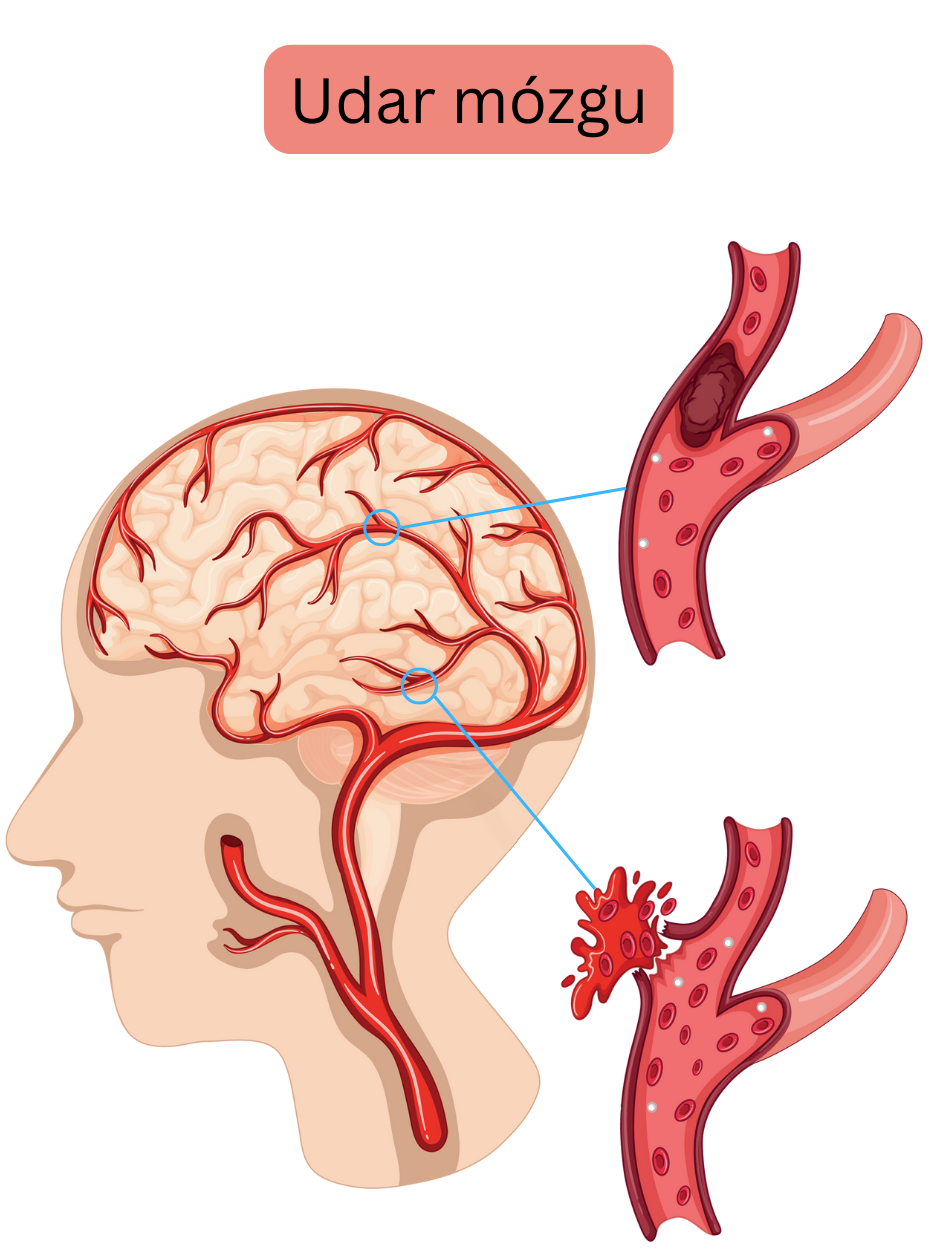
Udar mózgu może mieć charakter niedokrwienny lub krwotoczny.
| Udar mózgu – klasyfikacja | |
|---|---|
| Typ udaru | Odsetek przypadków (%) |
| Niedokrwienny | 80 % |
| Krwotoczny – śródczaszkowy | 15 % |
| Krwotoczny – podpajęczynówkowy | 5 % |
Całkowita częstość występowania udaru niedokrwiennego wynosi 2–3% (> 7% w populacji > 65 lat).
W zależności od obrazu w badaniu CT lub MR udar niedokrwienny można podzielić na:
| Udar niedokrwienny | |||
|---|---|---|---|
| Typ udaru | Zmiana w CT/MR | Charakterystyka | Typowe przyczyny |
| Lakunarny | < 15 mm (CT) < 20 mm (MR) |
Niewielka zmiana podkorowa |
Choroba małych tętniczek Nadciśnienie tętnicze Cukrzyca |
| Nielakunarny | > 15 mm (CT) > 20 mm (MR) |
Większa zmiana podkorowa i korowa |
Zamknięcie dużych tętnic mózgowych Migotanie przedsionków (zatorowość) Pęknięcie blaszki miażdżycowej |
Udar lakunarny
Udar nielakunarny
Niemy udar niedokrwienny
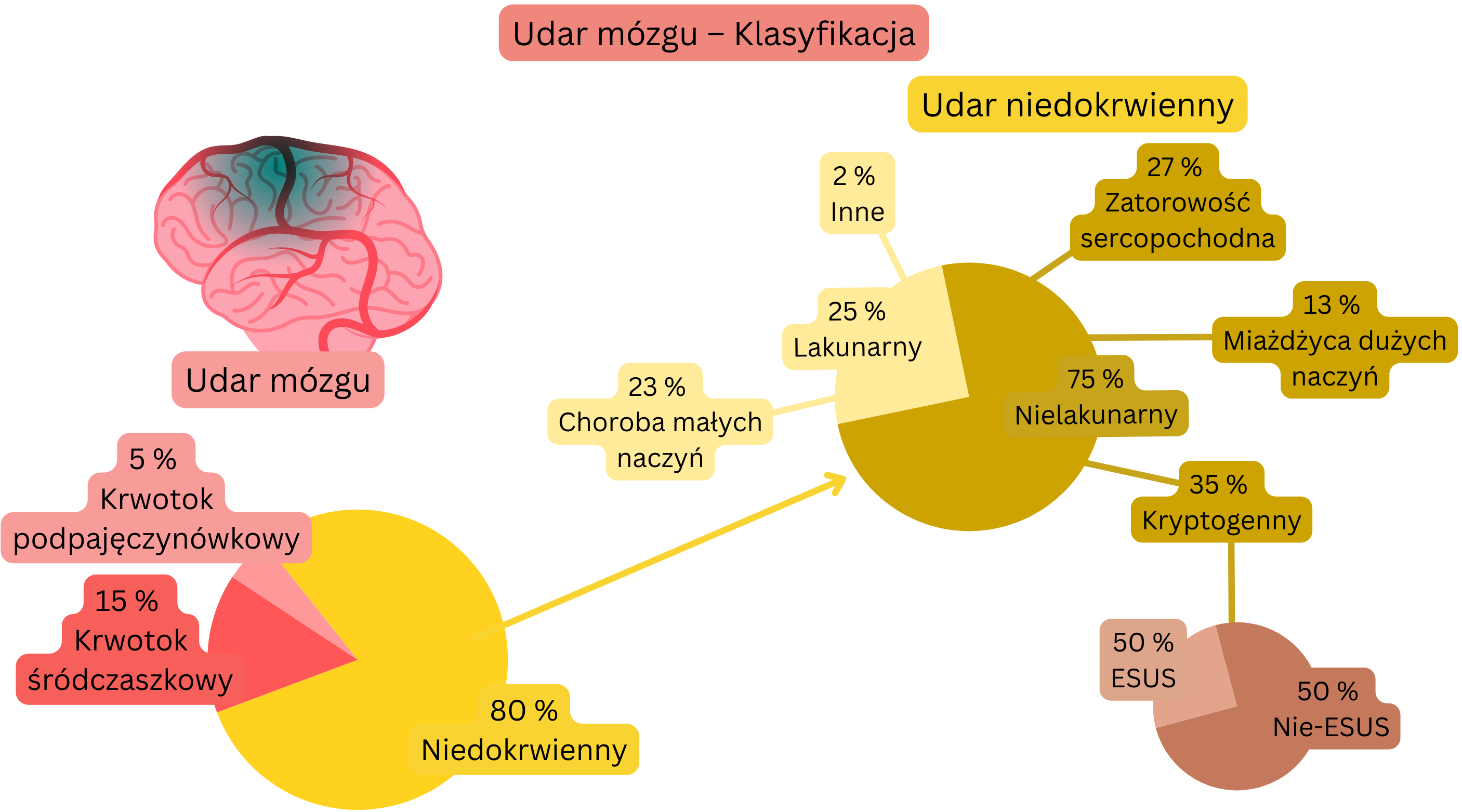
| Udar niedokrwienny – klasyfikacja według etiologii | |||
|---|---|---|---|
| Udar niedokrwienny | Obraz w CT lub MR | Odsetek | Etiologia |
| Udar kardioemboliczny | Nielakunarny | 27 % |
Migotanie przedsionków (MP) – wcześniej rozpoznane Trzepotanie przedsionków – wcześniej rozpoznane Ostry zawał mięśnia sercowego Niewydolność serca (EF < 40 %) Zwężenie zastawki mitralnej Proteza zastawkowa Zapalenie wsierdzia |
| Udar kryptogenny | Nielakunarny | 35 % |
Nieme migotanie przedsionków (bezobjawowe, nierozpoznane) ESUS (Embolic Stroke of Undetermined Source) Przetrwały otwór owalny Kardiomiopatia przedsionkowa bez migotania przedsionków |
| Udar w przebiegu miażdżycy dużych tętnic | Nielakunarny | 13 % |
Miażdżyca tętnic szyjnych Miażdżyca aorty Miażdżyca tętnic śródczaszkowych |
| Udar w przebiegu choroby małych naczyń | Lakunarny | 23 % |
Lipohialinoza Mikroateromatoza Angiopatia nadciśnieniowa |
| Udar o innej określonej przyczynie | Lakunarny | 2 % |
Rozwarstwienie tętnicy Zapalenie naczyń Stany trombofilne Migrena z aurą Choroba Moyamoya |
Badanie histologiczne pozwala odróżnić zatory kardioemboliczne od niekardioembolicznych.
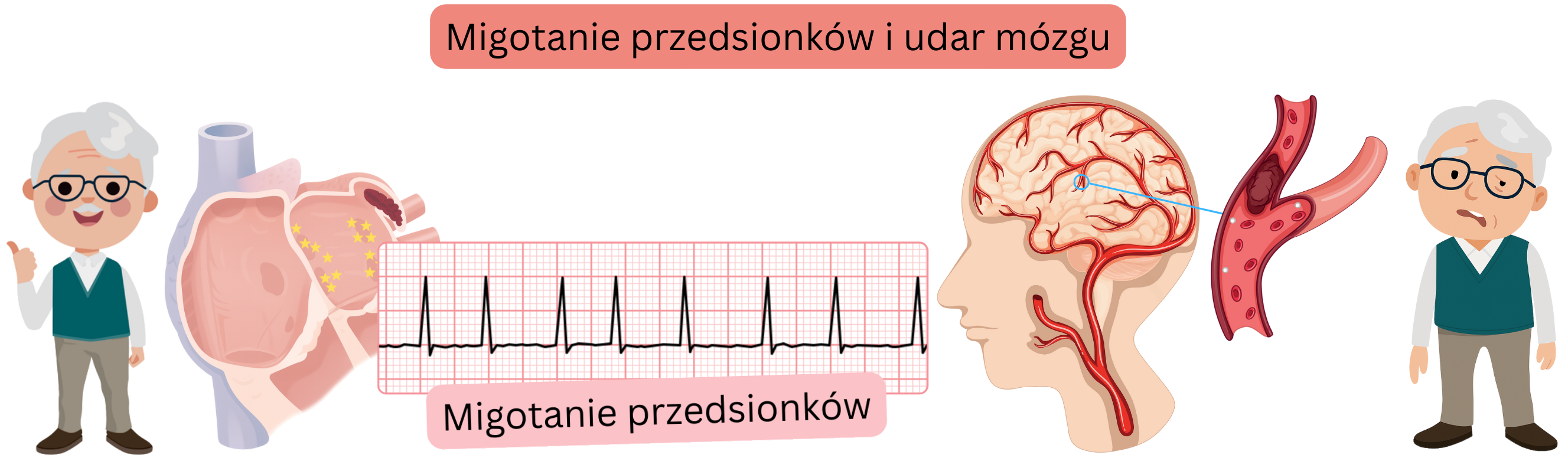
Migotanie przedsionków (MP) może powodować udar niedokrwienny o charakterze kardioembolicznym lub kryptogennym.
W niektórych przypadkach przyczyna udaru nie może być jednoznacznie określona, np. gdy pacjent ma MP, istotną miażdżycę tętnic szyjnych oraz przetrwały otwór owalny.
Migotanie przedsionków (MP) powoduje udar niedokrwienny o charakterze kardioembolicznym.
Udar niedokrwienny kryptogenny
Udar kryptogenny jest rozpoznaniem per exclusionem, co oznacza, że przyczyna udaru jest poszukiwana etapowo. Do czasu wyjaśnienia przyczyny udar pozostaje sklasyfikowany jako kryptogenny. Jeżeli przyczyna udaru kryptogennego zostanie później rozpoznana, np. nieme MP, udar kryptogenny zostaje przeklasyfikowany na udar kardioemboliczny w MP. W udarze kryptogennym wykonuje się badania w kierunku rozpoznania:
| Udar kryptogenny – badania diagnostyczne | |
|---|---|
| Możliwa przyczyna udaru kryptogennego | Badania |
| Migotanie przedsionków |
|
| Przetrwały otwór owalny (PFO) oraz zakrzepica żył głębokich |
|
| Skrzeplina wewnątrzsercowa |
|
| Miażdżyca dużych tętnic (tętnice szyjne, aorta) |
|
| Stan nadkrzepliwości |
|
| Zapalenie naczyń |
|
Przetrwały otwór owalny (PFO)
Zespół klasy ekonomicznej
| Zespół klasy ekonomicznej | |
|---|---|
| Czas trwania lotu | Ryzyko zakrzepicy żylnej (kończyny dolne, miednica) |
| < 4 godziny | prawie 0 % |
| 4–8 godzin | 1 / 5 000 |
| > 8 godzin | 1 / 1 500 |
Zakrzepica żylna nie prowadzi automatycznie do zatorowości; ryzyko zatoru zależy od lokalizacji skrzepliny.
| Ryzyko zatorowości w zakrzepicy żylnej | |
|---|---|
| Typ zakrzepicy żylnej (VT) | Ryzyko zatorowości |
| Proksymalna VT (żyła udowa, biodrowa) | 25–50 % |
| Dystalna VT (poniżej kolana – v. tibialis, fibularis) | < 5 % (jeżeli nie szerzy się proksymalnie) |
| Miedniczna VT (v. iliaca interna/externa, v. cava inferior) | 50–70 % |
Niniejsze wytyczne są nieoficjalne i nie stanowią oficjalnych wytycznych wydanych przez żadne profesjonalne towarzystwo kardiologiczne. Służą wyłącznie celom edukacyjnym i informacyjnym.
