

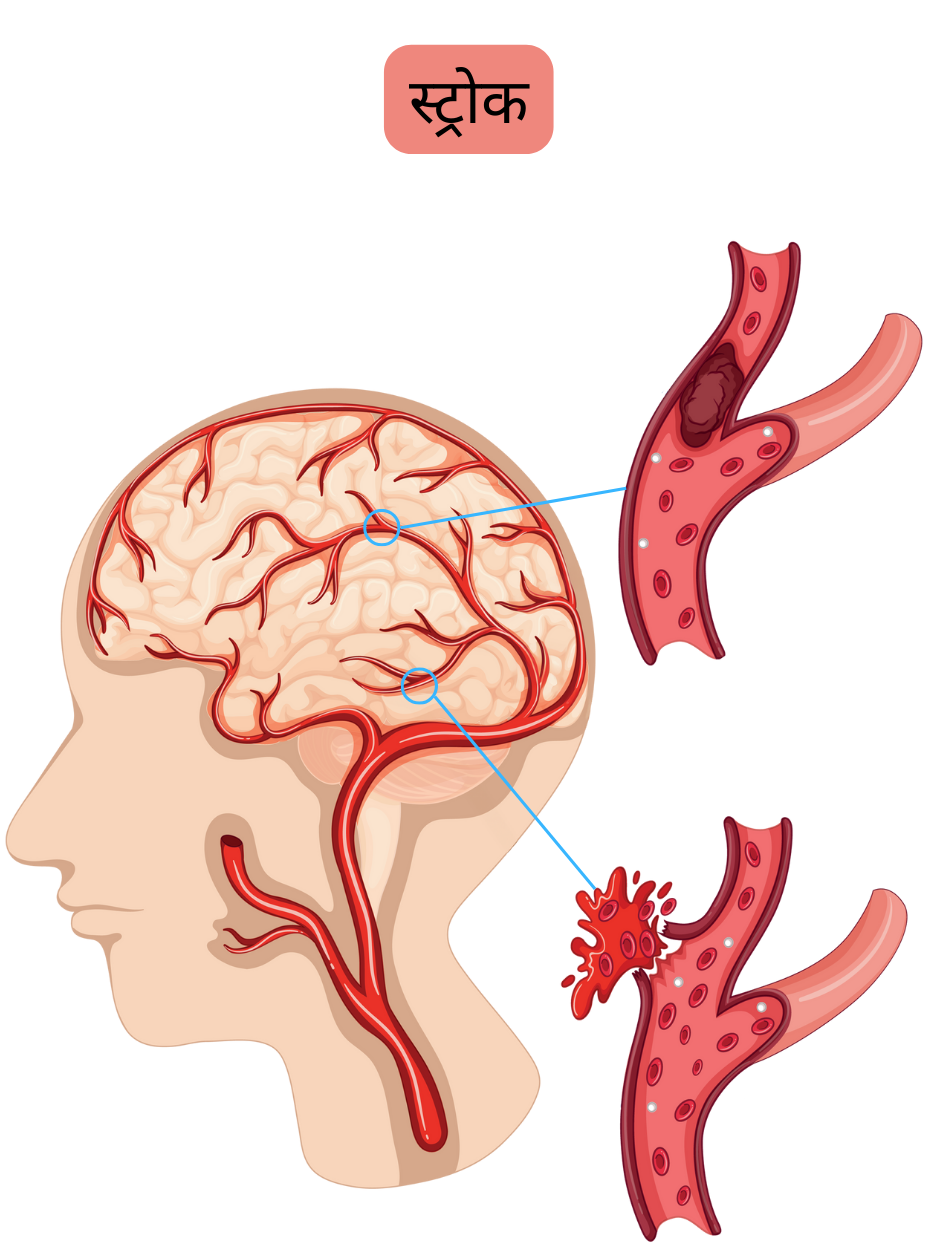
स्ट्रोक इस्कीमिक या हैमरेजिक हो सकता है।
| स्ट्रोक – वर्गीकरण | |
|---|---|
| स्ट्रोक का प्रकार | मामलों का अनुपात (%) |
| इस्कीमिक | 80 % |
| हैमरेजिक – इंट्राक्रैनियल | 15 % |
| हैमरेजिक – सबएरैक्नॉइड | 5 % |
इस्कीमिक स्ट्रोक की समग्र प्रचलन दर 2–3% है (> 65 वर्ष आयु की जनसंख्या में > 7%)।
CT या MR इमेजिंग के अनुसार, इस्कीमिक स्ट्रोक को वर्गीकृत किया जा सकता है:
| इस्कीमिक स्ट्रोक | |||
|---|---|---|---|
| स्ट्रोक का प्रकार | CT/MR घाव | विशेषताएँ | सामान्य कारण |
| लैकुनर | < 15 mm (CT) < 20 mm (MR) |
छोटा सबकॉर्टिकल घाव |
छोटी आर्टेरिओल रोग धमनी उच्च रक्तचाप डायबिटीज मेलिटस |
| नॉन-लैकुनर | > 15 mm (CT) > 20 mm (MR) |
बड़ा सबकॉर्टिकल तथा कॉर्टिकल घाव |
बड़ी सेरेब्रल धमनियों का अवरोध एट्रियल फाइब्रिलेशन (एम्बोलाइजेशन) एथेरोस्क्लेरोटिक प्लाक का रप्चर |
लैकुनर स्ट्रोक
नॉन-लैकुनर स्ट्रोक
साइलेंट इस्कीमिक स्ट्रोक
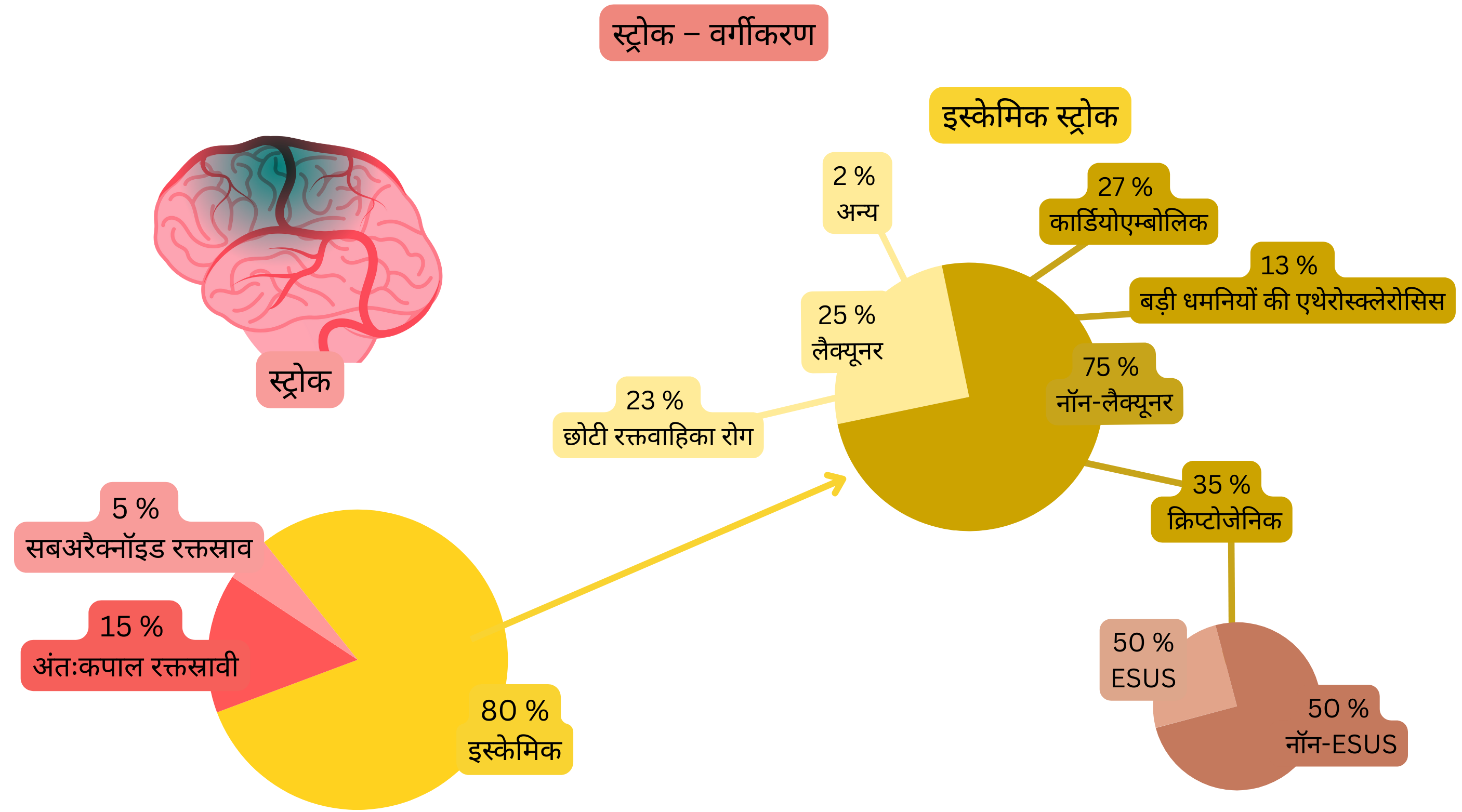
| इस्कीमिक स्ट्रोक – एटियोलॉजी के अनुसार वर्गीकरण | |||
|---|---|---|---|
| इस्कीमिक स्ट्रोक | CT या MR इमेजिंग | अनुपात | एटियोलॉजी |
| कार्डियोएम्बोलिक स्ट्रोक | नॉन-लैकुनर | 27 % |
एट्रियल फाइब्रिलेशन (AF) – पूर्व-निदानित एट्रियल फ्लटर – पूर्व-निदानित तीव्र मायोकार्डियल इन्फार्क्शन हृदय विफलता (EF < 40 %) माइट्रल स्टेनोसिस कृत्रिम वाल्व एंडोकार्डाइटिस |
| क्रिप्टोजेनिक स्ट्रोक | नॉन-लैकुनर | 35 % |
साइलेंट एट्रियल फाइब्रिलेशन (लक्षणरहित, अननिदानित) ESUS (अज्ञात स्रोत का एम्बोलिक स्ट्रोक) पेटेंट फॉरमेन ओवाले एट्रियल कार्डियोमायोपैथी बिना एट्रियल फाइब्रिलेशन |
| बड़ी धमनी एथेरोस्क्लेरोसिस से स्ट्रोक | नॉन-लैकुनर | 13 % |
कैरोटिड एथेरोस्क्लेरोसिस एओर्टिक एथेरोस्क्लेरोसिस इंट्राक्रैनियल धमनी एथेरोस्क्लेरोसिस |
| छोटी वाहिका रोग से स्ट्रोक | लैकुनर | 23 % |
लिपोहायलिनोसिस माइक्रोएथेरोमाटोसिस हाइपरटेंसिव एंजियोपैथी |
| अन्य निर्धारित कारण से स्ट्रोक | लैकुनर | 2 % |
धमनी डिसेक्शन वैस्कुलाइटिस थ्रोम्बोफिलिक अवस्थाएँ ऑरा सहित माइग्रेन मोयामोया |
हिस्टोलॉजिकल परीक्षण से कार्डियोएम्बोलिक तथा नॉन-कार्डियोएम्बोलिक एम्बोली में भेद किया जा सकता है।
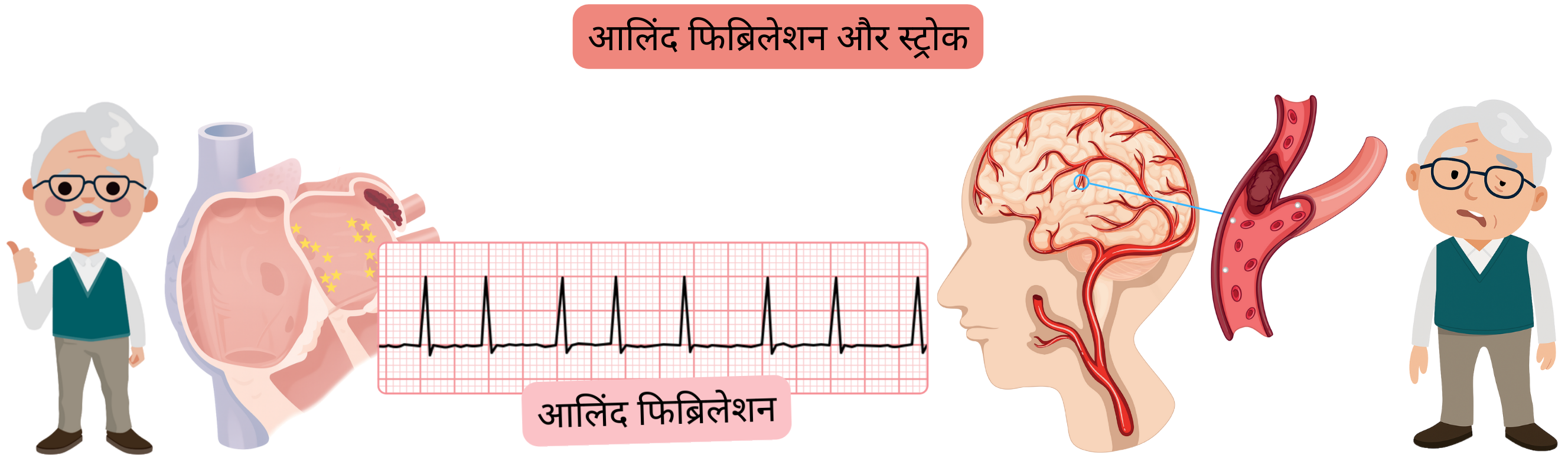
एट्रियल फाइब्रिलेशन (AF) कार्डियोएम्बोलिक या क्रिप्टोजेनिक इस्कीमिक स्ट्रोक का कारण बन सकता है।
कुछ मामलों में स्ट्रोक का कारण स्पष्ट रूप से निर्धारित नहीं किया जा सकता, जैसे यदि रोगी में AF, महत्वपूर्ण कैरोटिड एथेरोस्क्लेरोसिस तथा पेटेंट फॉरमेन ओवाले उपस्थित हो।
एट्रियल फाइब्रिलेशन (AF) कार्डियोएम्बोलिक इस्कीमिक स्ट्रोक का कारण बनता है।
क्रिप्टोजेनिक इस्कीमिक स्ट्रोक
क्रिप्टोजेनिक स्ट्रोक एक अपवर्जन द्वारा निदान (per exclusionem) है, अर्थात् स्ट्रोक के कारण की चरणबद्ध जाँच की जाती है। जब तक कारण स्पष्ट न हो, स्ट्रोक को क्रिप्टोजेनिक वर्गीकृत किया जाता है। यदि बाद में कारण (जैसे साइलेंट AF) का निदान हो जाए, तो क्रिप्टोजेनिक स्ट्रोक को AF में कार्डियोएम्बोलिक स्ट्रोक के रूप में पुनर्वर्गीकृत किया जाता है। क्रिप्टोजेनिक स्ट्रोक में निम्न के निदान हेतु जाँच की जाती है:
| क्रिप्टोजेनिक स्ट्रोक – जाँच | |
|---|---|
| क्रिप्टोजेनिक स्ट्रोक का संभावित कारण | जाँच |
| एट्रियल फाइब्रिलेशन |
|
| पेटेंट फॉरमेन ओवाले (PFO) और डीप वेन थ्रोम्बोसिस |
|
| इंट्राकार्डियक थ्रोम्बस |
|
| बड़ी धमनी एथेरोस्क्लेरोसिस (कैरोटिड, एओर्टा) |
|
| हाइपरकोएगुलेबल अवस्था |
|
| वैस्कुलाइटिस |
|
पेटेंट फॉरमेन ओवाले (PFO)
इकोनॉमी क्लास सिंड्रोम
| इकोनॉमी क्लास सिंड्रोम | |
|---|---|
| उड़ान अवधि | शिरापरक थ्रोम्बोसिस का जोखिम (निचले अंग, पेल्विस) |
| < 4 घंटे | लगभग 0 % |
| 4–8 घंटे | 1 / 5 000 |
| > 8 घंटे | 1 / 1 500 |
शिरापरक थ्रोम्बोसिस स्वतः एम्बोलाइज नहीं होता; एम्बोलाइजेशन का जोखिम थ्रोम्बस के स्थान पर निर्भर करता है।
| शिरापरक थ्रोम्बोसिस में एम्बोलाइजेशन का जोखिम | |
|---|---|
| शिरापरक थ्रोम्बोसिस (VT) का प्रकार | एम्बोलाइजेशन का जोखिम |
| प्रॉक्सिमल VT (फेमोरल, इलिएक वेन्स) | 25–50 % |
| डिस्टल VT (घुटने के नीचे – v. tibialis, fibularis) | < 5 % (यदि यह प्रॉक्सिमली विस्तारित न हो) |
| पेल्विक VT (v. iliaca interna/externa, v. cava inferior) | 50–70 % |
ये दिशानिर्देश अनौपचारिक हैं और किसी भी पेशेवर हृदय रोग विशेषज्ञ संस्था द्वारा जारी आधिकारिक दिशानिर्देशों का प्रतिनिधित्व नहीं करते हैं। ये केवल शैक्षिक और सूचनात्मक उद्देश्यों के लिए हैं।
