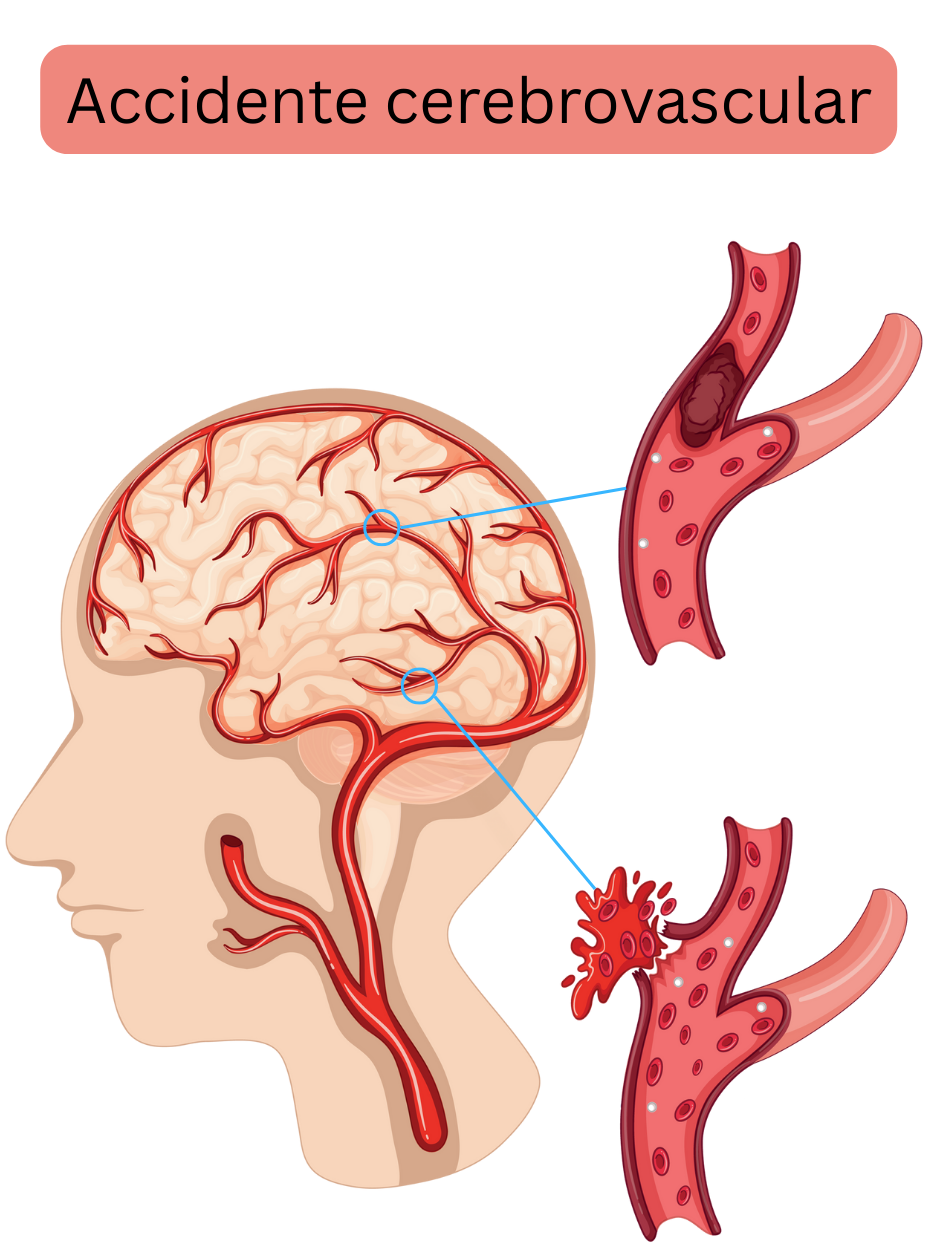
| Ictus isquémico |
| Tipo de ictus |
Lesión en TC/RM |
Características |
Causas típicas |
| Lacunar |
< 15 mm (TC)
< 20 mm (RM) |
Pequeña lesión subcortical |
Enfermedad de pequeñas arteriolas
Hipertensión arterial
Diabetes mellitus
|
| No lacunar |
> 15 mm (TC)
> 20 mm (RM) |
Lesión subcortical y cortical de mayor tamaño |
Oclusión de grandes arterias cerebrales
Fibrilación auricular (embolización)
Rotura de una placa aterosclerótica
|
Ictus lacunar
- Representa un “infarto cerebral pequeño”.
- La palabra latina “lacuna” significa “pequeña cavidad” o “pequeño lago”.
- En medicina, el término “lacuna” denota un pequeño defecto redondeado.
- Se define como una lesión subcortical < 15 mm (en TC) o < 20 mm (en RM).
- Se debe a enfermedad de pequeñas arteriolas intracerebrales, principalmente por hipertensión arterial y diabetes mellitus.
Ictus no lacunar
- Representa un “infarto cerebral grande”.
- Se define como una lesión subcortical y cortical > 15 mm (en TC) o > 20 mm (en RM).
- Está causado por la oclusión de grandes arterias cerebrales que irrigan la corteza y la subcorteza:
- Arteria basilar, arteria vertebral.
- Arterias cerebral media, anterior y posterior.
- Arteria carótida interna.
- Principalmente se debe a embolización en la fibrilación auricular (FA) y a la rotura de una placa aterosclerótica.
Ictus isquémico silente
- Se refiere a pequeños infartos lacunares (30%) o no lacunares (70%) asintomáticos
- Debidos a hipertensión arterial o diabetes mellitus.
- En la FA, debidos a embolización.
- La prevalencia en la población general es del 10–20%
- La prevalencia en pacientes con FA es del 15–50%
- Conduce a disfunción cognitiva
- Es un factor de riesgo de ictus cardioembólico en la FA
- El efecto del tratamiento anticoagulante es incierto (datos insuficientes).
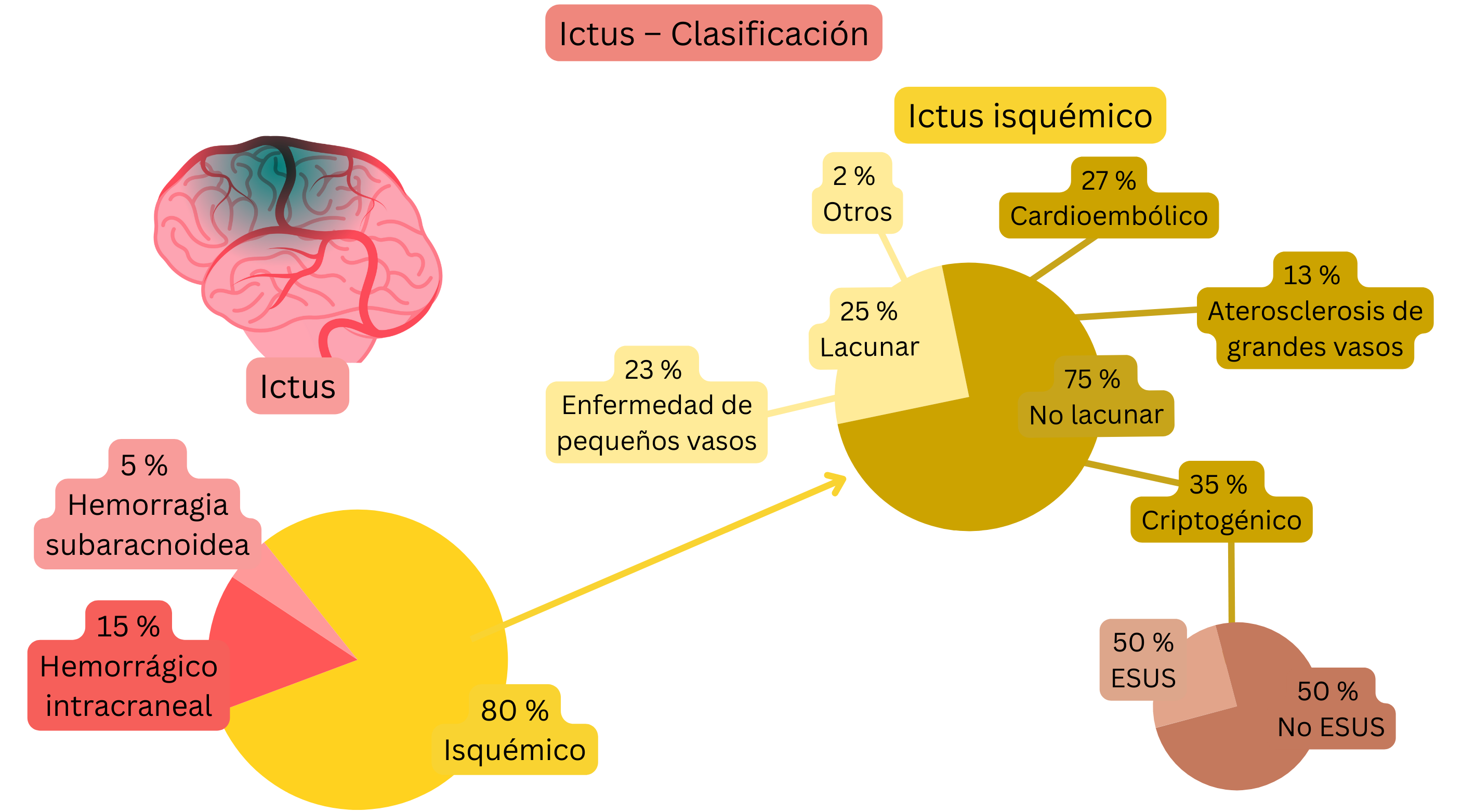
| Ictus isquémico – clasificación según la etiología |
| Ictus isquémico |
TC o RM |
Proporción |
Etiología |
| Ictus cardioembólico |
No lacunar |
27 % |
Fibrilación auricular (FA) – previamente diagnosticada
Aleteo auricular – previamente diagnosticado
Infarto agudo de miocardio
Insuficiencia cardíaca (FE < 40 %)
Estenosis mitral
Prótesis valvular
Endocarditis
|
| Ictus criptogénico |
No lacunar |
35 % |
Fibrilación auricular silente (asintomática, no diagnosticada)
ESUS (Embolic Stroke of Undetermined Source)
Foramen oval permeable
Miocardiopatía auricular sin fibrilación auricular
|
| Ictus por aterosclerosis de grandes arterias |
No lacunar |
13 % |
Aterosclerosis carotídea
Aterosclerosis aórtica
Aterosclerosis de arterias intracraneales
|
| Ictus por enfermedad de pequeño vaso |
Lacunar |
23 % |
Lipohialinosis
Microateromatosis
Angiopatía hipertensiva
|
| Ictus por otra causa determinada |
Lacunar |
2 % |
Disección arterial
Vasculitis
Estados trombofílicos
Migraña con aura
Moyamoya
|
El examen histológico puede diferenciar entre émbolos cardioembólicos y no cardioembólicos.
- Un émbolo cardioembólico contiene una mayor proporción de fibrina.
- Sin embargo, este no es un método diagnóstico estándar ni recomendado.
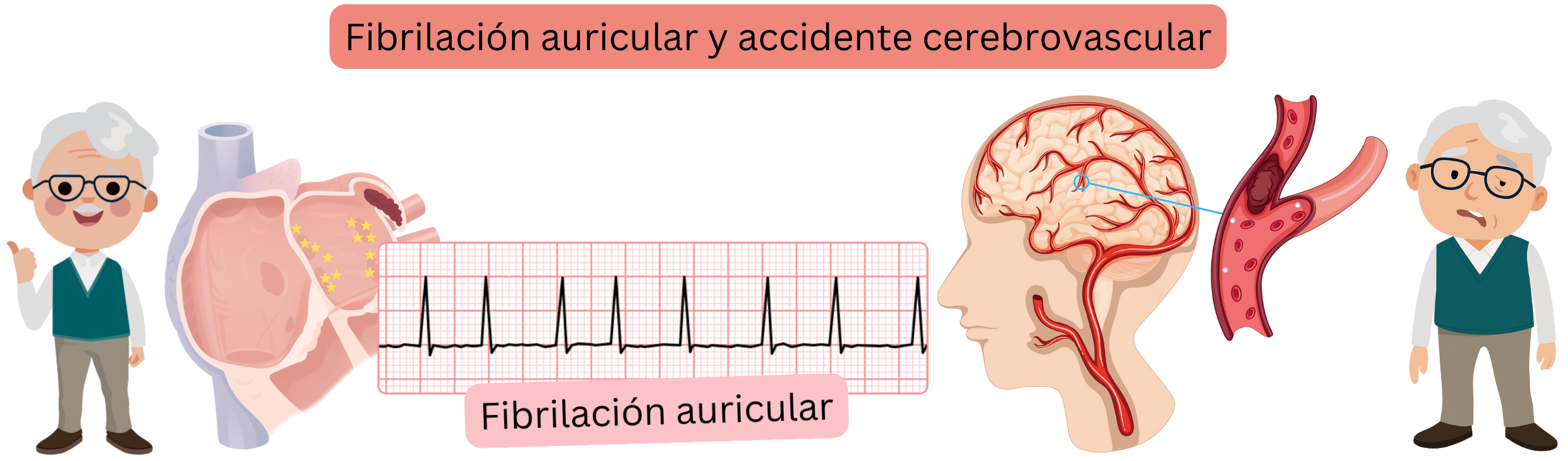
La fibrilación auricular (FA) puede causar ictus isquémico cardioembólico o criptogénico.
- El ictus cardioembólico en la FA se diagnostica cuando un paciente con FA previamente diagnosticada presenta un ictus isquémico.
- El ictus criptogénico en la FA ocurre cuando un paciente presenta FA silente (asintomática y no diagnosticada) y desarrolla un ictus,
- si posteriormente se diagnostica FA mediante monitorización ECG (Holter ECG, registrador implantable de bucle),
- el ictus se reclasifica de criptogénico a cardioembólico.
En algunos casos, la causa del ictus no puede determinarse con claridad, p. ej., si el paciente presenta FA, aterosclerosis carotídea significativa y un foramen oval permeable.
La fibrilación auricular (FA) causa ictus isquémico cardioembólico.
- En pacientes con FA diagnosticada,
- el riesgo de ictus isquémico puede calcularse mediante la puntuación CHA2DS2-VA.
Ictus isquémico criptogénico
- Representa el 35% de todos los ictus isquémicos
- Representa el 40% de los ictus isquémicos en individuos < 55 años
- El 30% de los ictus criptogénicos se deben a FA silente (no diagnosticada, asintomática)
- Se refiere a cualquier ictus isquémico sin causa conocida.
- Ictus criptogénico significa que las pruebas de imagen y las investigaciones de laboratorio estándar no identifican la causa o la fuente de embolia:
- trombo, émbolo, afectación aterosclerótica > 50% de grandes arterias, enfermedad de pequeño vaso, otras causas...
- Puede ser lacunar o no lacunar
- El ictus criptogénico puede deberse a:
- ESUS (Embolic Stroke of Undetermined Source) – representa el 50% de todos los ictus criptogénicos
- FA silente (FA asintomática, no diagnosticada)
- Miocardiopatía auricular
- Foramen oval permeable sin trombosis/émbolo documentado en el sistema venoso o en el corazón derecho
El ictus criptogénico es un diagnóstico per exclusionem, lo que significa que la causa del ictus se investiga paso a paso. Hasta que se aclare la causa, el ictus permanece clasificado como criptogénico. Si posteriormente se diagnostica la causa del ictus criptogénico, p. ej., FA silente, el ictus criptogénico se reclasifica como ictus cardioembólico en FA. En el ictus criptogénico, se realizan estudios para diagnosticar:
- Fibrilación auricular
- Foramen oval permeable (FOP) y trombosis venosa profunda
- Trombo intracardíaco
- Aterosclerosis de grandes arterias (carótidas, aorta)
- Estado de hipercoagulabilidad
- Vasculitis
| Ictus criptogénico – estudios |
| Posible causa de ictus criptogénico |
Estudios |
| Fibrilación auricular |
- Dispositivo inteligente (reloj con ECG)
- Holter ECG (24–72 h)
- Monitorización prolongada (registrador ILR)
|
| Foramen oval permeable (FOP) y trombosis venosa profunda |
- Ecocardiografía transesofágica con contraste
- Ecografía de miembros inferiores
|
| Trombo intracardíaco |
- Ecocardiografía transtorácica
- Ecocardiografía transesofágica
- TC/RM cardíaca
|
| Aterosclerosis de grandes arterias (carótidas, aorta) |
- Eco-Doppler carotídeo
- Angiografía por TC/RM
|
| Estado de hipercoagulabilidad |
- Pruebas de laboratorio – estudio de coagulación
- Estados trombofílicos
- Anticuerpos antifosfolípido
|
| Vasculitis |
- Pruebas de laboratorio – ANCA, ANA, PCR, velocidad de sedimentación globular
- Angiografía por RM/TC
- Biopsia
|
Foramen oval permeable (FOP)
- El FOP está presente en el 25% de la población
- El 37% de los pacientes con ictus criptogénico presentan FOP
- El 9% de los pacientes con ictus criptogénico presentan un defecto del tabique interauricular
- Si un paciente presenta FOP (presente en el 25% de la población) y desarrolla un ictus isquémico, los escenarios clínicos más probables son:
- si no se encuentra trombo/émbolo en el sistema venoso o en el corazón, se trata de un ictus criptogénico asociado a FOP,
- si se encuentra trombo/émbolo en el sistema venoso o en el corazón, se trata de un tromboembolismo paradójico asociado a FOP,
- sin embargo, también puede darse la situación en la que el paciente presenta FOP y trombosis de la pierna izquierda distal,
- y desarrolla un ictus isquémico debido a FA silente.
- Por ejemplo, un paciente puede desarrollar embolización paradójica durante un vuelo de larga distancia.
Síndrome de clase turista
- Se refiere a la trombosis venosa profunda de los miembros inferiores que ocurre durante un vuelo en avión.
- Durante la permanencia prolongada sentado en un vuelo, se desarrolla un estado de hipercoagulabilidad (incluso en individuos sanos):
- El paciente se mueve mínimamente, las pantorrillas están inactivas (no actúan como bomba muscular) y existe flexión de rodilla.
| Síndrome de clase turista |
| Duración del vuelo |
Riesgo de trombosis venosa (miembros inferiores, pelvis) |
| < 4 horas |
casi 0 % |
| 4–8 horas |
1 / 5 000 |
| > 8 horas |
1 / 1 500 |
La trombosis venosa no emboliza automáticamente; el riesgo de embolización depende de la localización del trombo.
- La siguiente tabla muestra el riesgo de embolización en la trombosis venosa según la localización.
| Riesgo de embolización en la trombosis venosa |
| Tipo de trombosis venosa (TV) |
Riesgo de embolización |
| TV proximal (venas femorales, ilíacas) |
25–50 % |
| TV distal (por debajo de la rodilla – v. tibialis, fibularis) |
< 5 % (si no se extiende proximalmente) |
| TV pélvica (v. iliaca interna/externa, v. cava inferior) |
50–70 % |