

قد تكون السكتة الدماغية إقفارية أو نزفية.
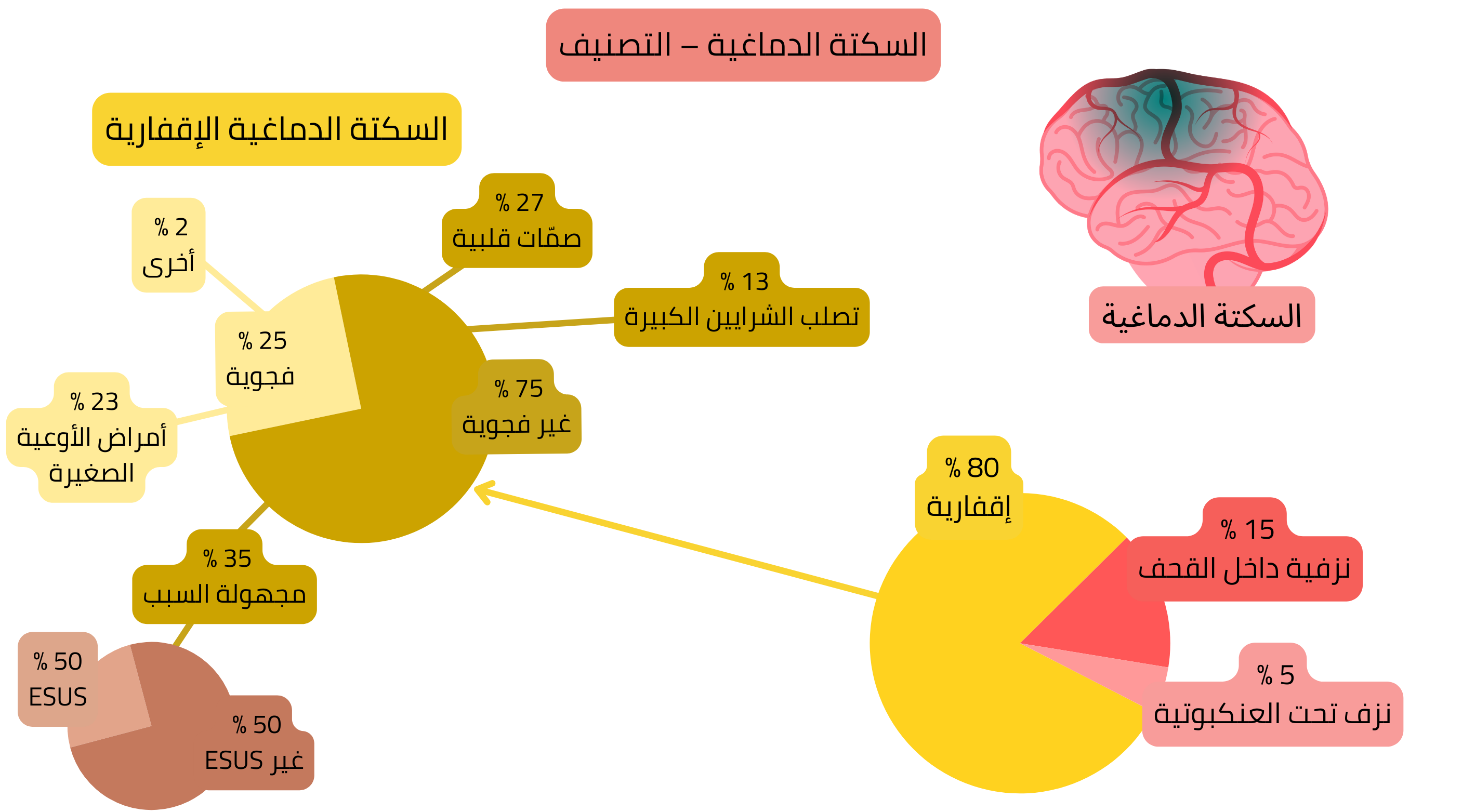
| السكتة الدماغية – التصنيف | |
|---|---|
| نوع السكتة الدماغية | نسبة الحالات (%) |
| إقفارية | 80 % |
| نزفية – داخل القحف | 15 % |
| نزفية – تحت العنكبوتية | 5 % |
يبلغ الانتشار الإجمالي للسكتة الدماغية الإقفارية 2–3% (> 7% لدى السكان > 65 سنة).
وفقًا للتصوير المقطعي المحوسب (CT) أو التصوير بالرنين المغناطيسي (MR)، يمكن تصنيف السكتة الدماغية الإقفارية إلى:
| السكتة الدماغية الإقفارية | |||
|---|---|---|---|
| نوع السكتة الدماغية | الآفة في CT/MR | الخصائص | الأسباب النموذجية |
| جوبيّة | < 15 mm (CT) < 20 mm (MR) |
آفة صغيرة تحت قشرية |
مرض الشُرينات الصغيرة ارتفاع ضغط الدم الشرياني داء السكري |
| غير جوبيّة | > 15 mm (CT) > 20 mm (MR) |
آفة أكبر تحت قشرية وقشرية |
انسداد الشرايين الدماغية الكبيرة الرجفان الأذيني (انصمام) تمزق لويحة تصلبية عصيدية |
السكتة الدماغية الجوبية
السكتة الدماغية غير الجوبية
السكتة الدماغية الإقفارية الصامتة
| السكتة الدماغية الإقفارية – التصنيف حسب المسببات | |||
|---|---|---|---|
| السكتة الدماغية الإقفارية | التصوير CT أو MR | النسبة | المسببات |
| سكتة قلبية المنشأ (انصمامية قلبية) | غير جوبيّة | 27 % |
الرجفان الأذيني (AF) – مُشخّص سابقًا الرفرفة الأذينية – مُشخّصة سابقًا احتشاء عضلة القلب الحاد قصور القلب (EF < 40 %) تضيق الصمام التاجي صمام اصطناعي التهاب شغاف القلب |
| سكتة مجهولة السبب | غير جوبيّة | 35 % |
رجفان أذيني صامت (لا عرضي، غير مُشخّص) ESUS (السكتة الانصمامية مجهولة المصدر) ثقبة بيضوية سالكة اعتلال أذيني دون رجفان أذيني |
| سكتة بسبب تصلب عصيدي في الشرايين الكبيرة | غير جوبيّة | 13 % |
تصلب عصيدي سباتي تصلب عصيدي أبهري تصلب عصيدي في الشرايين داخل القحف |
| سكتة بسبب مرض الأوعية الصغيرة | جوبيّة | 23 % |
ليبوهيلينوزيس ميكروأثيروماتوزيس اعتلال وعائي فرط ضغطي |
| سكتة بسبب سبب محدد آخر | جوبيّة | 2 % |
تسلخ شرياني التهاب وعائي حالات فرط التخثر الشقيقة مع أورة مويا مويا |
يمكن للفحص النسيجي التفريق بين الانصمامات القلبية المنشأ وغير القلبية المنشأ.
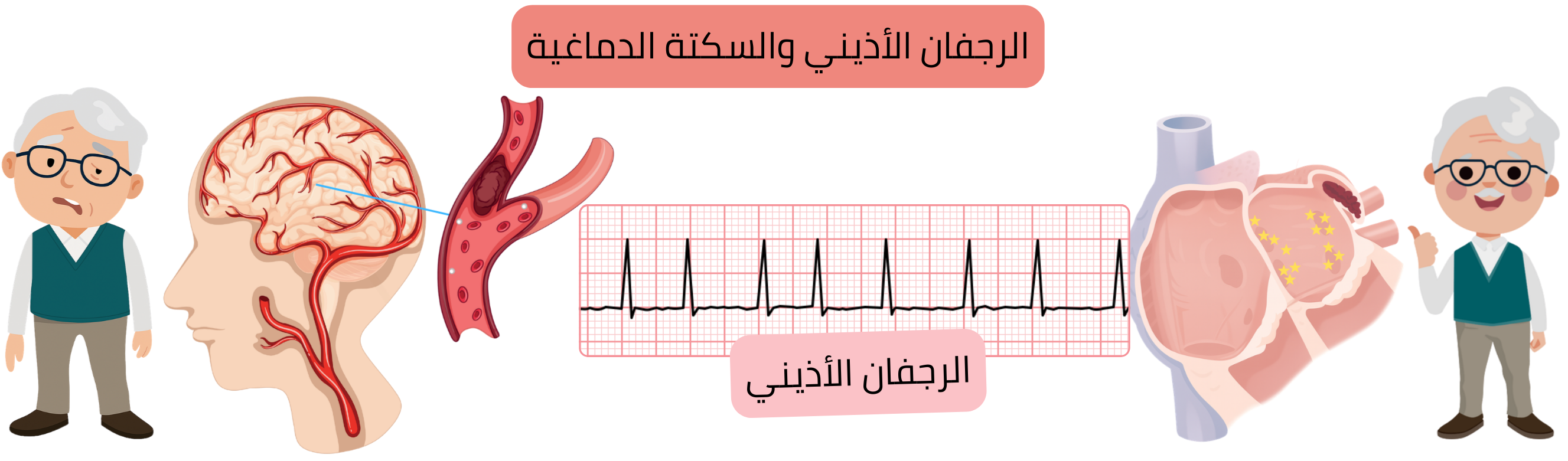
قد يسبب الرجفان الأذيني (AF) سكتة دماغية إقفارية قلبية المنشأ أو مجهولة السبب.
في بعض الحالات، لا يمكن تحديد سبب السكتة الدماغية بشكل واضح، على سبيل المثال إذا كان لدى المريض رجفان أذيني، وتصلب عصيدي سباتي هام، وثقبة بيضوية سالكة.
يسبب الرجفان الأذيني (AF) سكتة دماغية إقفارية قلبية المنشأ.
السكتة الدماغية الإقفارية مجهولة السبب
تُعد السكتة مجهولة السبب تشخيصًا بالإقصاء، أي يتم تقصي سبب السكتة خطوة بخطوة. وحتى يتم توضيح السبب، تبقى السكتة مُصنّفة كمجهولة السبب. وإذا تم لاحقًا تشخيص سبب السكتة مجهولة السبب، مثل الرجفان الأذيني الصامت، يُعاد تصنيفها كسكتة قلبية المنشأ في سياق الرجفان الأذيني. في السكتة مجهولة السبب، يتم إجراء الفحوصات لتشخيص:
| السكتة مجهولة السبب – الفحوصات | |
|---|---|
| السبب المحتمل للسكتة مجهولة السبب | الفحوصات |
| الرجفان الأذيني |
|
| الثقبة البيضوية السالكة (PFO) والخثار الوريدي العميق |
|
| خثرة داخل القلب |
|
| تصلب عصيدي في الشرايين الكبيرة (السباتيين، الأبهر) |
|
| حالة فرط التخثر |
|
| التهاب وعائي |
|
الثقبة البيضوية السالكة (PFO)
متلازمة الدرجة السياحية
| متلازمة الدرجة السياحية | |
|---|---|
| مدة الرحلة | خطر الخثار الوريدي (الأطراف السفلية، الحوض) |
| < 4 ساعات | تقريبًا 0 % |
| 4–8 ساعات | 1 / 5 000 |
| > 8 ساعات | 1 / 1 500 |
لا تنفصل الخثرة الوريدية تلقائيًا بالضرورة؛ ويعتمد خطر الانصمام على توضع الخثرة.
| خطر الانصمام في الخثار الوريدي | |
|---|---|
| نوع الخثار الوريدي (VT) | خطر الانصمام |
| خثار وريدي قريب (الفخذي، الحرقفي) | 25–50 % |
| خثار وريدي بعيد (تحت الركبة – v. tibialis, fibularis) | < 5 % (إذا لم يمتد قريبًا) |
| خثار وريدي حوضي (v. iliaca interna/externa, v. cava inferior) | 50–70 % |
هذه الإرشادات غير رسمية ولا تمثل إرشادات رسمية صادرة عن أي جمعية مهنية في أمراض القلب. وهي مخصصة لأغراض تعليمية وإعلامية فقط.
