

심방 심근병증(ACMP)은 임상적 발현으로 이어질 수 있는 심방의 구조적, 전기적 또는 수축 기능 장애를 의미한다. ACMP는 다음과 같이 발현될 수 있다:
ACMP는 심방세동의 기질(trigger와 substrate)을 형성한다:
| 심방 심근병증 |
|---|
| 심방 심근병증(ACMP)은 임상적 발현으로 이어질 수 있는 심방의 구조적, 전기적 또는 수축 기능 장애이다. ACMP는 가장 흔하게 심방세동으로 발현된다. |
ACMP는 다음과 같은 위험인자에 의해 발생한다: 연령, 고혈압, 비만, 심부전, 알코올, 심방세동.
위험인자 및 구조적 심질환이 없는 젊은 연령(<45세)에서 심방세동이 발생하는 경우, 심방세동의 기질은 유전적 기원의 ACMP에 의해 형성되었을 가능성이 높다.
ACMP는 다음에서 관찰된다
ACMP는 3단계로 구분된다
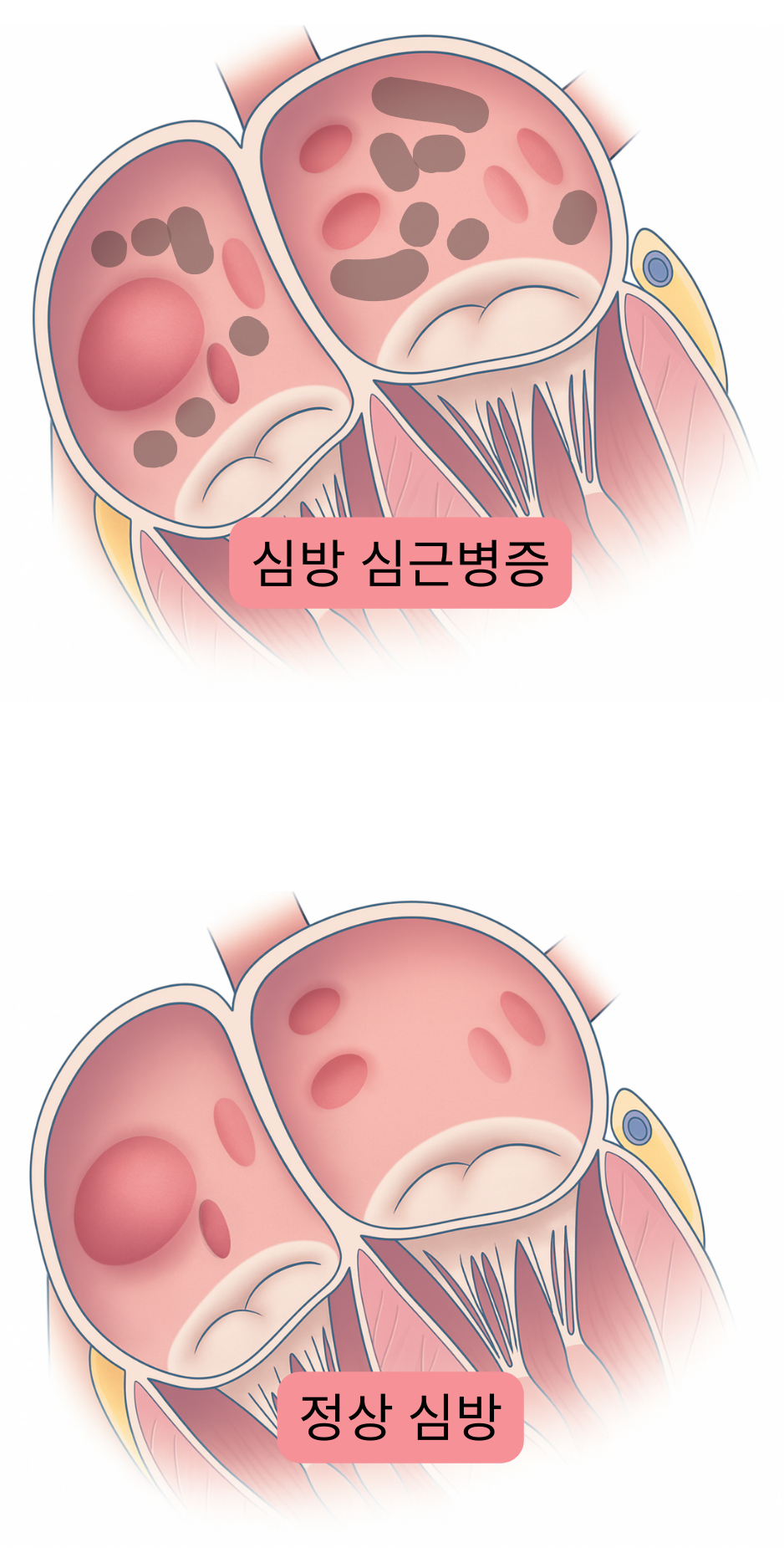
| 심방 심근병증과 심방세동 | ||
|---|---|---|
| ACMP 단계 | 심방 변화(구조적, 기계적, 전기적) | ACMP의 임상적 발현 |
| 1. 무증상 ACMP |
|
|
| 2. 임상적 ACMP |
|
|
| 3. 진행된 ACMP |
|
|
해당 병적 심방 변화를 확인하는 검사는 괄호 안에 제시하였다.
ACMP – 심방 심근병증, CMR – 심장 자기공명영상, EPS – 전기생리학적 검사, TTE – 경흉부 심초음파검사, ECG – 심전도, EF – 박출률, TEE – 경식도 심초음파검사, LA – 좌심방, LAA – 좌심방이
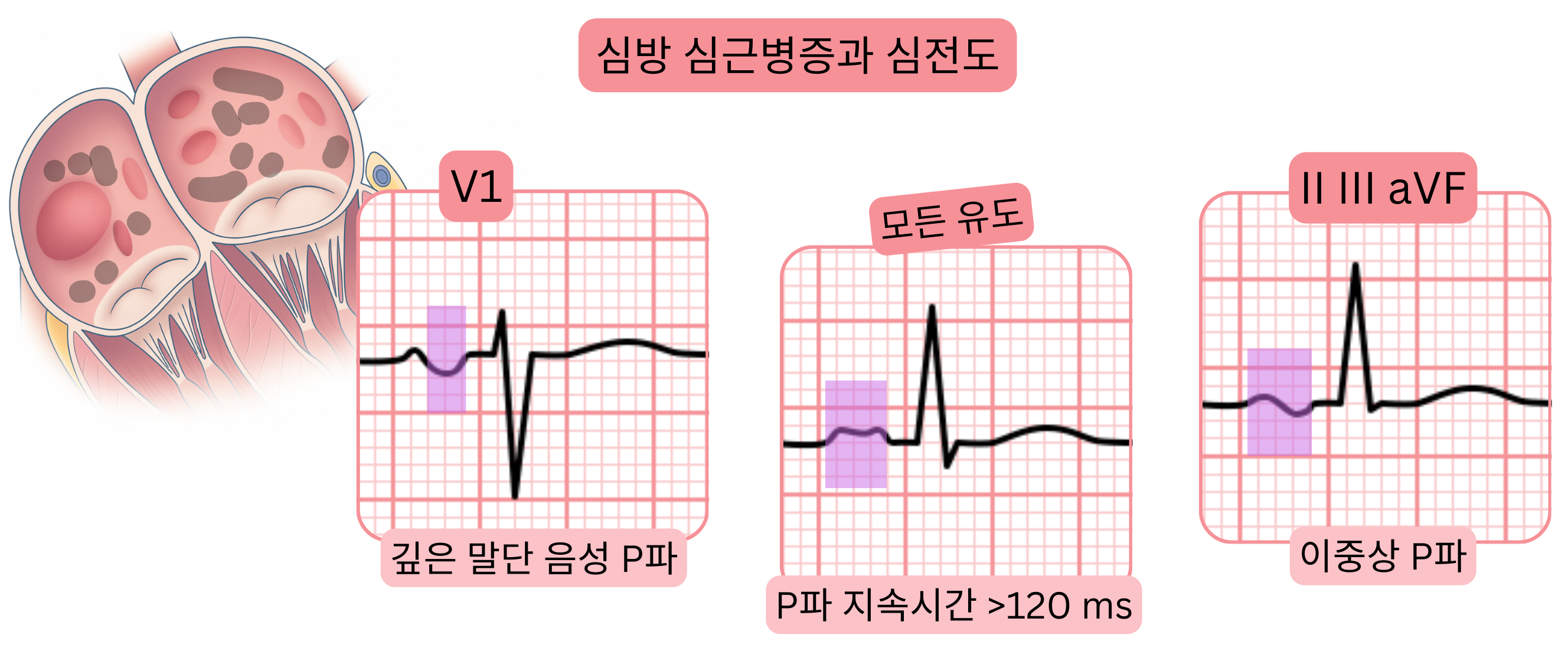
임상적 또는 진행된 ACMP에서의 심전도 변화(동율동 상태):
이 지침은 비공식적이며 어떤 전문 심장학 학회에서 발행한 공식 지침을 대표하지 않습니다. 교육 및 정보 제공 목적으로만 사용됩니다.
