

一般集団における心房細動の有病率は2–4 %である。
心房細動の有病率は加齢とともに増加する。心房細動は
| 心房細動の有病率と年齢 | |
|---|---|
| 有病率 | 年齢 |
| 2 % | <65 years |
| 9 % | >65 years |
スクリーニングの目的は、無症候性の段階、または倦怠感、疲労、めまいなどの非特異的症状のみを呈する段階で心房細動を診断することである。
心房細動は、肺静脈開口部由来の心房性不整脈を契機とする発作性エピソードとして発症する。初期の発作性心房細動は24時間以内に自然停止することが多く、30–50 %の患者では無症候性、または倦怠感、疲労、めまいなどの非特異的症状のみを呈する。
10 %の患者はサイレント心房細動を有し、血栓塞栓症(特に脳卒中)のリスクが最も高い。これらの患者は心房細動を自覚しておらず、CHA2DS2-VAスコアに基づく経口抗凝固療法が実施されていない。
臨床現場では、無症候性心房細動とサイレント心房細動はしばしば混同される:
| サイレント心房細動 |
|---|
| 10 %の患者はサイレント心房細動を有する。症状を認めず、自身が心房細動であることを自覚していない。 |
| 心房細動の初期段階における発作時には、30–50 %の患者が無症候性、または倦怠感、疲労、めまいなどの非特異的症状のみを呈する。 |
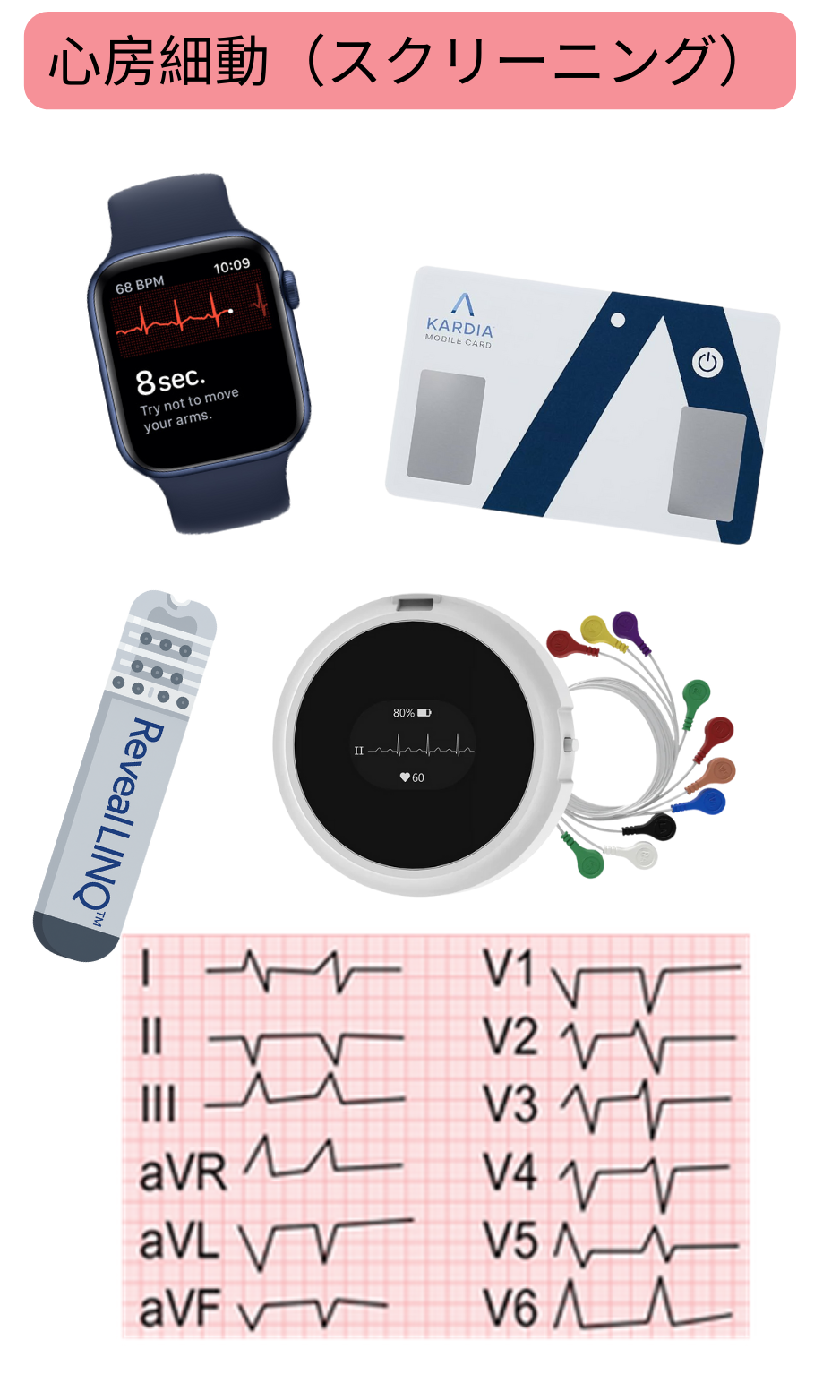
心房細動のスクリーニングには、電位差計の原理に基づき心臓の電気活動を記録し、心電図波形として表示可能なすべての機器の使用が推奨される:
心電図機能付きスマートデバイスの大きな利点は、患者が常時携帯している点である(心電図ウォッチ)。症状(動悸など)が出現した際、例えば月1回程度の頻度であっても、その場で心電図を記録できる。
心電図機能付きスマートデバイスで心房細動が検出された場合、患者は速やかに医師へ連絡し、包括的評価およびCHA2DS2-VAスコアに基づく経口抗凝固療法の開始を行う必要がある。
| 心房細動スクリーニングと機器 | クラス |
|---|---|
|
心房細動のスクリーニングには、心電図を記録可能な機器の使用が推奨される:
|
I |
|
心房細動のスクリーニングとして、心電図を記録しない機器の使用は考慮してもよい:
|
IIb |
| 心電図に基づく心房細動の診断は、外来で医師により確認される必要がある。または、信頼できるオンラインプラットフォーム(例:www.ECGsmart.com)を通じて確認する。 | I |
心電図を記録しない検査や機器は、心房細動のスクリーニングとして使用すべきではない:
光電式容積脈波記録法(PPG)は光を用いた脈拍測定法である。装置は持続的に光(多くは緑色)を照射し、拍動する動脈から反射された光を検出して脈拍数を算出する。PPGにより脈拍を測定する機器には、スマートウォッチ、スマートバンド、オキシメーターなどが含まれる。
心房細動スクリーニングの主な限界は、心電図記録時に心房細動発作が出現していない可能性があることである。最も有効な方法はループレコーダーの植込みであるが、侵襲的手技であり感染や血腫などのリスクを伴い、経済的負担も大きいため、一般的には実施されない。
ループレコーダーの植込みは、ESUS(原因不明塞栓性脳卒中)後の患者に適応となる。
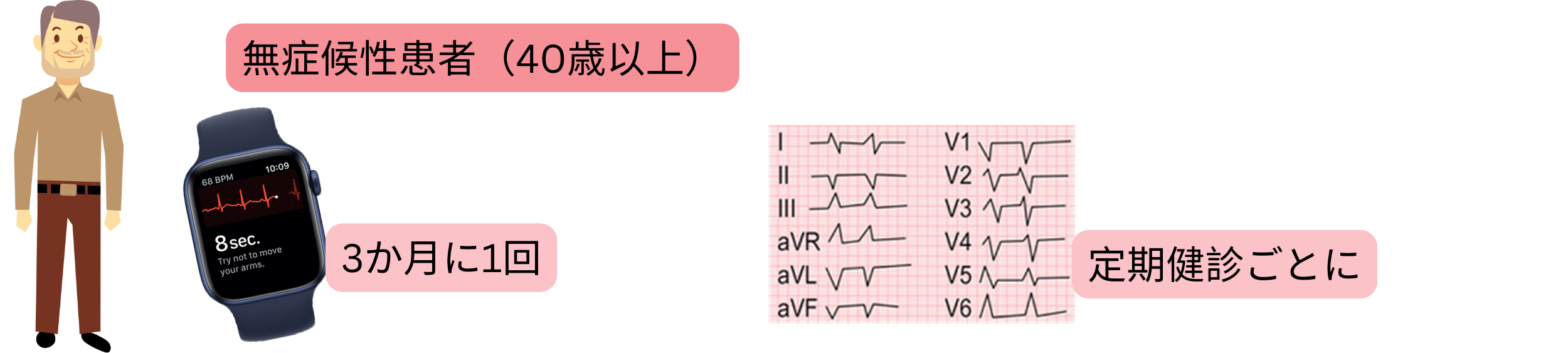
| 無症候性患者(>40 years)における心房細動スクリーニング | クラス |
|---|---|
| 心電図機能付きスマートデバイス(心電図ウォッチ、心電図機能付き血圧計、心電図カード)を用いて、3か月に1回心電図を記録することが推奨される。 | I |
| 定期健康診断ごとに心電図を記録することが推奨される。 | I |
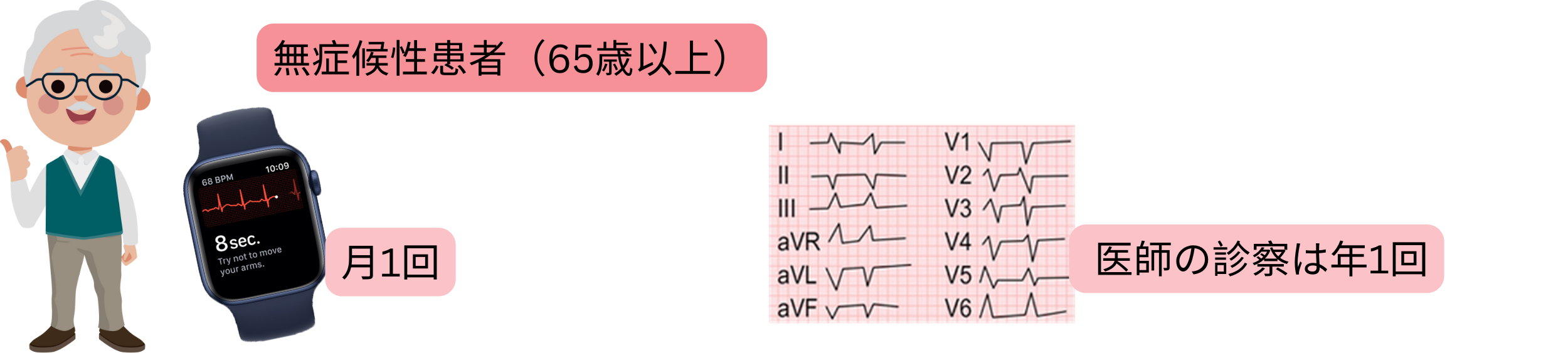
| 無症候性患者(>65 years)における心房細動スクリーニング | クラス |
|---|---|
| 心電図機能付きスマートデバイス(心電図ウォッチ、心電図機能付き血圧計、心電図カード)を用いて、月1回心電図を記録することが推奨される。 | I |
| 医療機関において年1回心電図を記録することが推奨される。 | I |
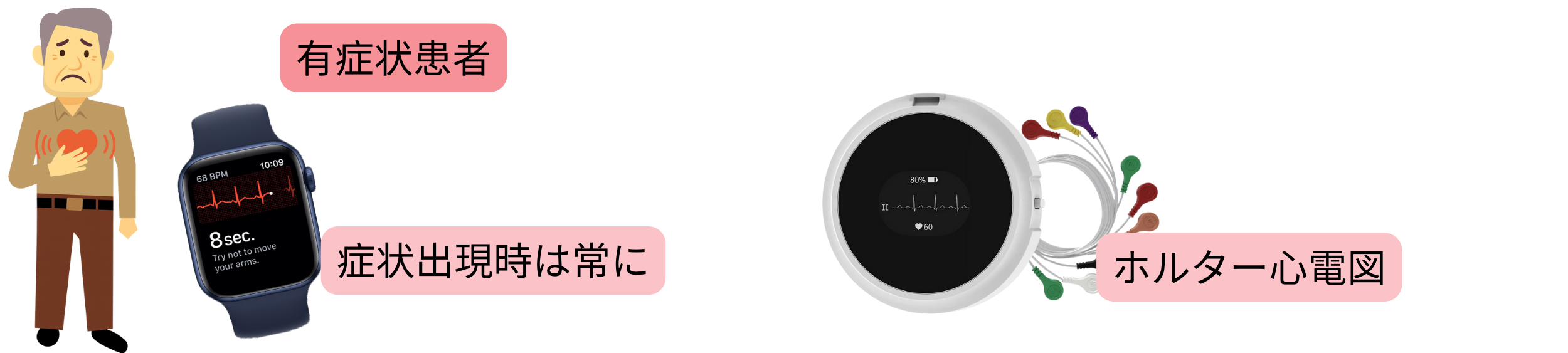
| 症候性患者における心房細動スクリーニング | クラス |
|---|---|
| 症状(特異的または非特異的)出現時には、直ちに心電図機能付きスマートデバイス(心電図ウォッチ、心電図機能付き血圧計、心電図カード)で心電図を記録することが推奨される。 | I |
| 心電図ホルター記録(24時間または可能であれば7日間)が推奨される。 | I |

| ESUS(原因不明塞栓性脳卒中)後患者における心房細動スクリーニング | クラス |
|---|---|
| ループレコーダーの植込みが推奨される。 | I |
| 症状(特異的または非特異的)出現時には、直ちに心電図機能付きスマートデバイス(心電図ウォッチ、心電図機能付き血圧計、心電図カード)で心電図を記録することが推奨される。 | I |
| 心電図ホルター記録(24時間または可能であれば7日間)は考慮してもよい。 | IIa |
これらのガイドラインは非公式であり、いかなる専門的な心臓病学会が発行した正式なガイドラインを代表するものではありません。教育および情報提供のみを目的としています。
