

تبلغ نسبة انتشار الرجفان الأذيني (AF) في عموم السكان 2–4 %.
تزداد نسبة انتشار AF مع التقدم في العمر. ويصيب AF
| انتشار الرجفان الأذيني والعمر | |
|---|---|
| نسبة انتشار AF | العمر |
| 2 % | <65 سنة |
| 9 % | >65 سنة |
الهدف من التحري هو تشخيص AF في مرحلة يكون فيها دون أعراض، أو عندما يعاني المريض من أعراض غير نوعية: ضعف، تعب، دوار، إلخ.
يبدأ AF على شكل نوبات انتيابية تُحفَّز باضطرابات نظم أذينية تنشأ من منطقة فوهات الأوردة الرئوية. تنتهي هذه النوبات الانتيابية الأولية تلقائيًا خلال 24 ساعة، وفي 30–50 % من المرضى تكون دون أعراض أو تتظاهر بأعراض غير نوعية: ضعف، تعب، دوار، إلخ.
يعاني 10 % من المرضى من AF صامت، والذي يرتبط بأعلى خطر للانصمام الخثاري (وخاصة السكتة الدماغية). هؤلاء المرضى غير مدركين لإصابتهم بـ AF، ولذلك لا يتلقون العلاج المضاد للتخثر وفقًا لدرجة CHA2DS2-VA.
في الممارسة السريرية، كثيرًا ما يُخلط بين مصطلحي AF دون أعراض وAF الصامت:
| الرجفان الأذيني الصامت |
|---|
| يعاني 10 % من المرضى من AF صامت. لا توجد لدى المرضى أعراض ولا يدركون إصابتهم بـ AF. |
| في 30–50 % من المرضى في المرحلة المبكرة من AF أثناء النوبات الانتيابية تكون الحالة دون أعراض أو تتظاهر بأعراض غير نوعية (ضعف، تعب، دوار). |
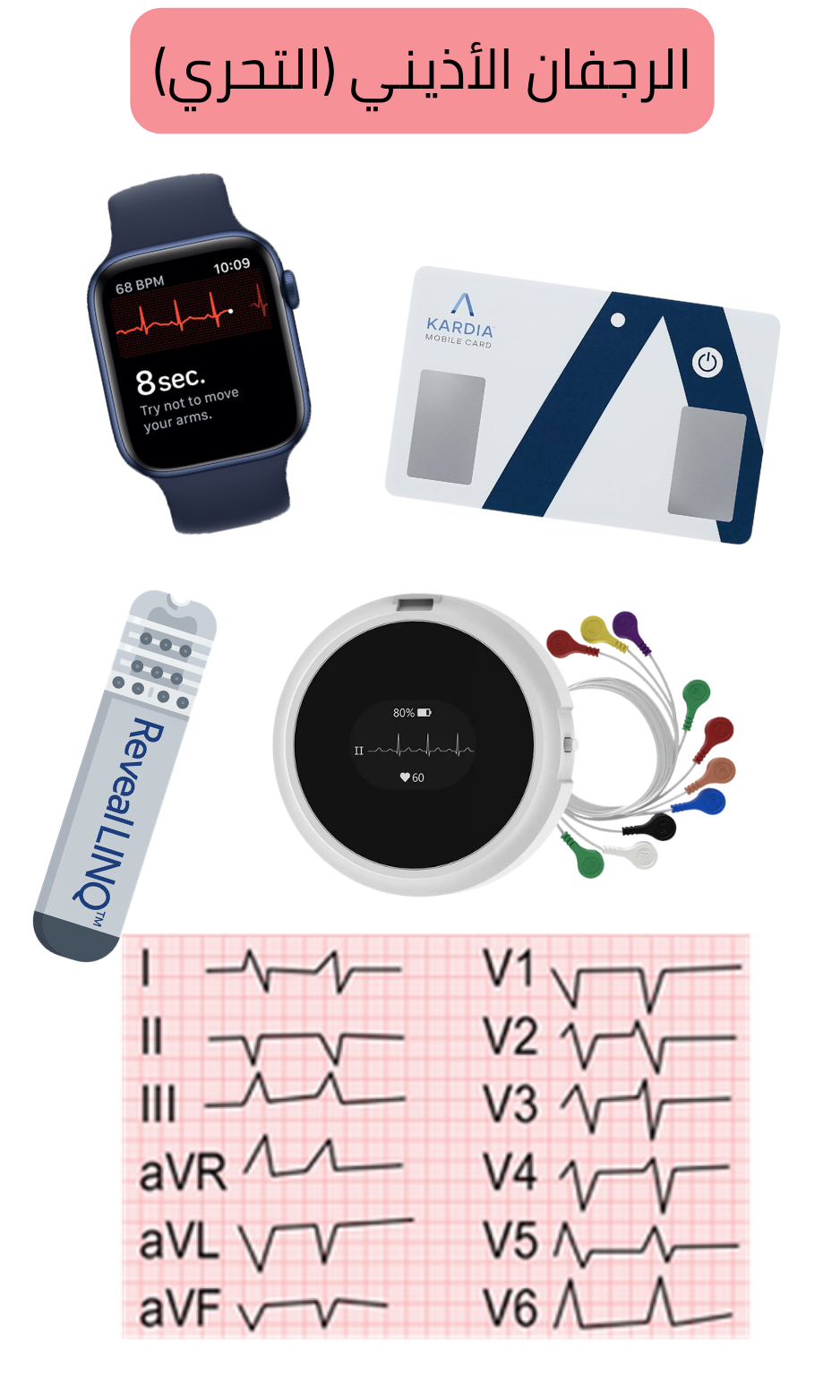
يوصى في تحري AF باستخدام أي جهاز يسجل النشاط الكهربائي للقلب وفق مبدأ الفولتميتر ويعرض هذا النشاط على شكل تخطيط كهربية القلب (ECG):
الميزة الرئيسية للأجهزة الذكية المزودة بـ ECG أن المرضى يحملونها باستمرار (ساعات ECG). وبالتالي يمكن للمريض تسجيل ECG أثناء الأعراض (خفقان، إلخ)، والتي قد تحدث مثلًا مرة واحدة شهريًا.
عند كشف AF باستخدام أجهزة ذكية مزودة بـ ECG، يجب على المريض التواصل فورًا مع الطبيب لإجراء تقييم شامل وبدء العلاج المضاد للتخثر وفقًا لدرجة CHA2DS2-VA.
| التحري عن الرجفان الأذيني والأجهزة | الفئة |
|---|---|
|
يوصى في تحري AF باستخدام أي جهاز قادر على تسجيل ECG:
|
I |
|
في تحري AF يمكن النظر في استخدام أجهزة لا تسجل ECG:
|
IIb |
| يجب تأكيد تشخيص الرجفان الأذيني المعتمد على ECG من قبل طبيب في عيادة خارجية، أو عبر الإنترنت من خلال منصة موثوقة، مثل www.ECGsmart.com | I |
لا ينبغي استخدام الفحوصات أو الأجهزة التي لا تسجل ECG في تحري AF:
التخطيط الضوئي الحجمي (PPG) هو قياس النبض باستخدام الضوء. يصدر الجهاز ضوءًا بشكل مستمر (غالبًا باللون الأخضر)، ينعكس عن الشريان النابض. ثم يكتشف الجهاز الضوء المنعكس ويحدد معدل النبض. تشمل الأجهزة التي تقيس النبض اعتمادًا على PPG الساعات الذكية، الأساور الذكية، أو مقياس التأكسج.
القيد الرئيسي لتحري الرجفان الأذيني هو أن المريض قد لا يمر بنوبة AF في وقت تسجيل ECG. إن أكثر طرق التحري فعالية هي زرع جهاز تسجيل حلقي؛ إلا أن هذا الإجراء لا يُجرى روتينيًا لأنه تداخلي ويرتبط بمخاطر (إنتان، ورم دموي) كما أنه مكلف من الناحية المالية.
يوصى بزرع جهاز تسجيل حلقي لدى المرضى بعد ESUS (السكتة الدماغية الانصمامية غير محددة المصدر).

| التحري عن الرجفان الأذيني لدى المرضى دون أعراض (>40 سنة) | الفئة |
|---|---|
| يوصى بتسجيل ECG باستخدام جهاز ذكي مزود بـ ECG (ساعة ECG، جهاز قياس ضغط الدم المزود بـ ECG، بطاقة ECG) مرة كل 3 أشهر. | I |
| يوصى بتسجيل ECG في كل فحص طبي وقائي. | I |

| التحري عن الرجفان الأذيني لدى المرضى دون أعراض (>65 سنة) | الفئة |
|---|---|
| يوصى بتسجيل ECG باستخدام جهاز ذكي مزود بـ ECG (ساعة ECG، جهاز قياس ضغط الدم المزود بـ ECG، بطاقة ECG) مرة واحدة شهريًا. | I |
| يوصى بتسجيل ECG في عيادة الطبيب مرة واحدة سنويًا. | I |

| التحري عن الرجفان الأذيني لدى المرضى العرضيين | الفئة |
|---|---|
| عند ظهور الأعراض (نوعية أو غير نوعية)، يوصى بتسجيل ECG فورًا باستخدام جهاز ذكي مزود بـ ECG (ساعة ECG، جهاز قياس ضغط الدم المزود بـ ECG، بطاقة ECG). | I |
| يوصى بمراقبة ECG بهولتر: لمدة 24 ساعة أو 7 أيام (ويُفضّل). | I |

| التحري عن الرجفان الأذيني لدى المرضى بعد ESUS (السكتة الدماغية الانصمامية غير محددة المصدر) | الفئة |
|---|---|
| يوصى بزرع جهاز تسجيل حلقي. | I |
| عند ظهور الأعراض (نوعية أو غير نوعية)، يوصى بتسجيل ECG فورًا باستخدام جهاز ذكي مزود بـ ECG (ساعة ECG، جهاز قياس ضغط الدم المزود بـ ECG، بطاقة ECG). | I |
| يمكن النظر في مراقبة ECG بهولتر (لمدة 24 ساعة أو 7 أيام، ويفضّل). | IIa |
هذه الإرشادات غير رسمية ولا تمثل إرشادات رسمية صادرة عن أي جمعية مهنية في أمراض القلب. وهي مخصصة لأغراض تعليمية وإعلامية فقط.
