

Die Prävalenz des Vorhofflimmerns (VHF) in der Allgemeinbevölkerung beträgt 2–4 %.
Die Prävalenz des VHF nimmt mit dem Alter zu. VHF betrifft
| Prävalenz des Vorhofflimmerns und Alter | |
|---|---|
| VHF-Prävalenz | Alter |
| 2 % | <65 Jahre |
| 9 % | >65 Jahre |
Ziel des Screenings ist die Diagnose eines VHF in einem Stadium, in dem es asymptomatisch verläuft oder unspezifische Symptome bestehen: Schwäche, Müdigkeit, Schwindel etc.
VHF beginnt als paroxysmale Episoden, die durch atriale Arrhythmien aus dem Bereich der Pulmonalvenenostien ausgelöst werden. Diese initialen VHF-Paroxysmen terminieren spontan innerhalb von 24 h, und bei 30–50 % der Patienten sind sie asymptomatisch oder gehen mit unspezifischen Symptomen einher: Schwäche, Müdigkeit, Schwindel etc.
10 % der Patienten haben ein stummes VHF, das mit dem höchsten Risiko für Thromboembolien (insbesondere Schlaganfall) assoziiert ist. Diese Patienten wissen nicht, dass sie VHF haben, und erhalten daher keine Antikoagulationstherapie entsprechend dem CHA2DS2-VA-Score.
In der klinischen Praxis werden die Begriffe asymptomatisches und stummes VHF häufig verwechselt:
| Stummes Vorhofflimmern |
|---|
| 10 % der Patienten haben ein stummes VHF. Die Patienten haben keine Symptome und wissen nicht, dass sie VHF haben. |
| 30–50 % der Patienten im Frühstadium des VHF während paroxysmaler Episoden sind asymptomatisch oder haben unspezifische Symptome (Schwäche, Müdigkeit, Schwindel). |
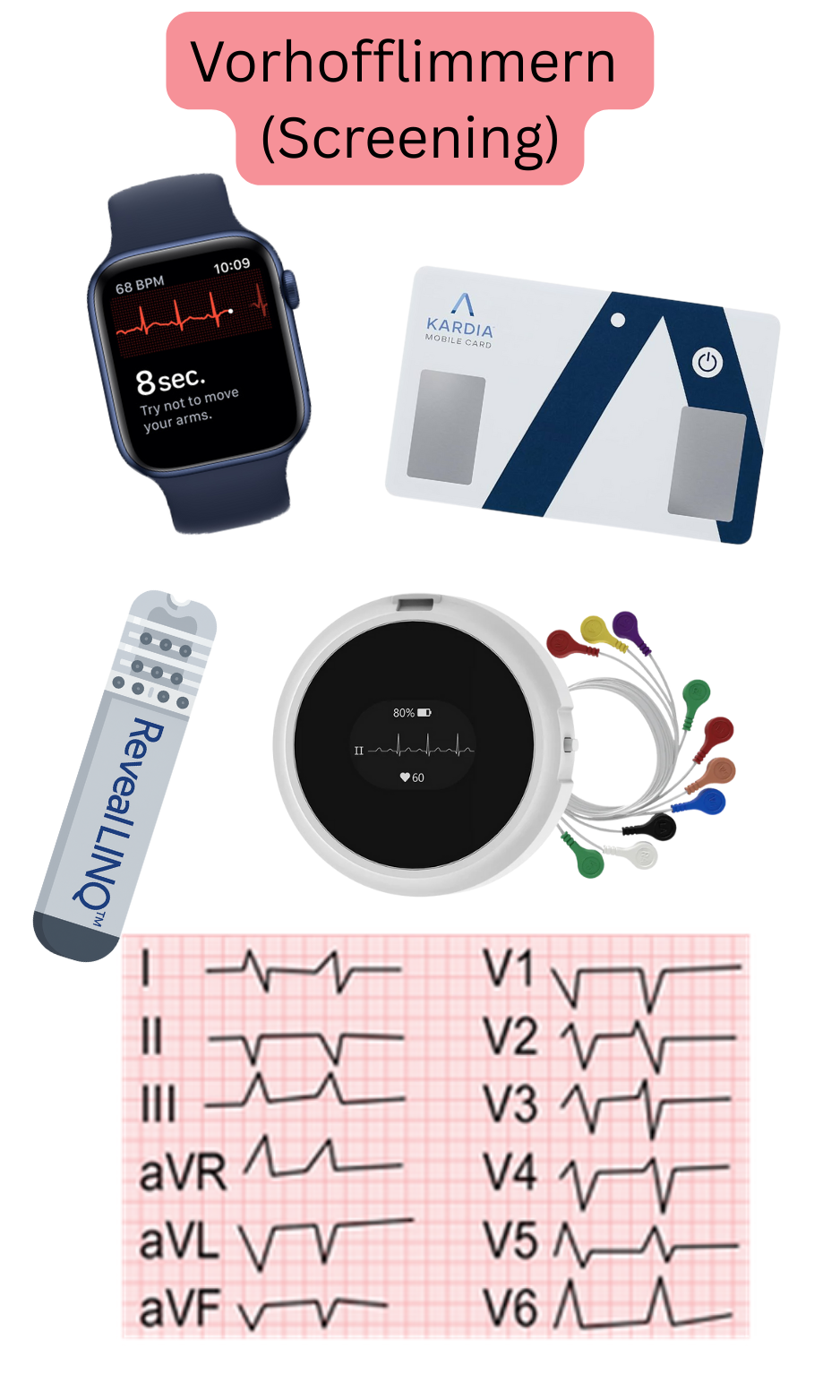
Für das Screening auf VHF wird jedes Gerät empfohlen, das die elektrische Aktivität des Herzens nach dem Voltmeter-Prinzip aufzeichnet und diese als EKG-Kurve darstellt:
Ein wesentlicher Vorteil smarter Geräte mit EKG ist, dass Patienten diese ständig bei sich tragen (EKG-Uhren). Der Patient kann daher bei Symptomen (Palpitationen etc.) ein EKG aufzeichnen, die beispielsweise einmal pro Monat auftreten können.
Wird VHF mittels smarter Geräte mit EKG detektiert, muss der Patient umgehend einen Arzt kontaktieren zur umfassenden Evaluation und Einleitung einer Antikoagulationstherapie entsprechend dem CHA2DS2-VA-Score.
| Screening auf Vorhofflimmern und Geräte | Klasse |
|---|---|
|
Für das Screening auf VHF wird jedes Gerät empfohlen, das ein EKG aufzeichnen kann:
|
I |
|
Für das Screening auf VHF können Geräte, die kein EKG aufzeichnen, erwogen werden:
|
IIb |
| Die Diagnose des Vorhofflimmerns anhand eines EKG muss durch einen Arzt ambulant oder online über eine vertrauenswürdige Plattform bestätigt werden, z. B. www.ECGsmart.com | I |
Untersuchungen oder Geräte, die kein EKG aufzeichnen, sollten nicht für das Screening auf VHF verwendet werden:
Photoplethysmographie (PPG) ist eine Pulsmessung mittels Licht. Das Gerät sendet kontinuierlich Licht (meist grün) aus, das von der pulsierenden Arterie reflektiert wird. Das Gerät detektiert anschließend das reflektierte Licht und bestimmt daraus die Pulsfrequenz. Geräte mit Pulsmessung mittels PPG sind Smartwatches, Smartbands oder ein Oximeter.
Die wesentliche Limitation des Screenings auf VHF besteht darin, dass zum Zeitpunkt der EKG-Aufzeichnung möglicherweise keine VHF-Episode vorliegt. Die effektivste Methode des VHF-Screenings wäre die Implantation eines Loop-Recorders; diese wird jedoch nicht routinemäßig durchgeführt, da es sich um einen invasiven Eingriff mit Risiken (Infektion, Hämatom) handelt und zudem mit hohen Kosten verbunden ist.
Die Implantation eines Loop-Recorders ist bei Patienten nach ESUS (Embolic Stroke of Undetermined Source) indiziert.
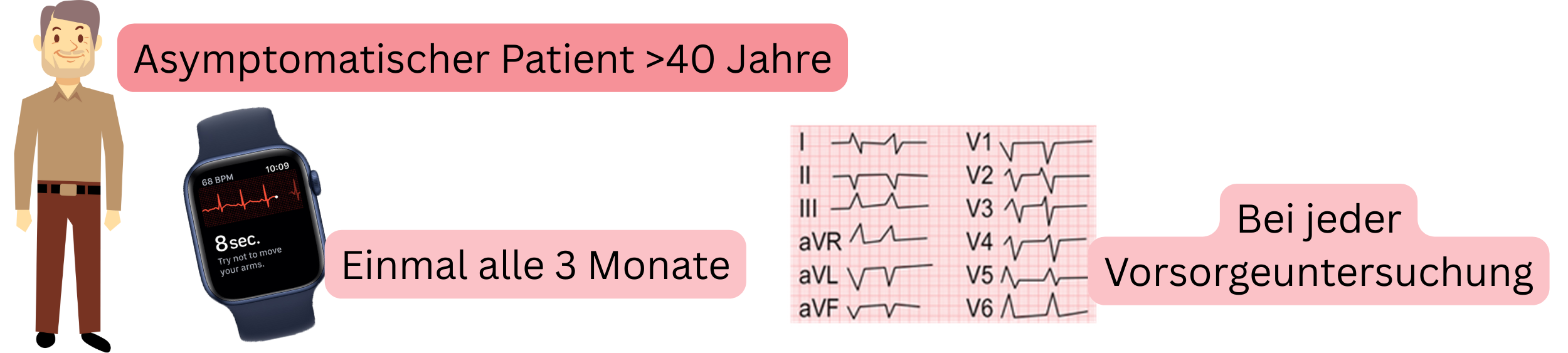
| Screening auf Vorhofflimmern bei asymptomatischen Patienten (>40 Jahre) | Klasse |
|---|---|
| Es wird empfohlen, einmal alle 3 Monate ein EKG mit einem smarten Gerät mit EKG (EKG-Uhr, Blutdruckmessgerät mit EKG, EKG-Karte) aufzuzeichnen. | I |
| Es wird empfohlen, bei jeder Vorsorgeuntersuchung ein EKG aufzuzeichnen. | I |
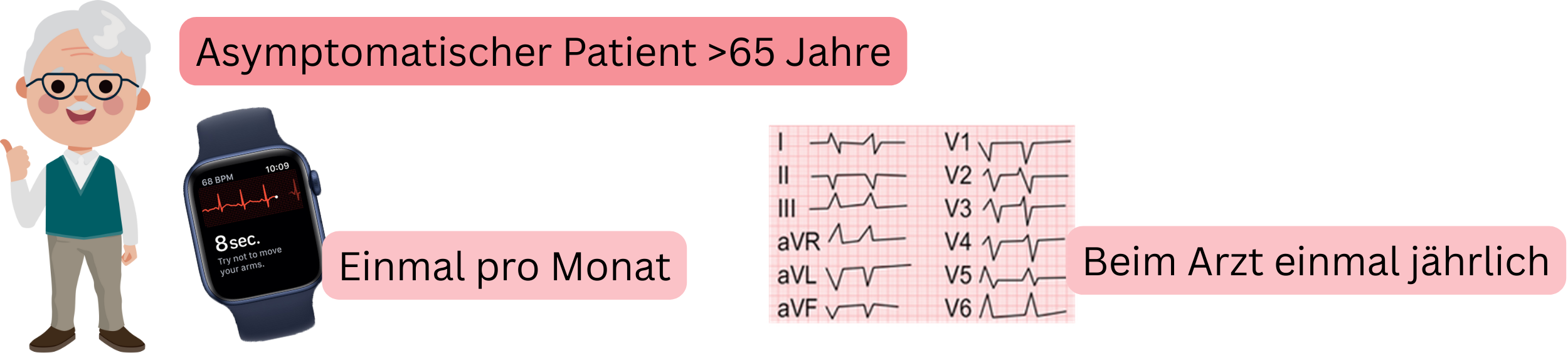
| Screening auf Vorhofflimmern bei asymptomatischen Patienten (>65 Jahre) | Klasse |
|---|---|
| Es wird empfohlen, einmal pro Monat ein EKG mit einem smarten Gerät mit EKG (EKG-Uhr, Blutdruckmessgerät mit EKG, EKG-Karte) aufzuzeichnen. | I |
| Es wird empfohlen, einmal jährlich ein EKG in der Arztpraxis aufzuzeichnen. | I |

| Screening auf Vorhofflimmern bei symptomatischen Patienten | Klasse |
|---|---|
| Bei Symptomen (spezifisch oder unspezifisch) wird empfohlen, umgehend ein EKG mit einem smarten Gerät mit EKG (EKG-Uhr, Blutdruckmessgerät mit EKG, EKG-Karte) aufzuzeichnen. | I |
| Ein Langzeit-EKG (24-Stunden oder bevorzugt 7-Tage) wird empfohlen. | I |

| Screening auf Vorhofflimmern bei Patienten nach ESUS (Embolic Stroke of Undetermined Source) | Klasse |
|---|---|
| Die Implantation eines Loop-Recorders wird empfohlen. | I |
| Bei Symptomen (spezifisch oder unspezifisch) wird empfohlen, umgehend ein EKG mit einem smarten Gerät mit EKG (EKG-Uhr, Blutdruckmessgerät mit EKG, EKG-Karte) aufzuzeichnen. | I |
| Ein Langzeit-EKG (24-Stunden oder bevorzugt 7-Tage) kann erwogen werden. | IIa |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
