

心房細動治療の目的は、心房細動発作を消失させる、または減少させることである。
カルディオバージョンは、不整脈を停止させ洞調律を回復させる治療的介入である。
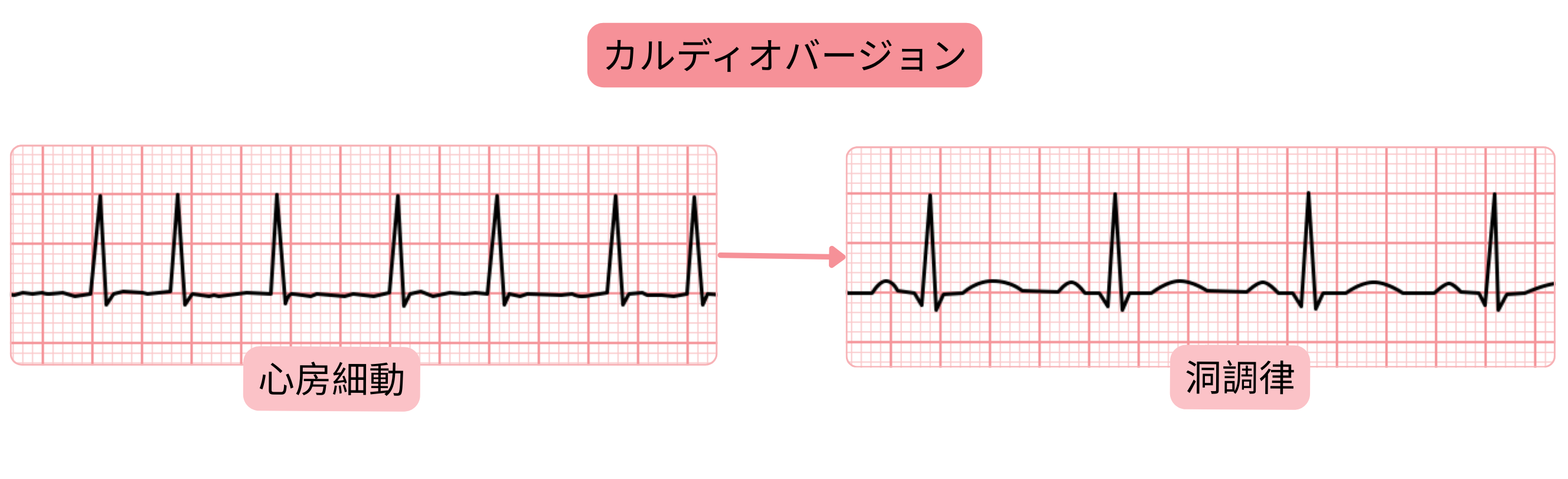
カルディオバージョンには3つの方法がある。
自然カルディオバージョンとは、心房細動発作が自然に停止し、洞調律が回復することをいう。
心房細動のカルディオバージョンは、緊急、準緊急、急性、または待機的に実施される。
| 手技のタイミング – 用語 | |
|---|---|
| 手技の種類 | 実施時期 |
| Emergent | 数秒〜数分 |
| Urgent | 数分〜数時間 |
| Acute | 数時間〜数日 |
| Elective | 数日〜数か月 |
臨床現場では、心房細動カルディオバージョンにおいてurgent、acute、electiveの用語が最も一般的に用いられる。
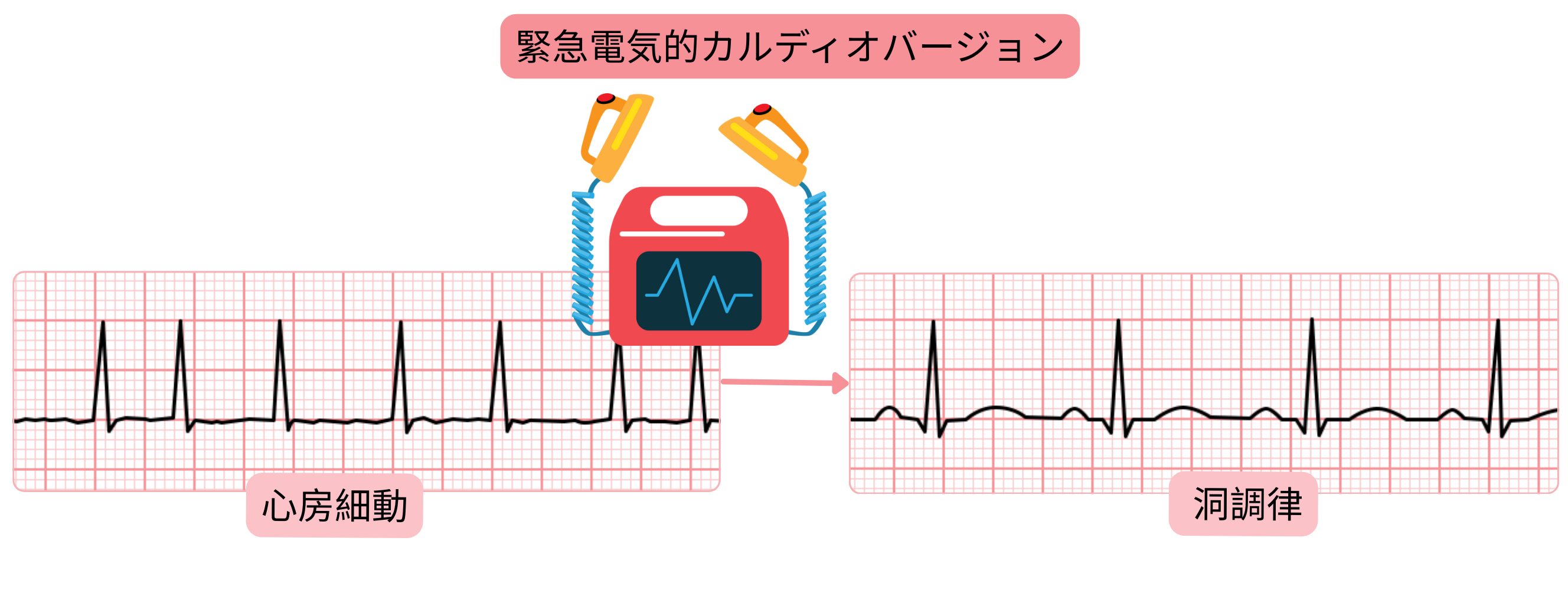
心房細動に対する緊急電気的カルディオバージョン
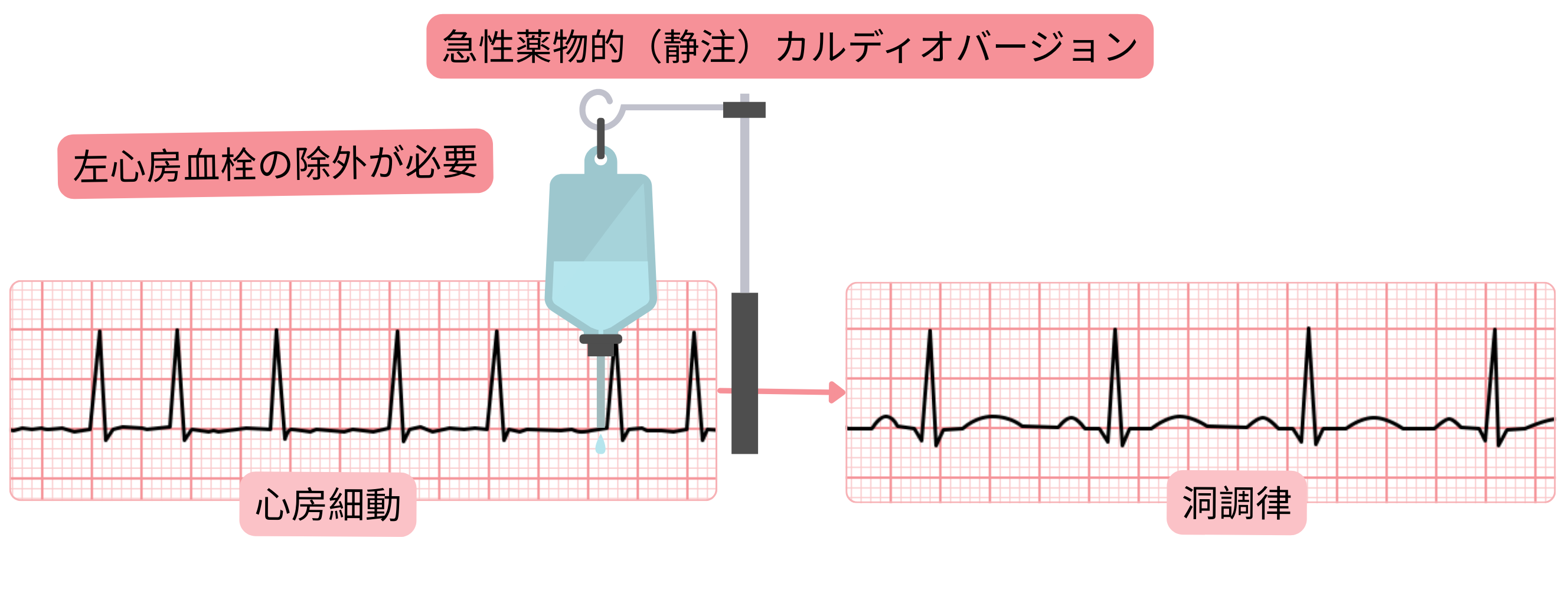
心房細動に対する急性薬理学的(静脈内)カルディオバージョン
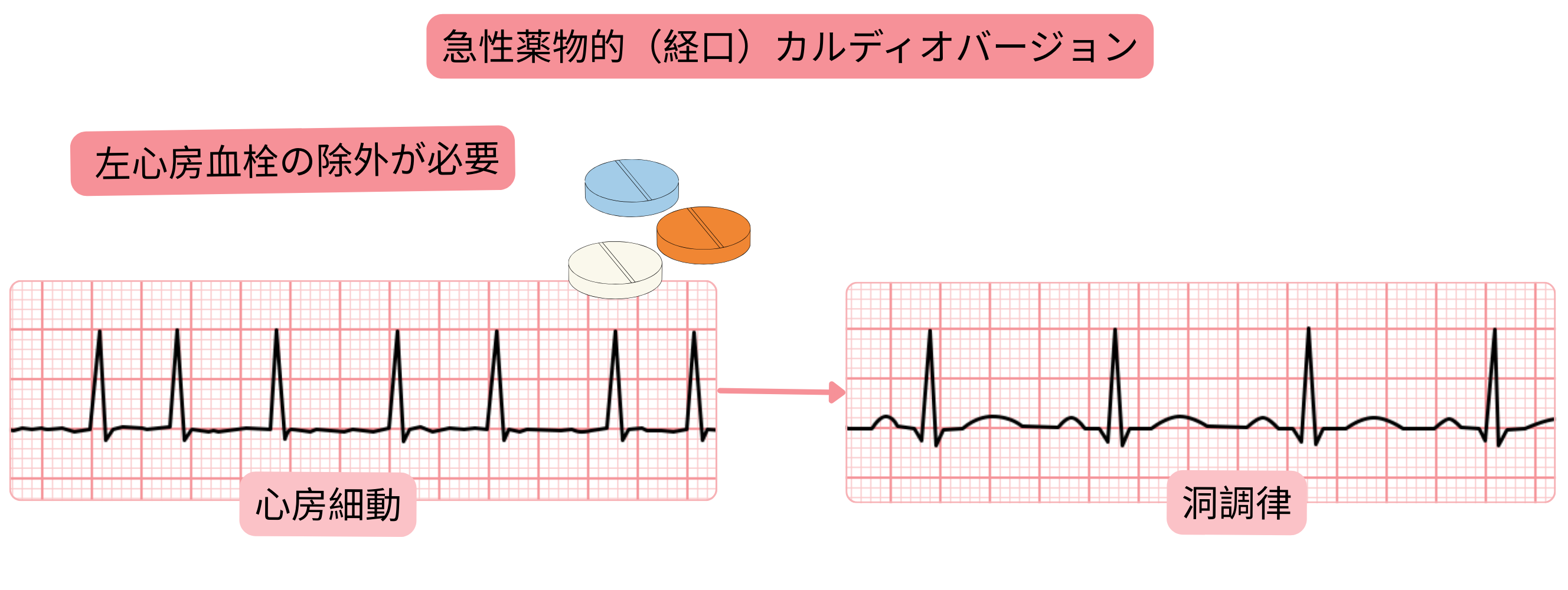
心房細動に対する急性薬理学的(経口)カルディオバージョン – Pill in the Pocket
心房細動に対する待機的電気的カルディオバージョン:
| 心房細動における薬理学的カルディオバージョンと電気的カルディオバージョンの比較 | ||
|---|---|---|
| 項目 | 薬理学的カルディオバージョン | 電気的カルディオバージョン |
| 方法 | 抗不整脈薬(静脈内または経口) | 経胸壁電極による電気ショック |
| 効果発現 | 比較的緩徐(10分〜8時間) | ショック直後に即時効果 |
| 成功率 | 40–90%(薬剤および心房細動持続期間に依存) | > 90%(心房細動持続期間に依存) |
| 麻酔 | 不要 | 必要(短時間鎮静) |
| 血栓塞栓症リスク | 同等(手技前後に抗凝固療法) | 同等(手技前後に抗凝固療法) |
| 適応 | 安定し症状が軽度の患者 | 血行動態不安定、または薬理学的カルディオバージョン無効例における待機的実施 |
| 器質的心疾患(EF < 40%)での使用 | アミオダロン(他剤は慎重投与) | 制限なく使用可能 |
| 有害事象 | 不整脈、torsades de pointes(クラスIII)、徐脈 | 一過性低血圧、徐脈 |
| 心房細動に対する待機的電気的カルディオバージョン前の検査 | ||
|---|---|---|
| 検査項目 | 要件 | 目的 |
| 絶食 | > 2時間(液体)、> 6時間(固形物) | 電気的カルディオバージョン中の誤嚥予防 |
| 検査値 | 血算、INR、Na、K、尿素、クレアチニン、CRP、TSH、Mg(2週間以内) | 全身状態の最適化、出血リスク評価 |
| 心電図 | 電気的カルディオバージョン直前 | 自然停止の確認 |
| 抗凝固療法 | 電気的カルディオバージョン前4週間および後4週間 | 血栓塞栓症予防 |
| 経胸壁心エコー | 6か月以内 | 心室機能、弁、心構造の評価 |
| 経食道心エコー | 1日以内(4週間の抗凝固療法がない場合) | 左房内血栓の除外 |
カルディオバージョン成功率を低下させる因子
カルディオバージョン後の洞調律維持は、抗不整脈治療下であっても個別である。
待機的電気的カルディオバージョンの成功率は10–30%向上する。
| カルディオバージョン(薬理学的または電気的)の合併症 | ||
|---|---|---|
| 合併症 | 機序 | 対応 / 予防 |
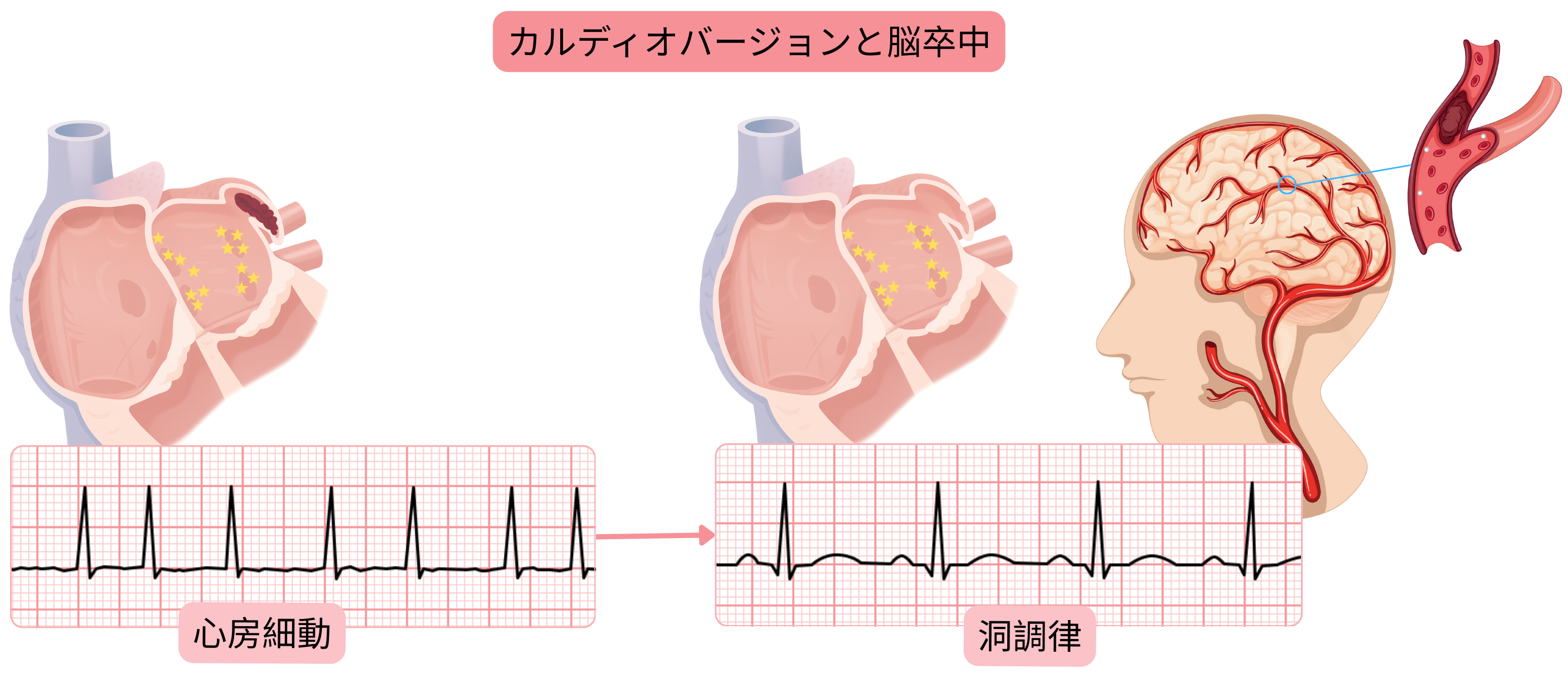
| 血栓塞栓性脳卒中 | カルディオバージョン中に心房内血栓が塞栓化する可能性がある。 | カルディオバージョン前4週間の抗凝固療法、または経食道心エコーの実施。 |
| カルディオバージョン後の血栓形成 | 心房stunningにより4週間以内に血栓形成を来すことがある。 | CHA2DS2-VAスコアに関わらず、カルディオバージョン後4週間の抗凝固療法を行い、その後はスコアに基づき継続する。 |
| 1:1房室伝導の心房粗動 | クラスIC抗不整脈薬(プロパフェノン、フレカイニド)使用時のリスク。 | クラスIC抗不整脈薬投与前にβ遮断薬またはカルシウム拮抗薬(ベラパミル、ジルチアゼム)を投与する。 |
| 心室細動 | 電気的カルディオバージョン中のリスク。非同期ショックにより< 1%。 | 同期電気的カルディオバージョンを実施する。 |
| 徐脈(< 50/分) |
心房細動中の洞結節抑制。 既存の洞結節機能不全。 アミオダロン、β遮断薬の影響。 |
アトロピン0.5–1 mg静脈内投与 |
| 洞停止 |
心房細動中の洞結節抑制。 既存の洞結節機能不全。 アミオダロン、β遮断薬の影響。 |
アトロピン0.5–1 mg静脈内投与、一時的体外ペーシング。 |
| 低血圧(収縮期 < 90 mmHg) | 徐脈および急激な血行動態変化に伴い発生する。 | 生理食塩水500 ml静脈内投与 |
| 皮膚熱傷 | 電気的カルディオバージョン時に電極へのゲル塗布が不十分な場合に発生する。 | 電極への十分なゲル塗布。 |
非弁膜症性心房細動では、血栓は左心耳に最も高頻度に形成される(90%)。
| 左心耳血流排出速度と血栓リスク | |
|---|---|
| 排出速度 | 血栓リスク – 抗凝固療法中の持続性/永続性心房細動 |
| < 20 cm/s | 15–20 % |
| 20–40 cm/s | 5–10 % |
| 40–50 cm/s | < 2–5 % |
| > 50 cm/s | < 1 % |
医学におけるすべてのスコアリングシステムの原則は、有用性が複雑性を上回ることである。
以下の表は、
| カルディオバージョン前のTEE – 抗凝固療法下でも推奨される場合 |
|---|
| 一過性脳虚血発作(TIA)の既往 |
| 脳卒中の既往 |
| 抗凝固薬の不規則内服 |
| INR < 2(ワルファリン内服中) |
| 心腔内血栓の既往(特に左心耳) |
| 左心耳血流排出速度 < 20 cm/s の既往 |
| カルディオバージョン前のTEE – 抗凝固療法下でも考慮 |
|---|
| CHA2DS2-VA ≥ 3 |
| 持続性心房細動 |
| 左房 > 50 mm または > 45 ml/m2 |
| 左房内spontaneous echo contrastの既往 |
| 僧帽弁狭窄症(中等度、重度) |
| 左心耳血流排出速度20–40 cm/s の既往 |
| 機械弁 |
| 心アミロイドーシス |
| 肥大型心筋症 |
| 左室駆出率 < 40 % |
| 血栓性素因 |
| 特発性血栓症後 |
| 心房細動のカルディオバージョン | クラス |
|---|---|
| 血行動態不安定な心房細動/心房粗動患者に対しては、緊急電気的カルディオバージョンを推奨する(左房内血栓の除外は不要)。 | I |
| 心房細動/心房粗動の待機的カルディオバージョン(薬理学的または電気的)前には、CHA₂DS₂-VAスコアにかかわらず、少なくとも4週間の抗凝固療法(NOACまたはワルファリン)を推奨する。 | I |
| 心房細動/心房粗動の待機的カルディオバージョン(薬理学的または電気的)前に、カルディオバージョン前少なくとも4週間の抗凝固療法が行われていない場合は、左房内血栓除外のため24時間以内の経食道心エコーを推奨する。 | I |
以下の既往を有する場合、薬理学的または電気的カルディオバージョン前に経食道心エコーを推奨する:
|
I |
以下すべてを満たす場合、左房内血栓は除外されたとみなす:
|
I |
| 持続性心房細動/心房粗動患者には、少なくとも1回のカルディオバージョン(電気的または薬理学的)を試みることを考慮する。 | IIa |
| 頻脈誘発性心筋症が疑われる持続性心房細動/心房粗動において、診断的目的で電気的カルディオバージョンを考慮する。 | IIa |
| 心房細動が > 24時間持続し、左房内血栓が除外されていない場合(抗凝固療法4週間未満、または24時間以内の経食道心エコー未実施)は、待機的カルディオバージョン(薬理学的または電気的)は推奨されない。 | III |
| カルディオバージョン(薬理学的または電気的)後は、洞調律の有無およびCHA₂DS₂-VAスコアにかかわらず、少なくとも4週間の抗凝固療法を推奨する。 | I |
副伝導路を伴う心房細動では、以下は禁忌である:
|
III |
これらのガイドラインは非公式であり、いかなる専門的な心臓病学会が発行した正式なガイドラインを代表するものではありません。教育および情報提供のみを目的としています。
