

L’objectif du traitement de la fibrillation atriale (FA) est d’éliminer ou de réduire les épisodes de FA.
La cardioversion est une intervention thérapeutique qui met fin à l’arythmie et restaure le rythme sinusal.
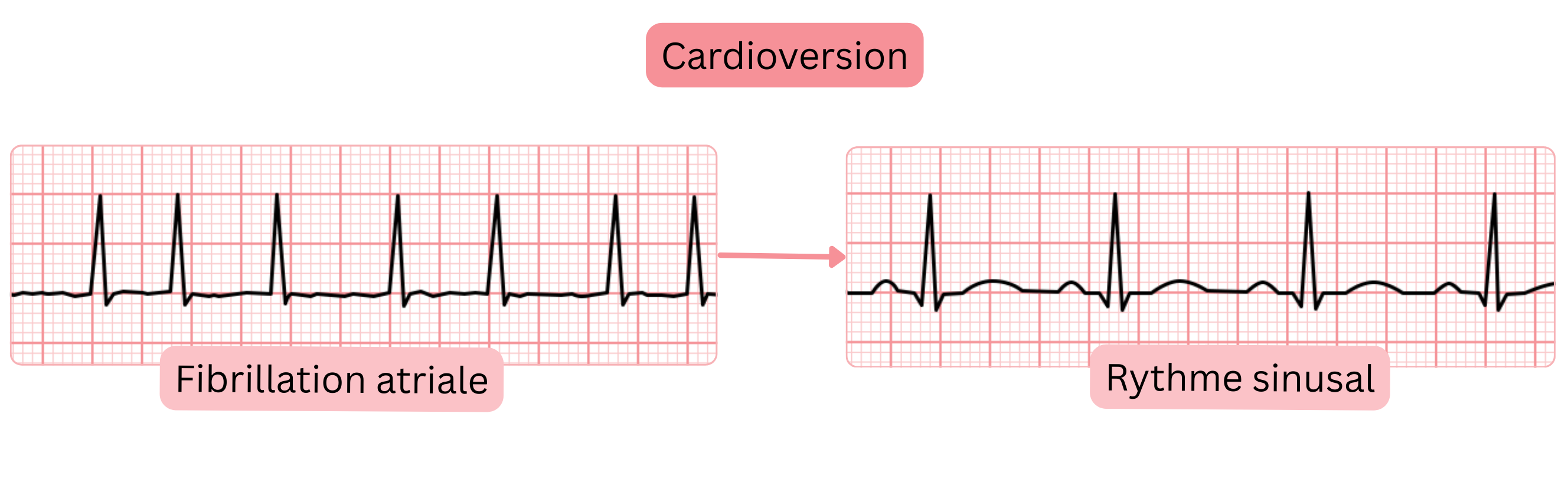
Il existe 3 types de cardioversion :
La cardioversion spontanée signifie que l’épisode de FA se termine spontanément et que le rythme sinusal est restauré.
La cardioversion de la FA peut être urgente, en urgence immédiate, aiguë ou programmée.
| Délai de la procédure – terminologie | |
|---|---|
| Type de procédure | Délai de la procédure |
| Urgence immédiate | Secondes à minutes |
| Urgente | Minutes à heures |
| Aiguë | Heures à jours |
| Programmée | Jours à mois |
En pratique clinique, les termes cardioversion urgente, aiguë et programmée de la FA sont les plus couramment utilisés.
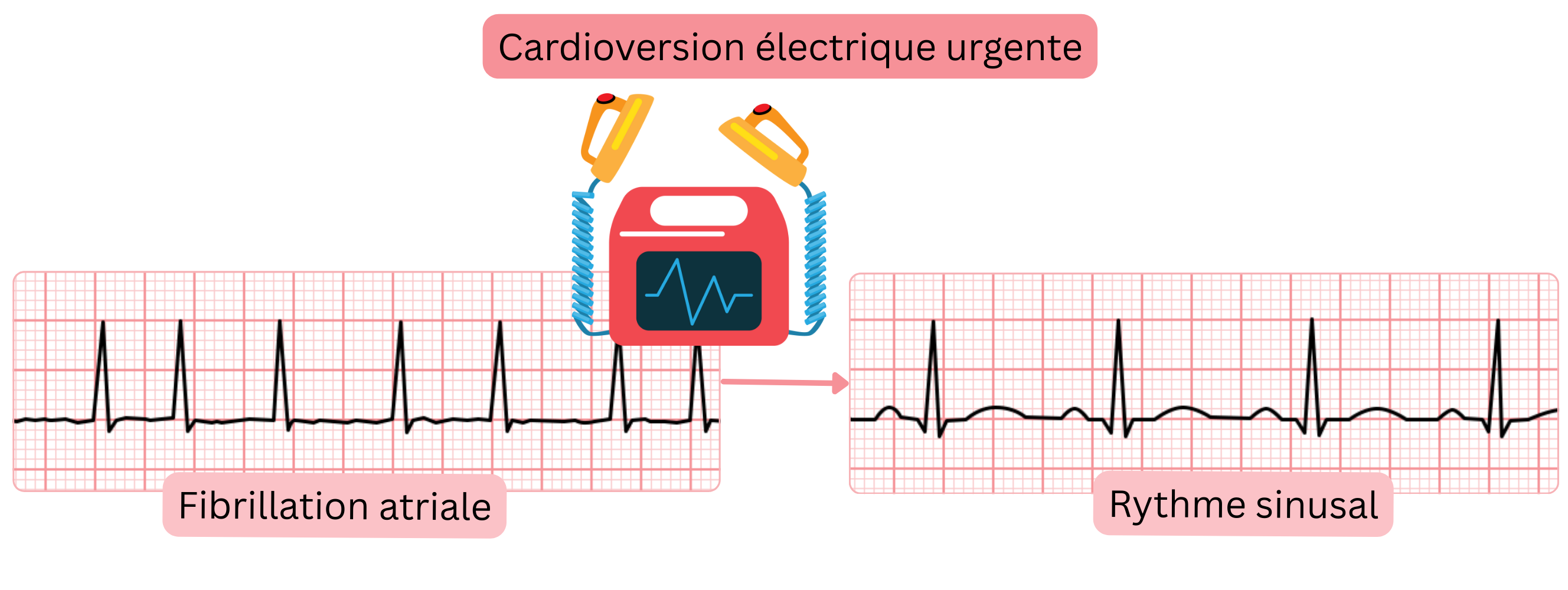
Cardioversion électrique urgente de la FA
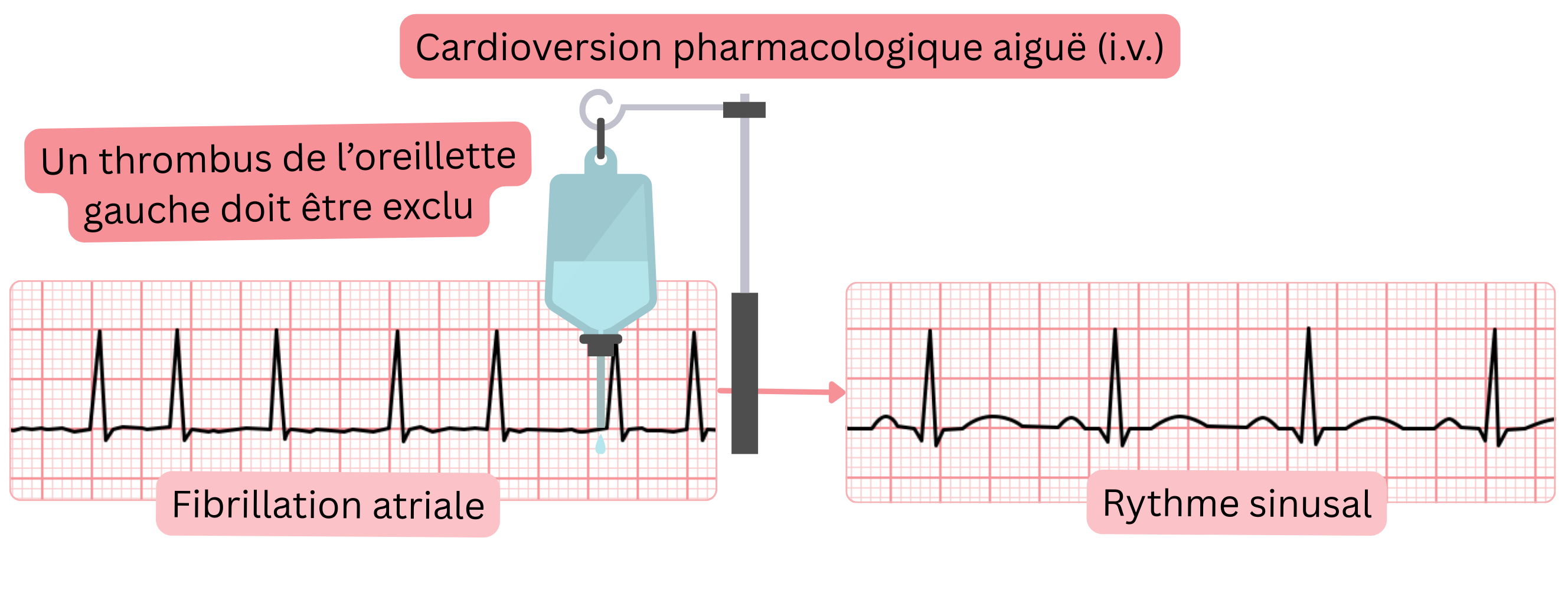
Cardioversion pharmacologique (intraveineuse) aiguë de la FA
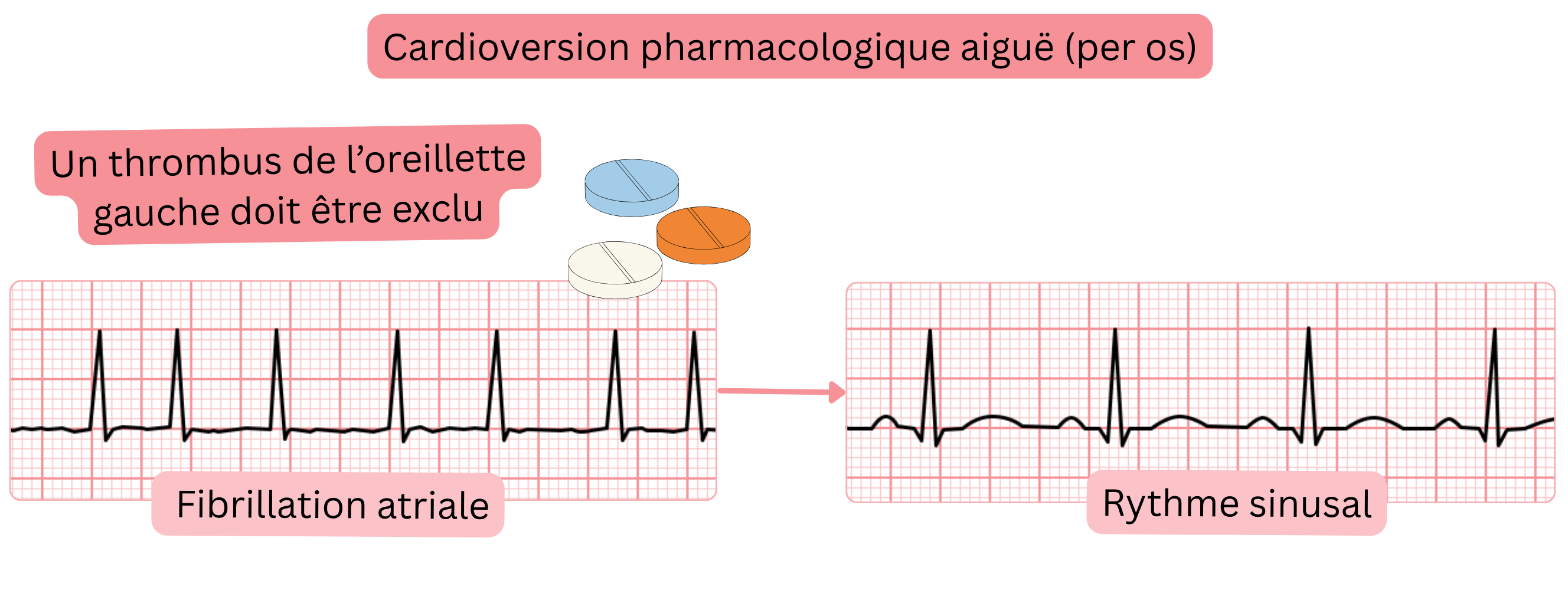
Cardioversion pharmacologique (orale) aiguë de la FA – « Pill in the Pocket »
Cardioversion électrique programmée de la FA :
| Cardioversion pharmacologique versus électrique dans la fibrillation atriale | ||
|---|---|---|
| Paramètre | Cardioversion pharmacologique | Cardioversion électrique |
| Méthode | Médicaments antiarythmiques (intraveineux ou oraux) | Choc électrique délivré par électrodes transthoraciques |
| Délai d’action | Plus lent (10 min–8 h) | Effet immédiat après délivrance du choc |
| Taux de succès | 40–90 % (dépend du médicament et de la durée de la FA) | > 90 % (dépend de la durée de la FA) |
| Anesthésie | Non | Oui, sédation brève |
| Risque thromboembolique | Identique (anticoagulation avant et après la procédure) | Identique (anticoagulation avant et après la procédure) |
| Indications | Patient stable, peu symptomatique | Instabilité hémodynamique ou cardioversion programmée (si échec de la cardioversion pharmacologique) |
| Utilisation en cas de cardiopathie structurelle (FE < 40 %) | Amiodarone (prudence avec les autres médicaments) | Peut être utilisée sans restriction |
| Effets indésirables | Arythmies, torsades de pointes (classe III), bradycardie | Hypotension transitoire, bradycardie |
| Examens avant cardioversion électrique programmée de la fibrillation atriale | ||
|---|---|---|
| Examen | Exigence | Justification |
| Jeûne | > 2 h liquides, > 6 h aliments solides | Prévention de l’aspiration lors de la cardioversion électrique |
| Paramètres biologiques | Numération formule sanguine, INR, Na, K, urée, créatinine, CRP, TSH, Mg (≤ 2 semaines) | Optimisation du milieu intérieur, évaluation du risque hémorragique |
| ECG | Immédiatement avant la cardioversion électrique | Cardioversion spontanée possible |
| Anticoagulation | 4 semaines avant et 4 semaines après la cardioversion électrique | Prévention du thromboembolisme |
| Échocardiographie transthoracique | ≤ 6 mois | Fonction ventriculaire, valves, structures cardiaques |
| Échocardiographie transœsophagienne | ≤ 1 jour (en l’absence de 4 semaines d’anticoagulation) | Exclusion d’un thrombus de l’oreillette gauche |
Facteurs réduisant le succès de la cardioversion
Le maintien du rythme sinusal (RS) après cardioversion, malgré un traitement antiarythmique, est individuel.
Le taux de succès de la cardioversion électrique programmée augmente de 10–30 %.
| Complications de la cardioversion (pharmacologique ou électrique) | ||
|---|---|---|
| Complication | Mécanisme | Prise en charge / Prévention |
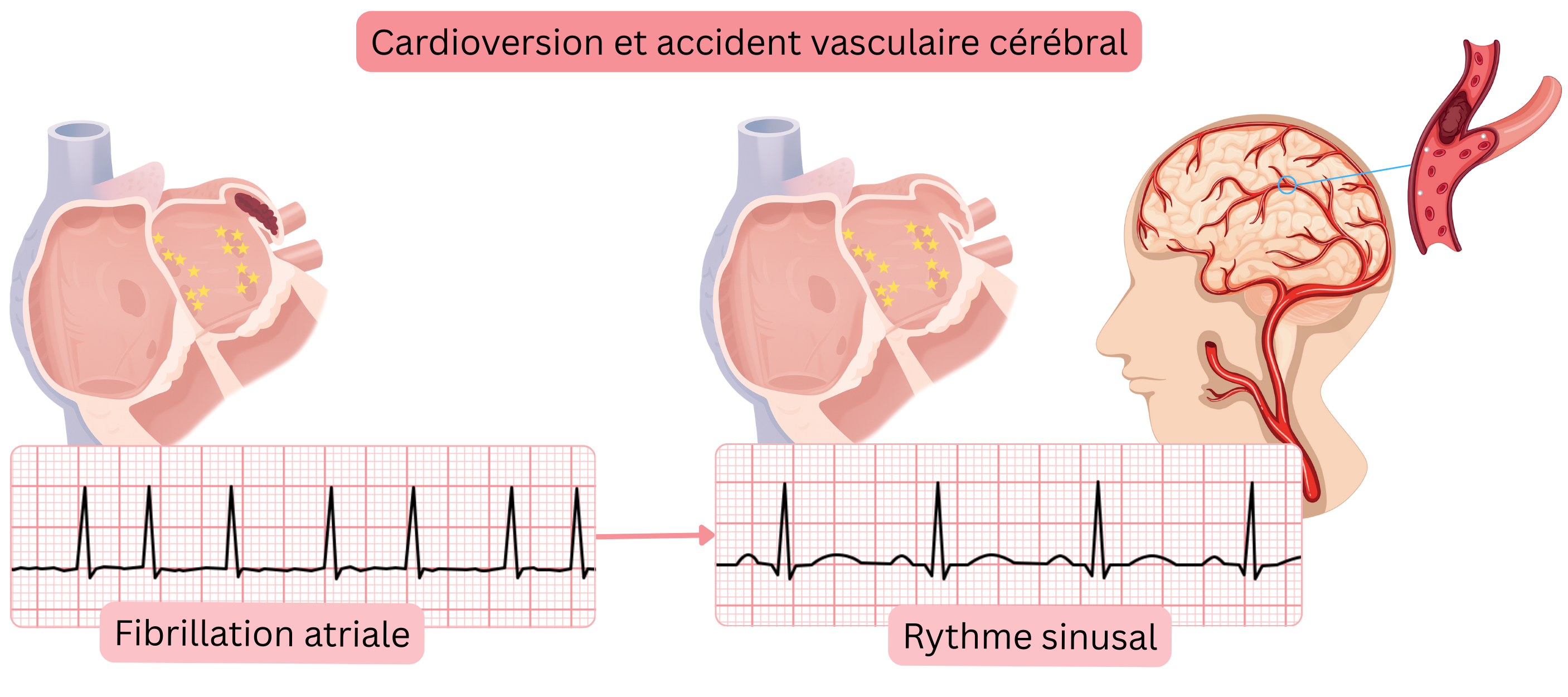
| AVC thromboembolique | Lors de la cardioversion, un thrombus peut emboliser à partir de l’oreillette (s’il est présent). | Échocardiographie transœsophagienne ou anticoagulation pendant 4 semaines avant la cardioversion. |
| Formation de thrombus après cardioversion | La sidération atriale peut entraîner la formation d’un thrombus dans les 4 semaines. | Anticoagulation pendant 4 semaines après la cardioversion, indépendamment du score CHA2DS2-VA, puis poursuite selon le score. |
| Flutter atrial conduit en 1:1 | Risque avec les antiarythmiques de classe IC (propafénone, flécaïnide). | Administrer un bêta-bloquant ou un inhibiteur calcique (vérapamil, diltiazem) avant les antiarythmiques de classe IC. |
| Fibrillation ventriculaire | Risque lors de la cardioversion électrique, < 1 % en raison d’un choc asynchrone. | Cardioversion électrique synchronisée. |
| Bradycardie (< 50/min) |
Due à une suppression du nœud sinusal pendant la FA. Dysfonction sinusale préexistante. Effet de l’amiodarone, des bêta-bloquants. |
Atropine 0,5–1 mg par voie intraveineuse |
| Arrêt sinusal |
Due à une suppression du nœud sinusal pendant la FA. Dysfonction sinusale préexistante. Effet de l’amiodarone, des bêta-bloquants. |
Atropine 0,5–1 mg par voie intraveineuse, stimulation externe temporaire. |
| Hypotension (systolique < 90 mmHg) | Survient en association avec la bradycardie et en raison d’un changement hémodynamique brutal. | Sérum physiologique 500 ml par voie intraveineuse |
| Brûlure cutanée | Survient en raison d’une quantité insuffisante de gel sur les électrodes lors de la cardioversion électrique. | Application adéquate de gel sur les électrodes. |
Dans la fibrillation atriale (FA) non valvulaire, le thrombus se forme le plus souvent dans l’appendice auriculaire gauche (90 %).
| Vitesse de vidange de l’appendice auriculaire gauche et risque thrombotique | |
|---|---|
| Vitesse de vidange | Risque thrombotique – FA persistante/permanente sous anticoagulation |
| < 20 cm/s | 15–20 % |
| 20–40 cm/s | 5–10 % |
| 40–50 cm/s | < 2–5 % |
| > 50 cm/s | < 1 % |
Le principe de tous les scores en médecine est que le bénéfice doit l’emporter sur la complexité.
Les tableaux suivants résument les situations cliniques
| ETO avant cardioversion – indications malgré anticoagulation |
|---|
| Antécédent d’accident ischémique transitoire (AIT) |
| Antécédent d’AVC |
| Prise irrégulière d’anticoagulant |
| INR < 2 (sous warfarine) |
| Antécédent de thrombus intracardiaque (en particulier dans l’appendice auriculaire gauche) |
| Antécédent de vitesse de vidange de l’appendice auriculaire gauche < 20 cm/s |
| ETO avant cardioversion – à envisager malgré anticoagulation |
|---|
| CHA2DS2-VA ≥ 3 |
| Fibrillation atriale persistante |
| Oreillette gauche > 50 mm ou > 45 ml/m2 |
| Antécédent de contraste spontané dans l’oreillette gauche |
| Sténose mitrale (modérée, sévère) |
| Antécédent de vitesse de vidange de l’appendice auriculaire gauche 20–40 cm/s |
| Valve mécanique |
| Amylose cardiaque |
| Cardiomyopathie hypertrophique |
| Fraction d’éjection ventriculaire gauche < 40 % |
| État thrombophilique |
| Antécédent de thrombose idiopathique |
| Cardioversion de la fibrillation atriale | Classe |
|---|---|
| La cardioversion électrique urgente est recommandée chez un patient hémodynamiquement instable présentant une fibrillation atriale/flutter (l’exclusion d’un thrombus de l’oreillette gauche n’est pas requise). | I |
| Avant une cardioversion programmée (pharmacologique ou électrique) d’une fibrillation atriale/flutter, au moins 4 semaines d’anticoagulation (AOD ou warfarine) sont recommandées, indépendamment du score CHA₂DS₂-VA. | I |
| Avant une cardioversion programmée (pharmacologique ou électrique) d’une fibrillation atriale/flutter, une échocardiographie transœsophagienne (datant de moins de 24 heures) est recommandée afin d’exclure un thrombus de l’oreillette gauche si le patient n’a pas reçu d’anticoagulation pendant au moins 4 semaines avant la cardioversion. | I |
Une échocardiographie transœsophagienne est recommandée avant toute cardioversion (pharmacologique ou électrique) si le patient a des antécédents de :
|
I |
Un thrombus de l’oreillette gauche est considéré comme exclu si tous les critères suivants sont remplis :
|
I |
| Tout patient présentant une fibrillation atriale/flutter persistante doit bénéficier d’au moins une tentative de cardioversion (électrique ou pharmacologique). | IIa |
| La cardioversion électrique à visée diagnostique doit être envisagée en cas de fibrillation atriale/flutter persistante avec suspicion de cardiomyopathie induite par tachycardie. | IIa |
| La cardioversion programmée (pharmacologique ou électrique) n’est pas recommandée si la fibrillation atriale dure > 24 heures et qu’un thrombus de l’oreillette gauche n’a pas été exclu (anticoagulation insuffisante ≥ 4 semaines ou absence d’ETO datant de moins de 24 heures). | III |
| Après cardioversion (pharmacologique ou électrique), une anticoagulation est recommandée pendant au moins 4 semaines, indépendamment de la présence d’un rythme sinusal (durant ces 4 semaines) et indépendamment du score CHA₂DS₂-VA. | I |
En cas de FA pré-excitée, les traitements suivants sont contre-indiqués :
|
III |
Ces recommandations sont non officielles et ne représentent pas des recommandations formelles émises par une société professionnelle de cardiologie. Elles sont destinées uniquement à des fins éducatives et informatives.
