

Atriyal fibrilasyon (AF) tedavisinin amacı AF ataklarını ortadan kaldırmak veya azaltmaktır.
Kardiyoversiyon, aritmiyi sonlandıran ve sinüs ritmini yeniden sağlayan terapötik bir girişimdir.

3 tip kardiyoversiyon vardır:
Spontan kardiyoversiyon, AF atağının kendiliğinden sonlanması ve sinüs ritminin yeniden sağlanması anlamına gelir.
AF kardiyoversiyonu emergent, urgent, akut veya elektif olabilir.
| İşlemin zamanlaması – terminoloji | |
|---|---|
| İşlem tipi | İşlemin zamanlaması |
| Emergent | Saniyeler–dakikalar |
| Urgent | Dakikalar–saatler |
| Akut | Saatler–günler |
| Elektif | Günler–aylar |
Klinik pratikte en sık urgent, akut ve elektif AF kardiyoversiyonu terimleri kullanılmaktadır.

AF’nin urgent elektriksel kardiyoversiyonu

AF’nin akut farmakolojik (intravenöz) kardiyoversiyonu

AF’nin akut farmakolojik (oral) kardiyoversiyonu – Pill in the Pocket
AF’nin elektif elektriksel kardiyoversiyonu:
| Atriyal Fibrilasyonda Farmakolojik ve Elektriksel Kardiyoversiyon | ||
|---|---|---|
| Parametre | Farmakolojik kardiyoversiyon | Elektriksel kardiyoversiyon |
| Yöntem | Antiaritmik ilaçlar (intravenöz veya oral) | Transtorasik elektrotlar aracılığıyla elektrik şoku |
| Etki başlangıcı | Daha yavaş (10 dk–8 saat) | Şok uygulamasından hemen sonra |
| Başarı oranı | %40–90 (ilaca ve AF süresine bağlı) | >%90 (AF süresine bağlı) |
| Anestezi | Hayır | Evet, kısa süreli sedasyon |
| Tromboemboli riski | Aynı (işlem öncesi ve sonrası antikoagülasyon) | Aynı (işlem öncesi ve sonrası antikoagülasyon) |
| Endikasyonlar | Stabil, daha az semptomatik hasta | Hemodinamik instabilite veya elektif kardiyoversiyon (farmakolojik kardiyoversiyon etkisiz ise) |
| Yapısal kalp hastalığında kullanım (EF < 40%) | Amiodaron (diğer ilaçlarda dikkat) | Kısıtlama olmaksızın kullanılabilir |
| Yan etkiler | Aritmiler, torsades de pointes (Sınıf III), bradikardi | Geçici hipotansiyon, bradikardi |
| Atriyal Fibrilasyonun Elektif Elektriksel Kardiyoversiyonu Öncesi Tetkikler | ||
|---|---|---|
| Tetkik | Gereklilik | Gerekçe |
| Açlık | > 2 saat sıvı, > 6 saat katı gıda | Elektriksel kardiyoversiyon sırasında aspirasyonun önlenmesi |
| Laboratuvar parametreleri | Tam kan sayımı, INR, Na, K, üre, kreatinin, CRP, TSH, Mg (≤ 2 hafta) | İç ortamın optimize edilmesi, kanama riskinin değerlendirilmesi |
| EKG | Elektriksel kardiyoversiyon hemen öncesinde | Olası spontan kardiyoversiyon |
| Antikoagülasyon | Elektriksel kardiyoversiyondan önce 4 hafta ve sonra 4 hafta | Tromboembolinin önlenmesi |
| Transtorasik ekokardiyografi | ≤ 6 ay | Ventrikül fonksiyonu, kapaklar, kardiyak yapılar |
| Transözofageal ekokardiyografi | ≤ 1 gün (öncesinde 4 hafta antikoagülasyon yoksa) | Sol atriyum trombüsünün dışlanması |
Kardiyoversiyon başarısını azaltan faktörler
Kardiyoversiyon sonrası antiaritmik tedaviye rağmen sinüs ritminin (SR) sürdürülmesi bireyseldir.
Elektif elektriksel kardiyoversiyonun başarı oranı %10–30 artar.
| Kardiyoversiyonun (Farmakolojik veya Elektriksel) Komplikasyonları | ||
|---|---|---|
| Komplikasyon | Mekanizma | Yönetim / Önleme |
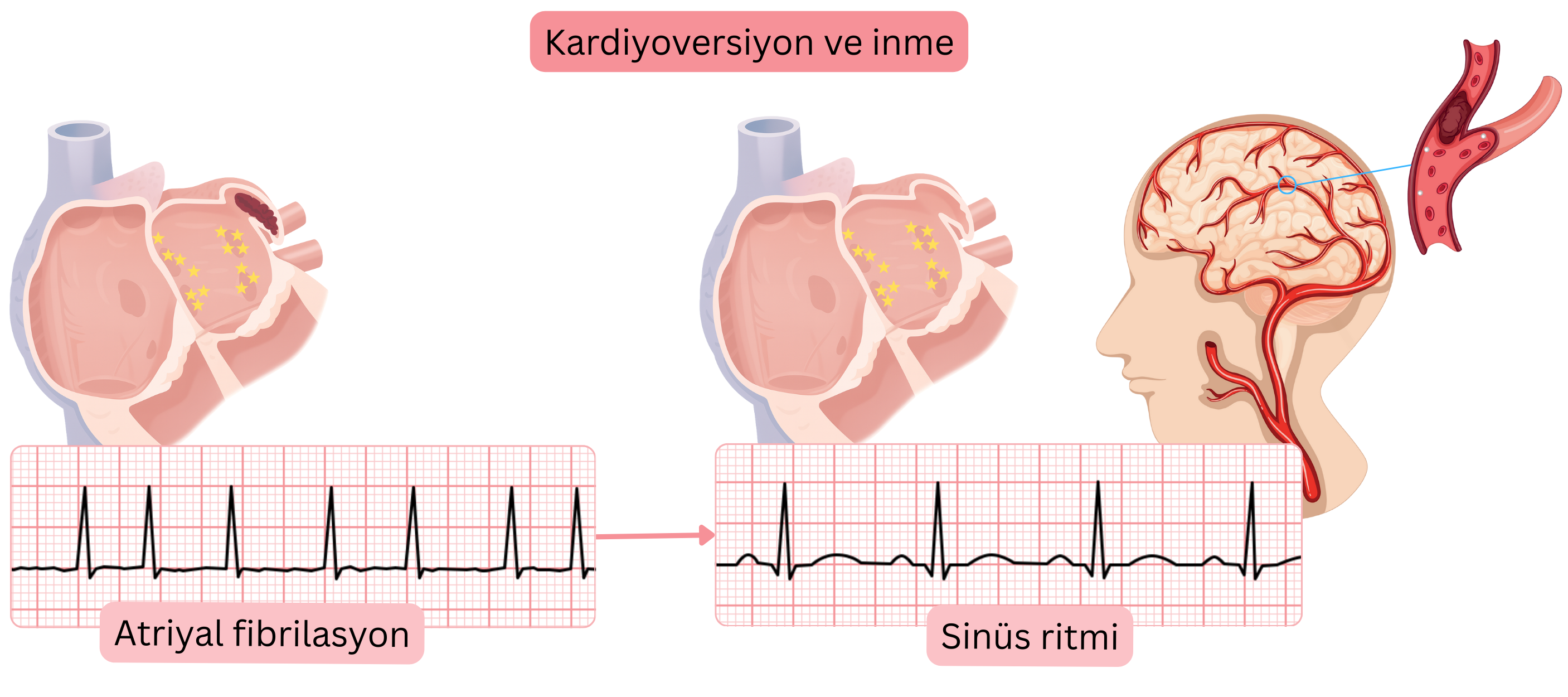
| Tromboembolik inme | Kardiyoversiyon sırasında atriyumdan trombüs embolize olabilir (varsa). | Kardiyoversiyon öncesinde 4 hafta antikoagülasyon veya transözofageal ekokardiyografi. |
| Kardiyoversiyon sonrası trombüs oluşumu | Atriyal stunning 4 hafta içinde trombüs oluşumuna yol açabilir. | Kardiyoversiyon sonrası 4 hafta antikoagülasyon (CHA2DS2-VA skorundan bağımsız), ardından skora göre devam. |
| 1:1 iletilen atriyal flutter | Sınıf IC antiaritmik ilaçlarla (propafenon, flekainid) risk. | Sınıf IC antiaritmik ilaçtan önce beta-bloker veya kalsiyum kanal blokeri (verapamil, diltiazem) uygulanması. |
| Ventriküler fibrilasyon | Elektriksel kardiyoversiyon sırasında, asenkron şoka bağlı < %1 risk. | Senkronize elektriksel kardiyoversiyon. |
| Bradikardi (< 50/dk) |
AF sırasında sinüs düğümü baskılanmasına bağlı. Önceden mevcut sinüs düğümü disfonksiyonu. Amiodaron, beta-bloker etkisi. |
Atropin 0,5–1 mg intravenöz |
| Sinüs arresti |
AF sırasında sinüs düğümü baskılanmasına bağlı. Önceden mevcut sinüs düğümü disfonksiyonu. Amiodaron, beta-bloker etkisi. |
Atropin 0,5–1 mg intravenöz, geçici eksternal pacing. |
| Hipotansiyon (sistolik < 90 mmHg) | Bradikardi ile birlikte ve ani hemodinamik değişime bağlı gelişir. | 500 ml intravenöz izotonik salin |
| Cilt yanığı | Elektriksel kardiyoversiyon sırasında elektrotlara yetersiz jel uygulanmasına bağlı. | Elektrotlara yeterli jel uygulanması. |
Non-valvüler atriyal fibrilasyonda (AF) trombüs en sık sol atriyal apendikste (%90) oluşur.
| Sol atriyal apendiks boşalma hızı ve trombüs riski | |
|---|---|
| Boşalma hızı | Trombüs riski – antikoagülasyon altında persistan/permanent AF |
| < 20 cm/s | %15–20 |
| 20–40 cm/s | %5–10 |
| 40–50 cm/s | <%2–5 |
| > 50 cm/s | <%1 |
Tıpta tüm skorlama sistemlerinin temel ilkesi, yararın karmaşıklıktan fazla olmasıdır.
Aşağıdaki tablolar,
| Antikoagülasyona rağmen kardiyoversiyon öncesi TEE – endikasyonlar |
|---|
| Geçirilmiş geçici iskemik atak (TIA) öyküsü |
| İnme öyküsü |
| Düzensiz antikoagülan kullanımı |
| INR < 2 (warfarin kullanımı sırasında) |
| İntrakardiyak trombüs öyküsü (özellikle sol atriyal apendiks) |
| Sol atriyal apendiks boşalma hızı < 20 cm/s öyküsü |
| Antikoagülasyona rağmen kardiyoversiyon öncesi TEE – düşünülmeli |
|---|
| CHA2DS2-VA ≥ 3 |
| Persistan atriyal fibrilasyon |
| Sol atriyum > 50 mm veya > 45 ml/m2 |
| Sol atriyumda spontan eko kontrast öyküsü |
| Mitral stenoz (orta, ağır) |
| Sol atriyal apendiks boşalma hızı 20–40 cm/s öyküsü |
| Mekanik kapak |
| Kardiyak amiloidoz |
| Hipertrofik kardiyomiyopati |
| Sol ventrikül ejeksiyon fraksiyonu < 40 % |
| Trombofilik durum |
| İdiyopatik tromboz sonrası durum |
| Atriyal fibrilasyonun kardiyoversiyonu | Sınıf |
|---|---|
| Hemodinamik olarak instabil atriyal fibrilasyon/flutter hastasında urgent elektriksel kardiyoversiyon önerilir (sol atriyum trombüsünün dışlanması gerekmez). | I |
| Atriyal fibrilasyon/flutter için elektif kardiyoversiyon (farmakolojik veya elektriksel) öncesinde, CHA₂DS₂-VA skorundan bağımsız olarak en az 4 hafta antikoagülasyon (NOAC veya warfarin) önerilir. | I |
| Atriyal fibrilasyon/flutter için elektif kardiyoversiyon (farmakolojik veya elektriksel) öncesinde, hasta kardiyoversiyondan önce en az 4 hafta antikoagülasyon almamışsa, sol atriyum trombüsünü dışlamak için (24 saatten eski olmayan) transözofageal ekokardiyografi önerilir. | I |
Aşağıdaki öyküsü olan hastalarda herhangi bir kardiyoversiyon (farmakolojik veya elektriksel) öncesinde transözofageal ekokardiyografi önerilir:
|
I |
Aşağıdaki tüm kriterler sağlanıyorsa sol atriyum trombüsü dışlanmış kabul edilir:
|
I |
| Persistan atriyal fibrilasyon/flutter olan her hastada en az bir kez kardiyoversiyon (elektriksel veya farmakolojik) denenmelidir. | IIa |
| Taşikardiye bağlı kardiyomiyopati şüphesi olan persistan atriyal fibrilasyon/flutter hastasında tanısal amaçla elektriksel kardiyoversiyon düşünülmelidir. | IIa |
| Atriyal fibrilasyon > 24 saat sürüyorsa ve sol atriyum trombüsü dışlanmamışsa (yetersiz ≥ 4 hafta antikoagülasyon veya 24 saatten eski olmayan transözofageal ekokardiyografi yoksa), elektif kardiyoversiyon (farmakolojik veya elektriksel) önerilmez. | III |
| Kardiyoversiyon (farmakolojik veya elektriksel) sonrasında, sinüs ritminin varlığından ve CHA₂DS₂-VA skorundan bağımsız olarak en az 4 hafta antikoagülasyon önerilir. | I |
Pre-eksite AF’de aşağıdakiler kontrendikedir:
|
III |
Bu kılavuzlar resmi değildir ve herhangi bir profesyonel kardiyoloji derneği tarafından yayımlanan resmi kılavuzları temsil etmez. Yalnızca eğitim ve bilgilendirme amaçlıdır.
