

Das Ziel der Behandlung des Vorhofflimmerns (VHF) ist die Beendigung oder Reduktion von VHF-Episoden.
Die Kardioversion ist eine therapeutische Maßnahme, die die Arrhythmie beendet und den Sinusrhythmus wiederherstellt.
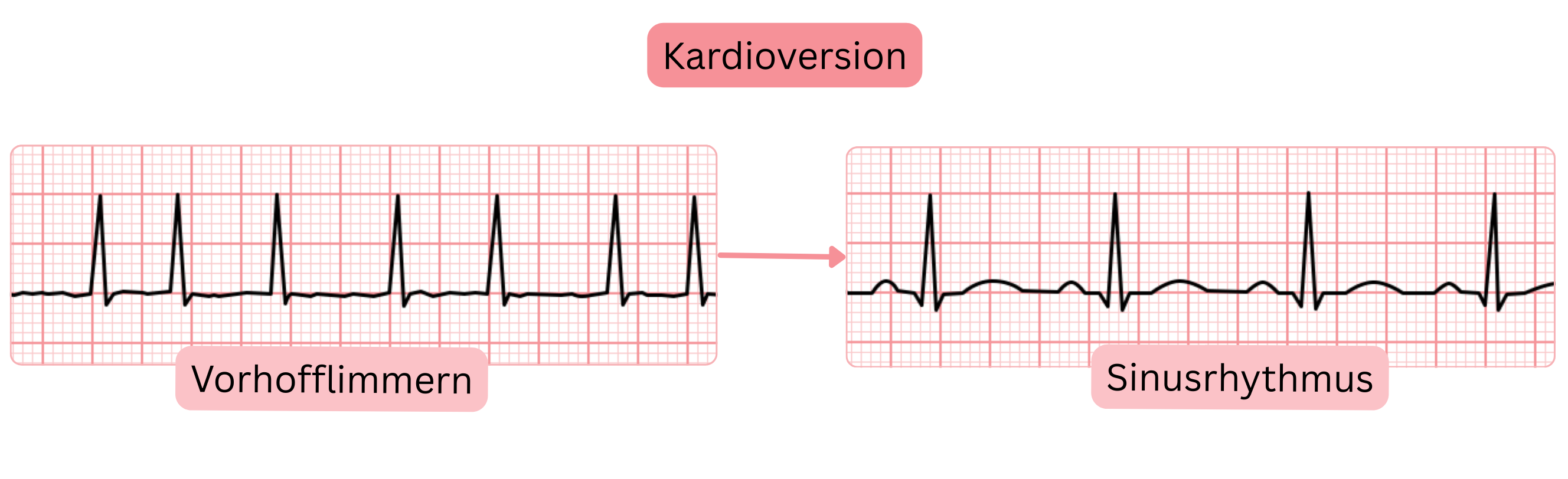
Es gibt 3 Arten der Kardioversion:
Spontane Kardioversion bedeutet, dass die VHF-Episode spontan endet und der Sinusrhythmus wiederhergestellt wird.
Die Kardioversion bei VHF kann notfallmäßig, dringlich, akut oder elektiv erfolgen.
| Zeitpunkt des Eingriffs – Terminologie | |
|---|---|
| Art des Eingriffs | Zeitlicher Rahmen |
| Notfallmäßig | Sekunden bis Minuten |
| Dringlich | Minuten bis Stunden |
| Akut | Stunden bis Tage |
| Elektiv | Tage bis Monate |
In der klinischen Praxis werden am häufigsten die Begriffe dringliche, akute und elektive Kardioversion bei VHF verwendet.
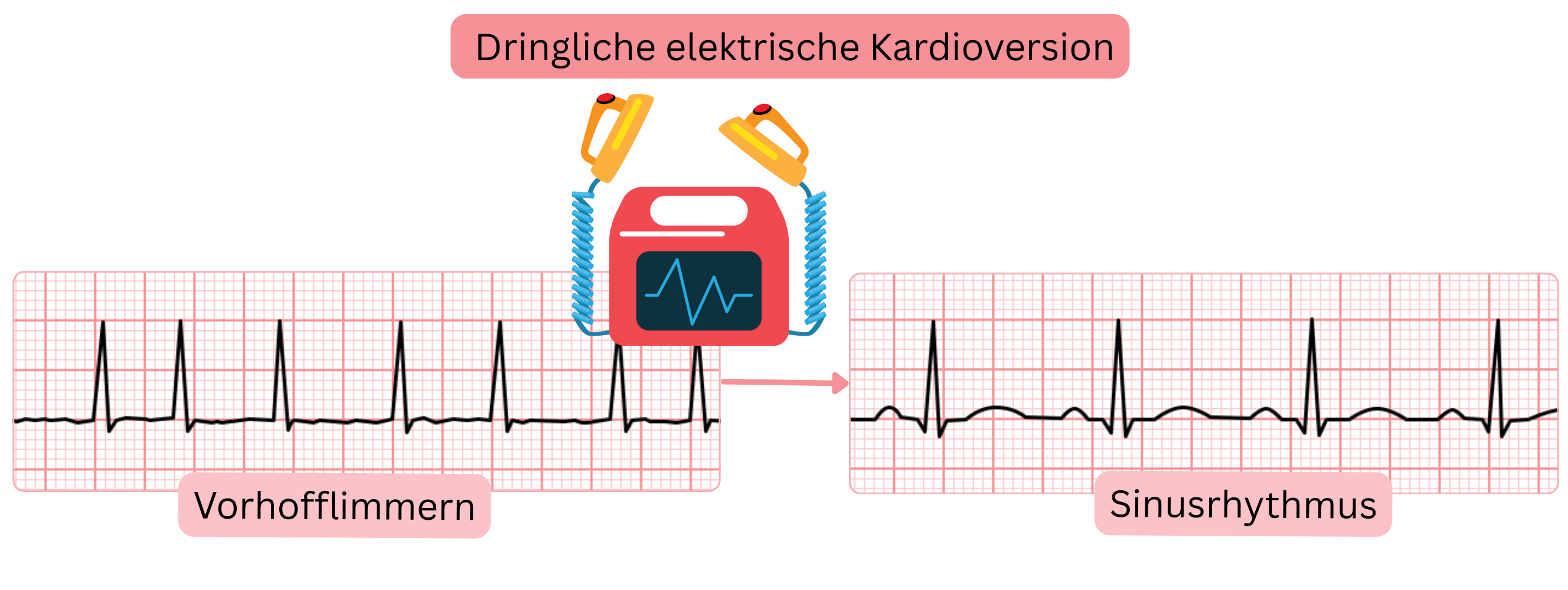
Dringliche elektrische Kardioversion bei VHF
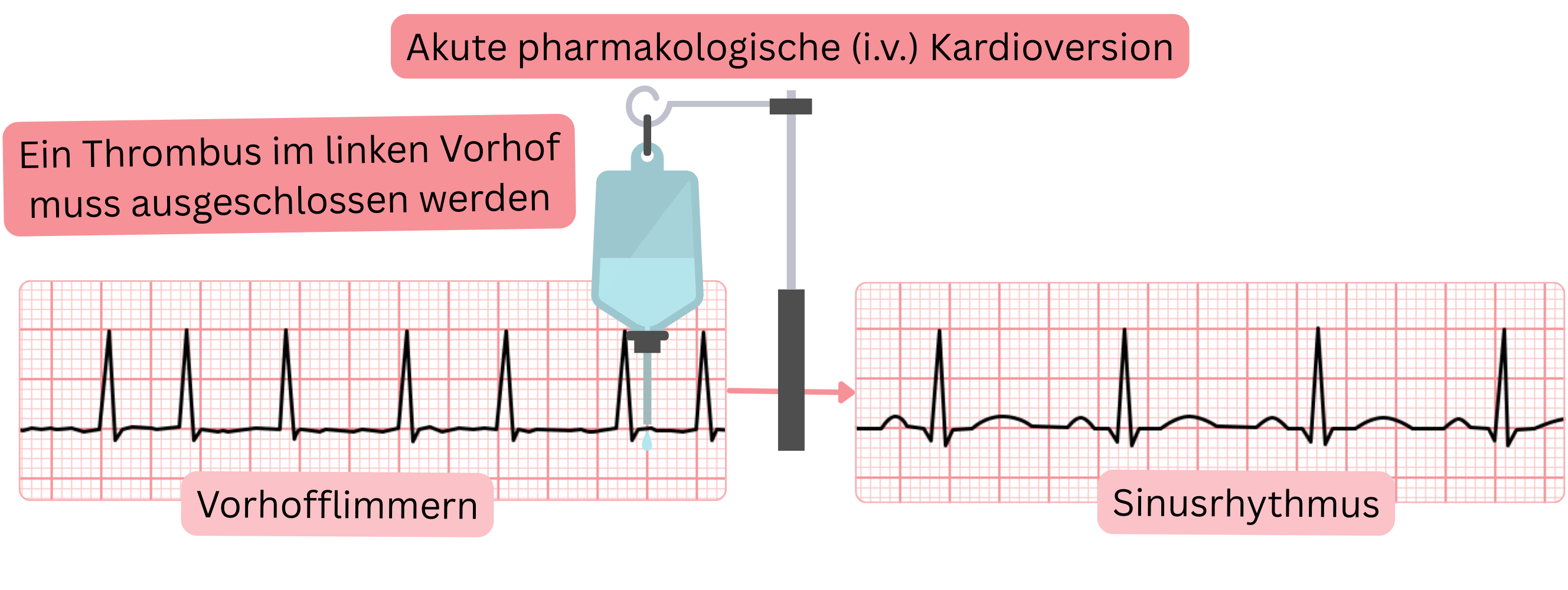
Akute pharmakologische (intravenöse) Kardioversion bei VHF
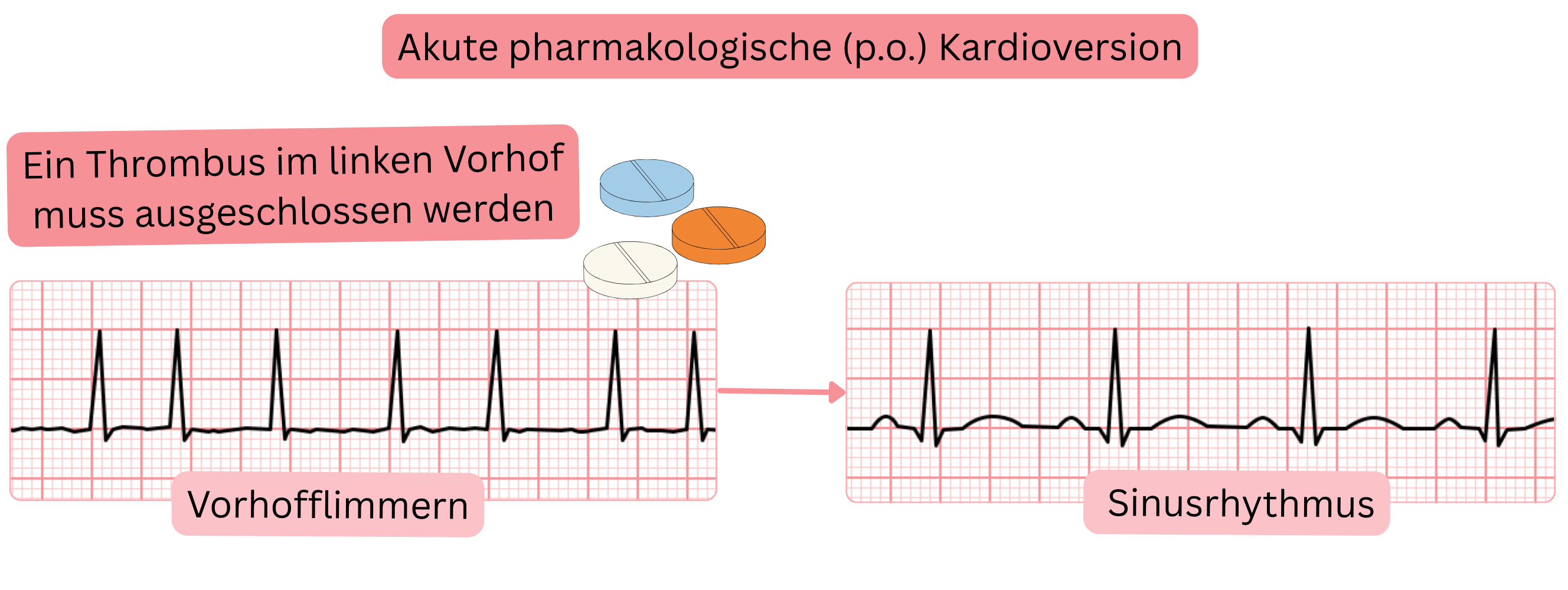
Akute pharmakologische (orale) Kardioversion bei VHF – Pill in the Pocket
Elektive elektrische Kardioversion bei VHF:
| Pharmakologische vs. elektrische Kardioversion bei Vorhofflimmern | ||
|---|---|---|
| Parameter | Pharmakologische Kardioversion | Elektrische Kardioversion |
| Methode | Antiarrhythmika (intravenös oder oral) | Elektrischer Schock über transthorakale Elektroden |
| Wirkeintritt | Langsamer (10 Min.–8 Std.) | Sofortige Wirkung nach Schockabgabe |
| Erfolgsrate | 40–90 % (abhängig vom Medikament und der Dauer des VHF) | > 90 % (abhängig von der Dauer des VHF) |
| Anästhesie | Nein | Ja, kurze Sedierung |
| Risiko für Thromboembolien | Identisch (Antikoagulation vor und nach dem Eingriff) | Identisch (Antikoagulation vor und nach dem Eingriff) |
| Indikationen | Stabiler, weniger symptomatischer Patient | Hämodynamische Instabilität oder elektive Kardioversion (wenn pharmakologische Kardioversion erfolglos war) |
| Anwendung bei struktureller Herzerkrankung (EF < 40 %) | Amiodaron (Vorsicht bei anderen Medikamenten) | Ohne Einschränkung einsetzbar |
| Nebenwirkungen | Arrhythmien, Torsade de pointes (Klasse III), Bradykardie | Vorübergehende Hypotonie, Bradykardie |
| Untersuchungen vor elektiver elektrischer Kardioversion bei Vorhofflimmern | ||
|---|---|---|
| Untersuchung | Anforderung | Begründung |
| Nüchternheit | > 2 Std. Flüssigkeiten, > 6 Std. feste Nahrung | Prävention einer Aspiration während der elektrischen Kardioversion |
| Laborparameter | Blutbild, INR, Na, K, Harnstoff, Kreatinin, CRP, TSH, Mg (≤ 2 Wochen) | Optimierung des inneren Milieus, Beurteilung des Blutungsrisikos |
| EKG | Unmittelbar vor elektrischer Kardioversion | Mögliche spontane Kardioversion |
| Antikoagulation | 4 Wochen vor und 4 Wochen nach elektrischer Kardioversion | Prävention von Thromboembolien |
| Transthorakale Echokardiographie | ≤ 6 Monate | Ventrikelfunktion, Klappen, kardiale Strukturen |
| Transösophageale Echokardiographie | ≤ 1 Tag (wenn keine 4 Wochen Antikoagulation) | Ausschluss eines Thrombus im linken Vorhof |
Faktoren, die den Erfolg der Kardioversion reduzieren
Der Erhalt des Sinusrhythmus (SR) nach Kardioversion trotz antiarrhythmischer Therapie ist individuell unterschiedlich.
Die Erfolgsrate der elektiven elektrischen Kardioversion steigt um 10–30 %.
| Komplikationen der Kardioversion (pharmakologisch oder elektrisch) | ||
|---|---|---|
| Komplikation | Mechanismus | Therapie / Prävention |
| Thromboembolischer Schlaganfall | Während der Kardioversion kann ein Thrombus aus dem Vorhof embolisieren (falls vorhanden). | Transösophageale Echokardiographie oder Antikoagulation für 4 Wochen vor Kardioversion. |
| Thrombusbildung nach Kardioversion | Vorhof-Stunning kann innerhalb von 4 Wochen zur Thrombusbildung führen. | Antikoagulation für 4 Wochen nach Kardioversion, unabhängig vom CHA2DS2-VA-Score, danach Fortführung entsprechend dem Score. |
| 1:1-übergeleitetes Vorhofflattern | Risiko bei Antiarrhythmika der Klasse IC (Propafenon, Flecainid). | Vor Gabe von Klasse-IC-Antiarrhythmika einen Betablocker oder Kalziumkanalblocker (Verapamil, Diltiazem) verabreichen. |
| Kammerflimmern | Risiko bei elektrischer Kardioversion, < 1 % bei unsynchronisierter Schockabgabe. | Synchronisierte elektrische Kardioversion. |
| Bradykardie (< 50/min) |
Durch Suppression des Sinusknotens während VHF. Vorbestehende Sinusknotendysfunktion. Wirkung von Amiodaron, Betablockern. |
Atropin 0,5–1 mg intravenös |
| Sinusarrest |
Durch Suppression des Sinusknotens während VHF. Vorbestehende Sinusknotendysfunktion. Wirkung von Amiodaron, Betablockern. |
Atropin 0,5–1 mg intravenös, temporäres externes Pacing. |
| Hypotonie (systolisch < 90 mmHg) | Tritt gemeinsam mit Bradykardie und infolge plötzlicher hämodynamischer Veränderungen auf. | 0,9%ige Kochsalzlösung 500 ml intravenös |
| Hautverbrennung | Entsteht durch unzureichendes Gel auf den Elektroden bei elektrischer Kardioversion. | Ausreichende Gelapplikation auf die Elektroden. |
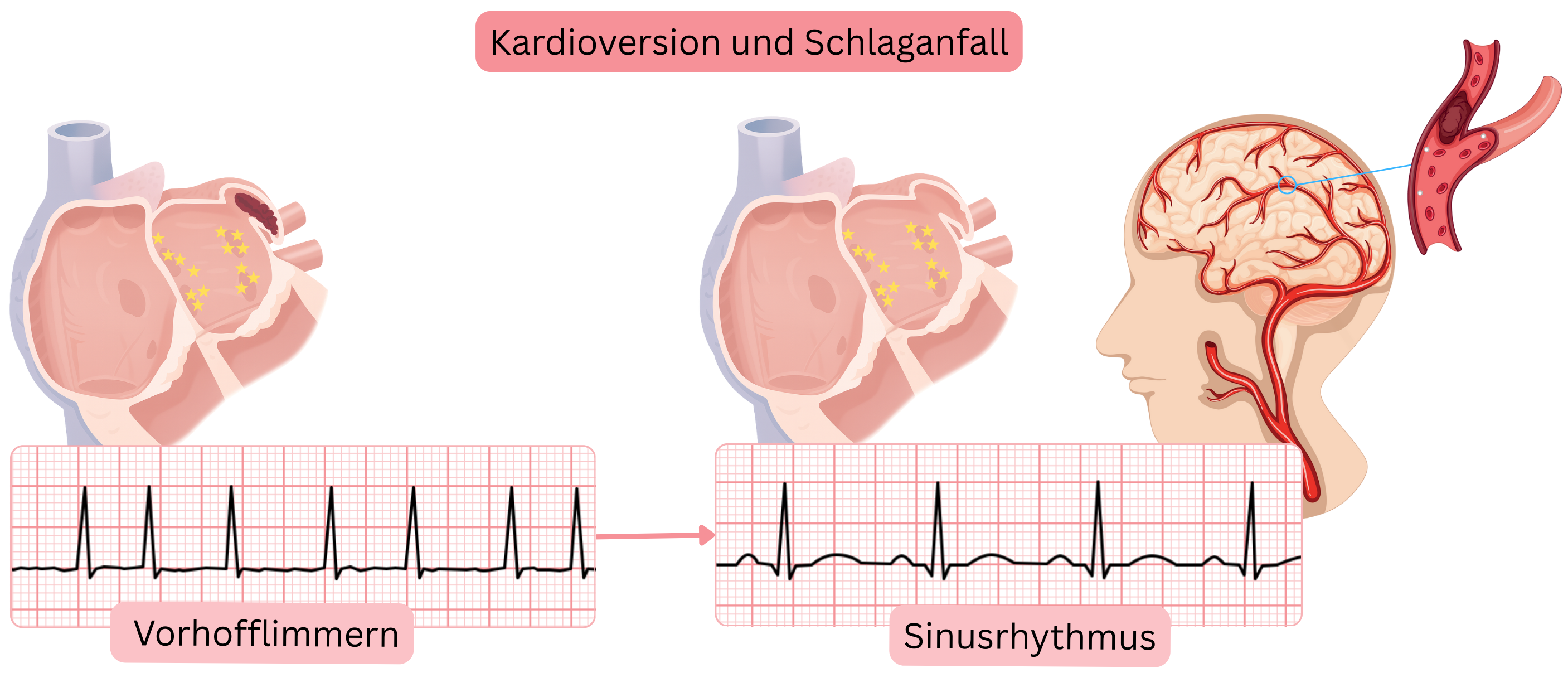
Beim nicht-valvulären Vorhofflimmern (VHF) entsteht ein Thrombus am häufigsten im linken Vorhofohr (90 %).
| Entleerungsgeschwindigkeit des linken Vorhofohrs und Thromboserisiko | |
|---|---|
| Entleerungsgeschwindigkeit | Thromboserisiko – persistierendes/permanentes VHF unter Antikoagulation |
| < 20 cm/s | 15–20 % |
| 20–40 cm/s | 5–10 % |
| 40–50 cm/s | < 2–5 % |
| > 50 cm/s | < 1 % |
Das Prinzip aller Scoresysteme in der Medizin besteht darin, dass der Nutzen die Komplexität überwiegen muss.
Die folgenden Tabellen fassen klinische Situationen zusammen,
| TEE vor Kardioversion – Indikationen trotz Antikoagulation |
|---|
| Anamnese einer transitorischen ischämischen Attacke (TIA) |
| Anamnese eines Schlaganfalls |
| Unregelmäßige Einnahme von Antikoagulanzien |
| INR < 2 (unter Warfarin) |
| Anamnese eines intrakardialen Thrombus (insbesondere im linken Vorhofohr) |
| Anamnese einer Entleerungsgeschwindigkeit des linken Vorhofohrs < 20 cm/s |
| TEE vor Kardioversion – erwägen trotz Antikoagulation |
|---|
| CHA2DS2-VA ≥ 3 |
| Persistierendes Vorhofflimmern |
| Linker Vorhof > 50 mm oder > 45 ml/m2 |
| Anamnese eines spontanen Echo-Kontrasts im linken Vorhof |
| Mitralstenose (moderat, schwer) |
| Anamnese einer Entleerungsgeschwindigkeit des linken Vorhofohrs 20–40 cm/s |
| Mechanische Klappe |
| Kardiale Amyloidose |
| Hypertrophe Kardiomyopathie |
| Linksventrikuläre Ejektionsfraktion < 40 % |
| Thrombophile Diathese |
| Status nach idiopathischer Thrombose |
| Kardioversion bei Vorhofflimmern | Klasse |
|---|---|
| Eine dringliche elektrische Kardioversion wird bei hämodynamisch instabilen Patienten mit Vorhofflimmern/-flattern empfohlen (ein Ausschluss eines Thrombus im linken Vorhof ist nicht erforderlich). | I |
| Vor elektiver Kardioversion (pharmakologisch oder elektrisch) bei Vorhofflimmern/-flattern wird eine Antikoagulation (DOAK oder Warfarin) über mindestens 4 Wochen empfohlen, unabhängig vom CHA₂DS₂-VA-Score. | I |
| Vor elektiver Kardioversion (pharmakologisch oder elektrisch) bei Vorhofflimmern/-flattern wird eine transösophageale Echokardiographie (nicht älter als 24 Stunden) zum Ausschluss eines Thrombus im linken Vorhof empfohlen, wenn vor der Kardioversion keine Antikoagulation über mindestens 4 Wochen erfolgt ist. | I |
Eine transösophageale Echokardiographie wird vor jeder Kardioversion (pharmakologisch oder elektrisch) empfohlen, wenn in der Anamnese besteht:
|
I |
Ein Thrombus im linken Vorhof gilt als ausgeschlossen, wenn alle folgenden Kriterien erfüllt sind:
|
I |
| Bei jedem Patienten mit persistierendem Vorhofflimmern/-flattern sollte mindestens ein Kardioversionsversuch (elektrisch oder pharmakologisch) erfolgen. | IIa |
| Eine elektrische Kardioversion als diagnostische Maßnahme sollte bei persistierendem Vorhofflimmern/-flattern mit Verdacht auf tachykardieinduzierte Kardiomyopathie erwogen werden. | IIa |
| Eine elektive Kardioversion (pharmakologisch oder elektrisch) wird nicht empfohlen, wenn das Vorhofflimmern > 24 Stunden besteht und ein Thrombus im linken Vorhof nicht ausgeschlossen wurde (unzureichende Antikoagulation ≥ 4 Wochen oder fehlende transösophageale Echokardiographie nicht älter als 24 Stunden). | III |
| Nach Kardioversion (pharmakologisch oder elektrisch) wird eine Antikoagulation für mindestens 4 Wochen empfohlen, unabhängig vom Vorliegen eines Sinusrhythmus (in diesen 4 Wochen) und unabhängig vom CHA₂DS₂-VA-Score. | I |
Bei präexzitiertem VHF sind kontraindiziert:
|
III |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
