

心房颤动(房颤)治疗的目标是终止或减少房颤发作。
心脏复律是一种终止心律失常并恢复窦性心律的治疗性干预措施。

心脏复律分为3种类型:
自发复律是指房颤发作自行终止并恢复窦性心律。
房颤复律可分为紧急、急诊、急性或择期。
| 手术时机——术语定义 | |
|---|---|
| 手术类型 | 实施时机 |
| 紧急 | 数秒至数分钟 |
| 急诊 | 数分钟至数小时 |
| 急性 | 数小时至数天 |
| 择期 | 数天至数月 |
在临床实践中,最常使用的术语为急诊、急性及择期房颤复律。
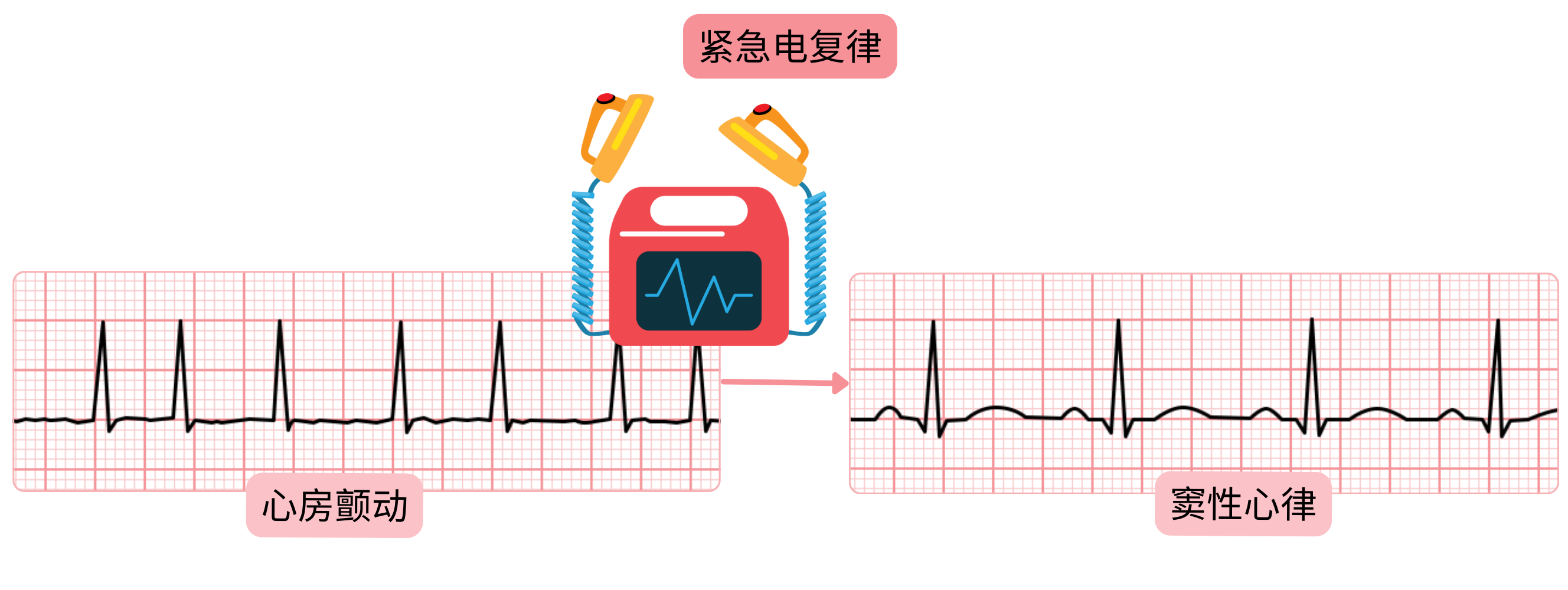
房颤紧急电复律

房颤急性药物(静脉)复律
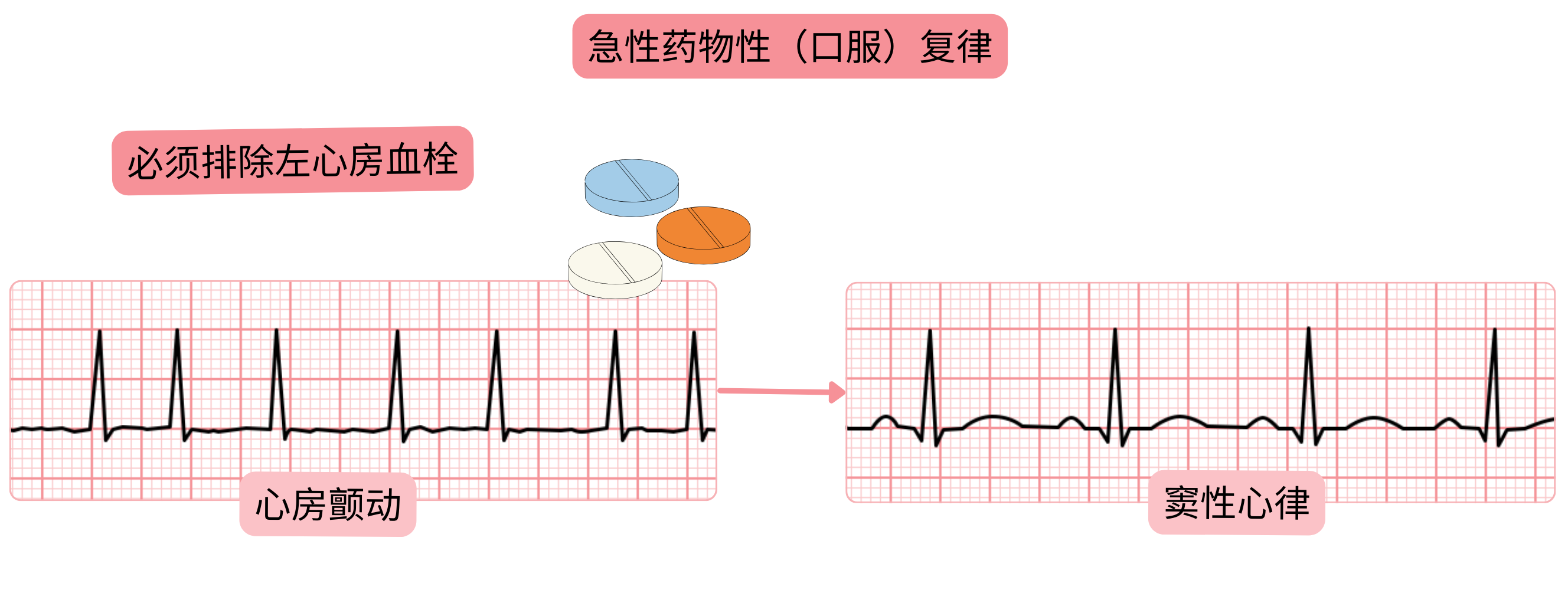
房颤急性药物(口服)复律——“口袋药物”策略
房颤择期电复律:
| 房颤药物复律与电复律的比较 | ||
|---|---|---|
| 参数 | 药物复律 | 电复律 |
| 方法 | 抗心律失常药物(静脉或口服) | 经胸电极给予同步电击 |
| 起效时间 | 较慢(10分钟–8小时) | 电击后立即起效 |
| 成功率 | 40–90%(取决于药物及房颤持续时间) | >90%(取决于房颤持续时间) |
| 麻醉 | 否 | 是,短效镇静 |
| 血栓栓塞风险 | 相同(术前及术后需抗凝) | 相同(术前及术后需抗凝) |
| 适应证 | 血流动力学稳定、症状较轻患者 | 血流动力学不稳定或药物复律无效时的择期复律 |
| 结构性心脏病(EF <40%) | 首选胺碘酮(其他药物慎用) | 可不受限制使用 |
| 不良反应 | 心律失常、尖端扭转型室性心动过速(III类)、心动过缓 | 一过性低血压、心动过缓 |
| 房颤择期电复律前的检查项目 | ||
|---|---|---|
| 检查项目 | 要求 | 目的 |
| 禁食 | >2小时流质,>6小时固体食物 | 预防电复律过程中误吸 |
| 实验室检查 | 血常规、INR、Na、K、尿素、肌酐、CRP、TSH、Mg(≤2周内) | 优化内环境,评估出血风险 |
| 心电图 | 电复律前立即检查 | 排除自发复律 |
| 抗凝治疗 | 电复律前4周及术后4周 | 预防血栓栓塞 |
| 经胸超声心动图 | ≤6个月 | 评估心室功能、瓣膜及心脏结构 |
| 经食管超声心动图 | ≤1天(如未进行4周抗凝) | 排除左心房血栓 |
降低复律成功率的因素
复律后窦性心律(SR)的维持具有个体差异。
择期电复律的成功率可提高10–30%。
| 心脏复律(药物或电复律)的并发症 | ||
|---|---|---|
| 并发症 | 机制 | 处理/预防 |
| 血栓栓塞性卒中 | 复律过程中若存在血栓,可发生栓塞。 | 复律前行经食管超声心动图或抗凝治疗4周。 |
| 复律后血栓形成 | 心房顿抑可在4周内导致血栓形成。 | 复律后抗凝治疗至少4周,不论CHA2DS2-VA评分,之后按评分决定是否继续抗凝。 |
| 1:1房扑传导 | Ic类抗心律失常药物(普罗帕酮、氟卡尼)相关风险。 | 在Ic类药物前给予β受体阻滞剂或钙通道阻滞剂(维拉帕米、地尔硫卓)。 |
| 心室颤动 | 电复律过程中可能发生(<1%,与非同步电击有关)。 | 实施同步电复律。 |
| 心动过缓(<50次/分) |
房颤期间窦房结功能抑制。 既往窦房结功能不全。 胺碘酮或β受体阻滞剂作用。 |
阿托品0.5–1 mg静脉注射 |
| 窦性停搏 |
房颤期间窦房结功能抑制。 既往窦房结功能不全。 胺碘酮或β受体阻滞剂作用。 |
阿托品0.5–1 mg静脉注射,必要时临时体外起搏。 |
| 低血压(收缩压<90 mmHg) | 与心动过缓及血流动力学骤变有关。 | 0.9%氯化钠溶液500 ml静脉输注 |
| 皮肤灼伤 | 电复律时电极凝胶不足所致。 | 电极充分涂抹凝胶。 |

在非瓣膜性心房颤动(房颤)中,血栓最常形成于左心耳(90%)。
| 左心耳排空速度与血栓风险 | |
|---|---|
| 排空速度 | 持续性/永久性房颤抗凝状态下血栓风险 |
| <20 cm/s | 15–20 % |
| 20–40 cm/s | 5–10 % |
| 40–50 cm/s | <2–5 % |
| >50 cm/s | <1 % |
医学评分系统的原则是收益必须大于复杂性。
以下表格总结了临床情形:
| 复律前TEE——即使抗凝仍建议的情况 |
|---|
| 既往短暂性脑缺血发作(TIA)史 |
| 既往卒中史 |
| 抗凝用药不规律 |
| INR <2(使用华法林期间) |
| 既往心内血栓史(尤其左心耳) |
| 既往左心耳排空速度<20 cm/s |
| 复律前TEE——即使抗凝仍应考虑的情况 |
|---|
| CHA2DS2-VA ≥3 |
| 持续性房颤 |
| 左心房>50 mm或>45 ml/m2 |
| 既往左心房自发回声增强 |
| 中重度二尖瓣狭窄 |
| 既往左心耳排空速度20–40 cm/s |
| 机械瓣膜 |
| 心脏淀粉样变 |
| 肥厚型心肌病 |
| 左心室射血分数<40% |
| 血栓倾向状态 |
| 特发性血栓形成史 |
| 房颤复律 | 推荐类别 |
|---|---|
| 血流动力学不稳定的房颤/房扑患者,推荐紧急电复律(无需排除左心房血栓)。 | I |
| 择期房颤/房扑复律(药物或电复律)前,无论CHA₂DS₂-VA评分,均推荐抗凝治疗至少4周(NOAC或华法林)。 | I |
| 如复律前未接受至少4周抗凝治疗,择期房颤/房扑复律(药物或电复律)前推荐行经食管超声心动图(≤24小时)以排除左心房血栓。 | I |
有以下病史者,在任何复律(药物或电复律)前推荐行经食管超声心动图:
|
I |
符合以下全部条件者,可视为已排除左心房血栓:
|
I |
| 所有持续性房颤/房扑患者均应至少尝试一次复律(电复律或药物复律)。 | IIa |
| 怀疑为心动过速性心肌病的持续性房颤/房扑患者,可考虑电复律作为诊断性手段。 | IIa |
| 若房颤持续>24小时且未排除左心房血栓(抗凝不足≥4周或未行≤24小时TEE),不推荐择期复律(药物或电复律)。 | III |
| 复律(药物或电复律)后,推荐抗凝治疗至少4周,无论是否维持窦性心律及CHA₂DS₂-VA评分。 | I |
预激房颤时禁用:
|
III |
这些指南为非官方内容,并不代表任何专业心脏病学学会发布的正式指南。其仅供教育和信息参考之用。
