

El objetivo del tratamiento de la fibrilación auricular (FA) es eliminar o reducir los episodios de FA.
La cardioversión es una intervención terapéutica que termina la arritmia y restaura el ritmo sinusal.
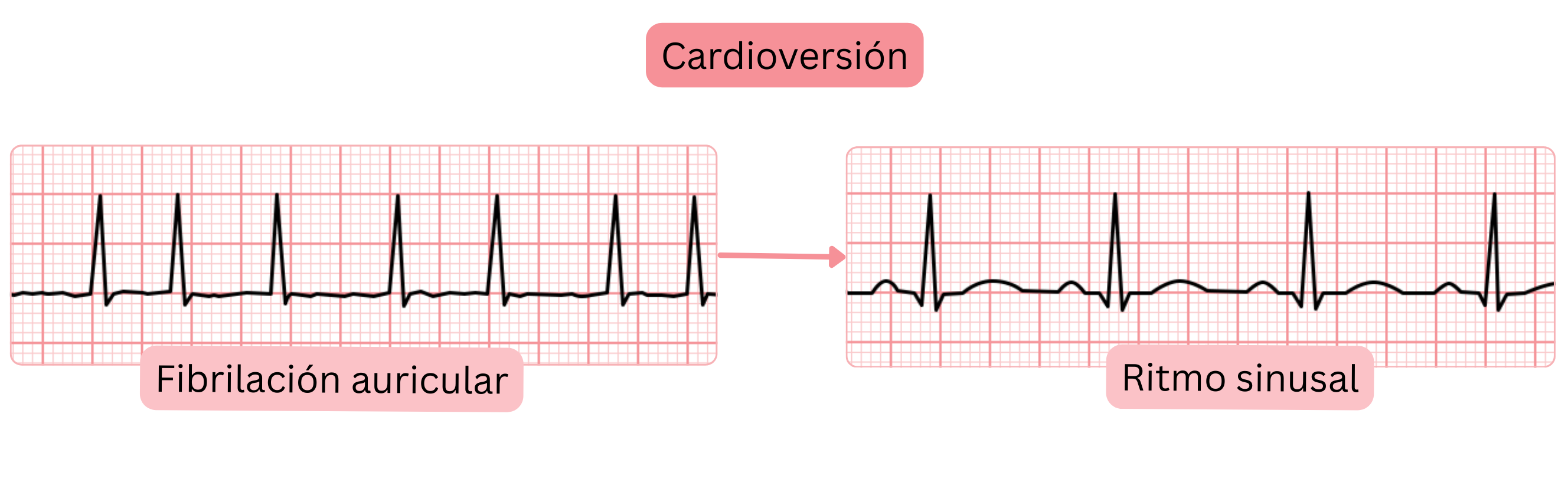
Existen 3 tipos de cardioversión:
La cardioversión espontánea significa que el episodio de FA finaliza espontáneamente y se restaura el ritmo sinusal.
La cardioversión de la FA puede ser emergente, urgente, aguda o electiva.
| Momento del procedimiento – terminología | |
|---|---|
| Tipo de procedimiento | Momento del procedimiento |
| Emergente | Segundos a minutos |
| Urgente | Minutos a horas |
| Aguda | Horas a días |
| Electiva | Días a meses |
En la práctica clínica, los términos cardioversión urgente, aguda y electiva de la FA son los más utilizados.
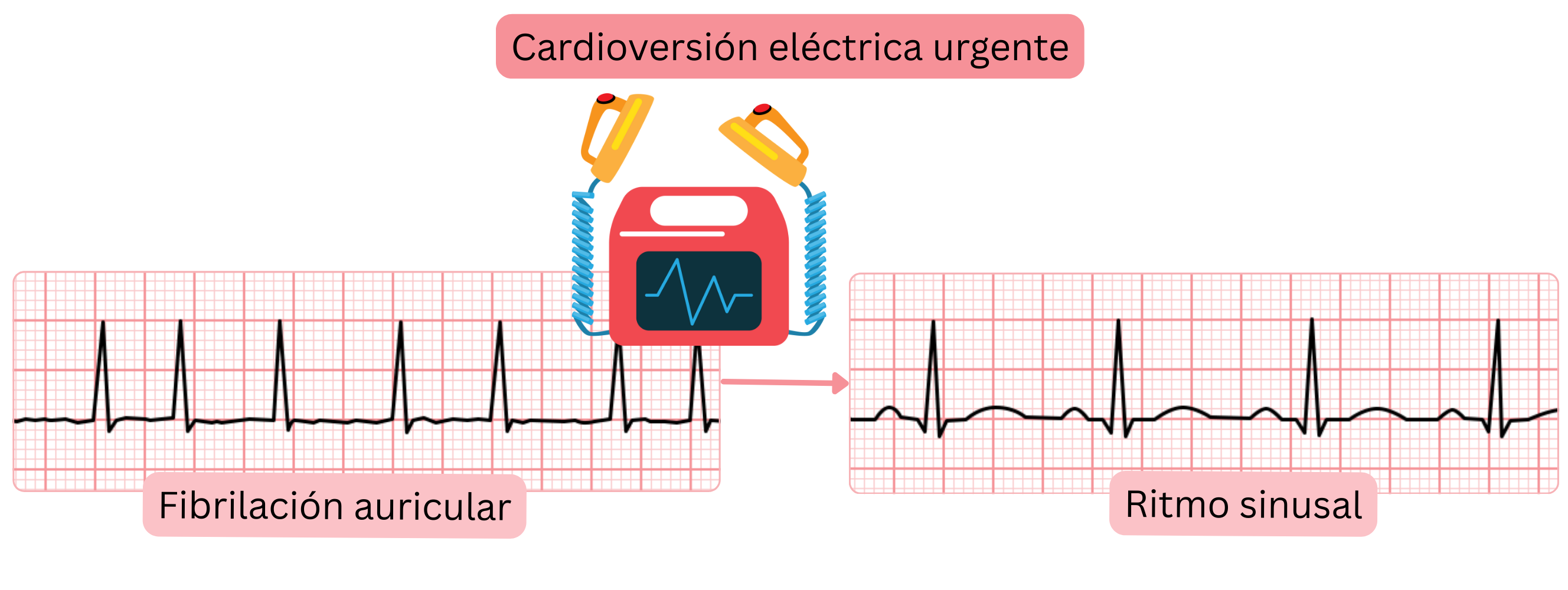
Cardioversión eléctrica urgente de la FA
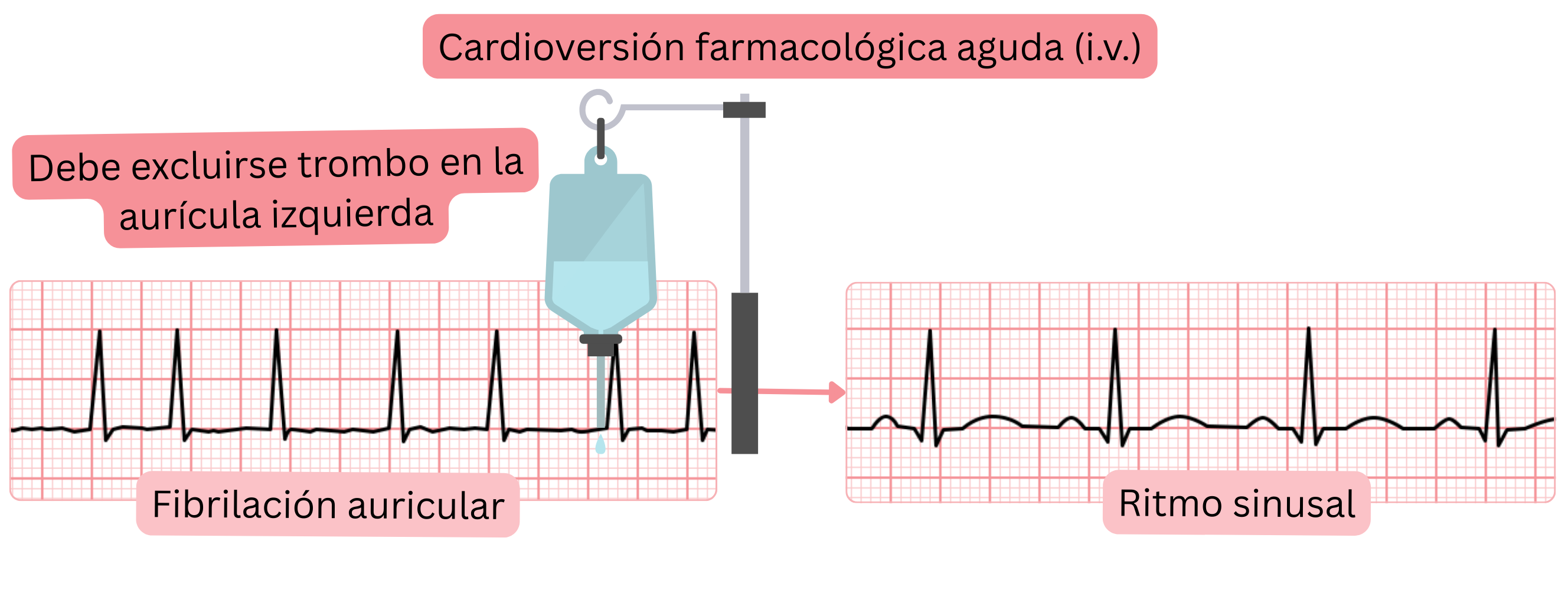
Cardioversión farmacológica (intravenosa) aguda de la FA
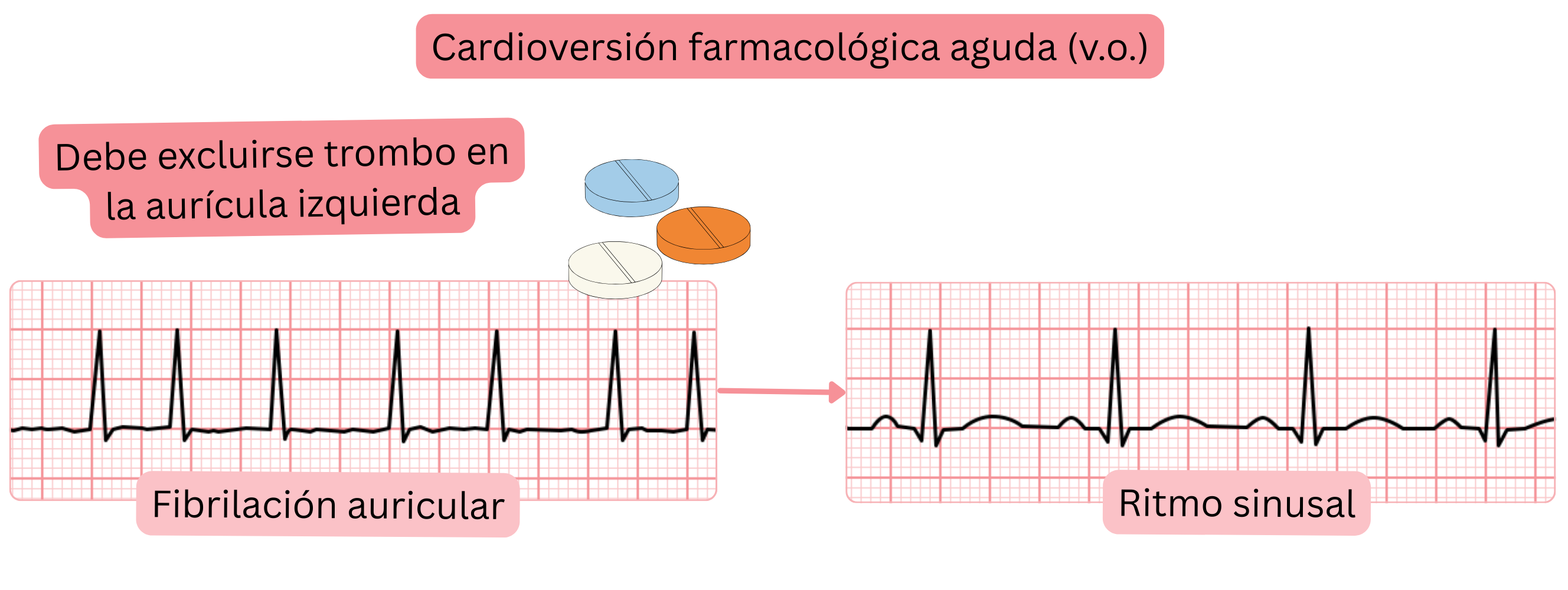
Cardioversión farmacológica (oral) aguda de la FA – Pill in the Pocket
Cardioversión eléctrica electiva de la FA:
| Cardioversión farmacológica vs. eléctrica en la fibrilación auricular | ||
|---|---|---|
| Parámetro | Cardioversión farmacológica | Cardioversión eléctrica |
| Método | Fármacos antiarrítmicos (intravenosos u orales) | Descarga eléctrica aplicada mediante electrodos transtorácicos |
| Inicio del efecto | Más lento (10 min–8 h) | Efecto inmediato tras la descarga |
| Tasa de éxito | 40–90% (depende del fármaco y de la duración de la FA) | > 90% (depende de la duración de la FA) |
| Anestesia | No | Sí, sedación breve |
| Riesgo de tromboembolismo | Idéntico (anticoagulación antes y después del procedimiento) | Idéntico (anticoagulación antes y después del procedimiento) |
| Indicaciones | Paciente estable y menos sintomático | Inestabilidad hemodinámica o cardioversión electiva (si la cardioversión farmacológica fue ineficaz) |
| Uso en cardiopatía estructural (FE < 40%) | Amiodarona (precaución con otros fármacos) | Puede utilizarse sin restricción |
| Efectos adversos | Arritmias, torsades de pointes (Clase III), bradicardia | Hipotensión transitoria, bradicardia |
| Estudios previos a la cardioversión eléctrica electiva de la fibrilación auricular | ||
|---|---|---|
| Estudio | Requisito | Justificación |
| Ayuno | > 2 h líquidos, > 6 h alimentos sólidos | Prevención de aspiración durante la cardioversión eléctrica |
| Parámetros de laboratorio | Hemograma completo, INR, Na, K, urea, creatinina, PCR, TSH, Mg (≤ 2 semanas) | Optimización del medio interno, evaluación del riesgo hemorrágico |
| ECG | Inmediatamente antes de la cardioversión eléctrica | Posible cardioversión espontánea |
| Anticoagulación | 4 semanas antes y 4 semanas después de la cardioversión eléctrica | Prevención del tromboembolismo |
| Ecocardiografía transtorácica | ≤ 6 meses | Función ventricular, válvulas, estructuras cardíacas |
| Ecocardiografía transesofágica | ≤ 1 día (si no hay 4 semanas de anticoagulación) | Exclusión de trombo en la aurícula izquierda |
Factores que reducen el éxito de la cardioversión
El mantenimiento del ritmo sinusal (RS) tras la cardioversión, a pesar del tratamiento antiarrítmico, es individual.
La tasa de éxito de la cardioversión eléctrica electiva aumenta un 10–30%.
| Complicaciones de la cardioversión (farmacológica o eléctrica) | ||
|---|---|---|
| Complicación | Mecanismo | Manejo / Prevención |
| Ictus tromboembólico | Durante la cardioversión, un trombo puede embolizar desde la aurícula (si está presente). | Ecocardiografía transesofágica o anticoagulación durante 4 semanas antes de la cardioversión. |
| Formación de trombo tras la cardioversión | El aturdimiento auricular puede conducir a la formación de trombo en un plazo de 4 semanas. | Anticoagulación durante 4 semanas después de la cardioversión, independientemente de la puntuación CHA2DS2-VA; posteriormente continuar según la puntuación. |
| Aleteo auricular con conducción 1:1 | Riesgo con antiarrítmicos de clase IC (propafenona, flecainida). | Administrar un beta-bloqueante o un bloqueador de los canales de calcio (verapamilo, diltiazem) antes de los antiarrítmicos de clase IC. |
| Fibrilación ventricular | Riesgo durante la cardioversión eléctrica, < 1% por descarga asincrónica. | Cardioversión eléctrica sincronizada. |
| Bradicardia (< 50/min) |
Por supresión del nodo sinusal durante la FA. Disfunción previa del nodo sinusal. Efecto de amiodarona, beta-bloqueantes. |
Atropina 0,5–1 mg intravenoso |
| Paro sinusal |
Por supresión del nodo sinusal durante la FA. Disfunción previa del nodo sinusal. Efecto de amiodarona, beta-bloqueantes. |
Atropina 0,5–1 mg intravenoso, estimulación externa temporal. |
| Hipotensión (sistólica < 90 mmHg) | Ocurre junto con bradicardia y debido a cambio hemodinámico súbito. | Suero fisiológico 500 ml intravenoso |
| Quemadura cutánea | Se produce por aplicación insuficiente de gel en los electrodos durante la cardioversión eléctrica. | Aplicación adecuada de gel en los electrodos. |
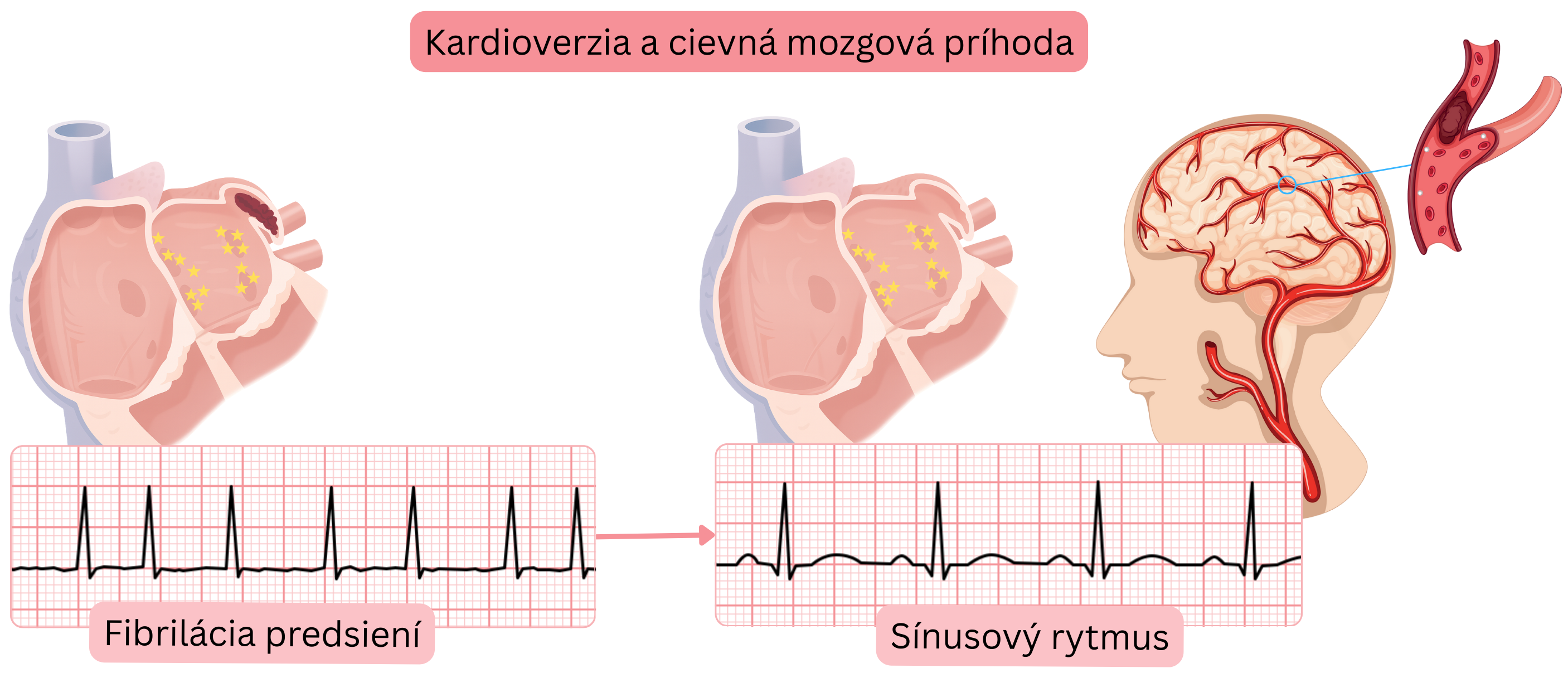
En la fibrilación auricular (FA) no valvular, el trombo se forma con mayor frecuencia en la orejuela auricular izquierda (90%).
| Velocidad de vaciamiento de la orejuela auricular izquierda y riesgo de trombo | |
|---|---|
| Velocidad de vaciamiento | Riesgo de trombo – FA persistente/permanente con anticoagulación |
| < 20 cm/s | 15–20 % |
| 20–40 cm/s | 5–10 % |
| 40–50 cm/s | < 2–5 % |
| > 50 cm/s | < 1 % |
El principio de todos los sistemas de puntuación en medicina es que el beneficio debe superar la complejidad.
Las siguientes tablas resumen situaciones clínicas
| ETE antes de cardioversión – indicaciones a pesar de anticoagulación |
|---|
| Antecedente de accidente isquémico transitorio (AIT) |
| Antecedente de ictus |
| Toma irregular de anticoagulante |
| INR < 2 (en tratamiento con warfarina) |
| Antecedente de trombo intracardíaco (especialmente en la orejuela auricular izquierda) |
| Antecedente de velocidad de vaciamiento de la orejuela auricular izquierda < 20 cm/s |
| ETE antes de cardioversión – considerar a pesar de anticoagulación |
|---|
| CHA2DS2-VA ≥ 3 |
| Fibrilación auricular persistente |
| Aurícula izquierda > 50 mm o > 45 ml/m2 |
| Antecedente de contraste espontáneo en la aurícula izquierda |
| Estenosis mitral (moderada, grave) |
| Antecedente de velocidad de vaciamiento de la orejuela auricular izquierda 20–40 cm/s |
| Válvula mecánica |
| Amiloidosis cardíaca |
| Miocardiopatía hipertrófica |
| Fracción de eyección del ventrículo izquierdo < 40 % |
| Estado trombofílico |
| Situación tras trombosis idiopática |
| Cardioversión de la fibrilación auricular | Clase |
|---|---|
| Se recomienda cardioversión eléctrica urgente en paciente hemodinámicamente inestable con fibrilación auricular/aleteo (no se requiere exclusión de trombo en la aurícula izquierda). | I |
| Antes de cardioversión electiva (farmacológica o eléctrica) de fibrilación auricular/aleteo, se recomienda al menos 4 semanas de anticoagulación (ACOD o warfarina), independientemente de la puntuación CHA₂DS₂-VA. | I |
| Antes de cardioversión electiva (farmacológica o eléctrica) de fibrilación auricular/aleteo, se recomienda ecocardiografía transesofágica (no más antigua de 24 horas) para excluir trombo en la aurícula izquierda si el paciente no ha recibido anticoagulación durante al menos 4 semanas antes de la cardioversión. | I |
Se recomienda ecocardiografía transesofágica antes de cualquier cardioversión (farmacológica o eléctrica) si el paciente tiene antecedente de:
|
I |
Se considera excluido trombo en la aurícula izquierda si se cumplen todos los siguientes criterios:
|
I |
| Todo paciente con fibrilación auricular/aleteo persistente debe someterse al menos a un intento de cardioversión (eléctrica o farmacológica). | IIa |
| Debe considerarse la cardioversión eléctrica como procedimiento diagnóstico en fibrilación auricular/aleteo persistente con sospecha de miocardiopatía inducida por taquicardia. | IIa |
| No se recomienda cardioversión electiva (farmacológica o eléctrica) si la fibrilación auricular dura > 24 horas y no se ha excluido trombo en la aurícula izquierda (anticoagulación insuficiente ≥ 4 semanas o ausencia de ecocardiografía transesofágica no más antigua de 24 horas). | III |
| Tras la cardioversión (farmacológica o eléctrica), se recomienda anticoagulación durante al menos 4 semanas, independientemente de la presencia de ritmo sinusal (durante estas 4 semanas) e independientemente de la puntuación CHA₂DS₂-VA. | I |
En FA preexcitada, están contraindicados:
|
III |
Estas guías son no oficiales y no representan guías formales emitidas por ninguna sociedad profesional de cardiología. Están destinadas únicamente a fines educativos e informativos.
