

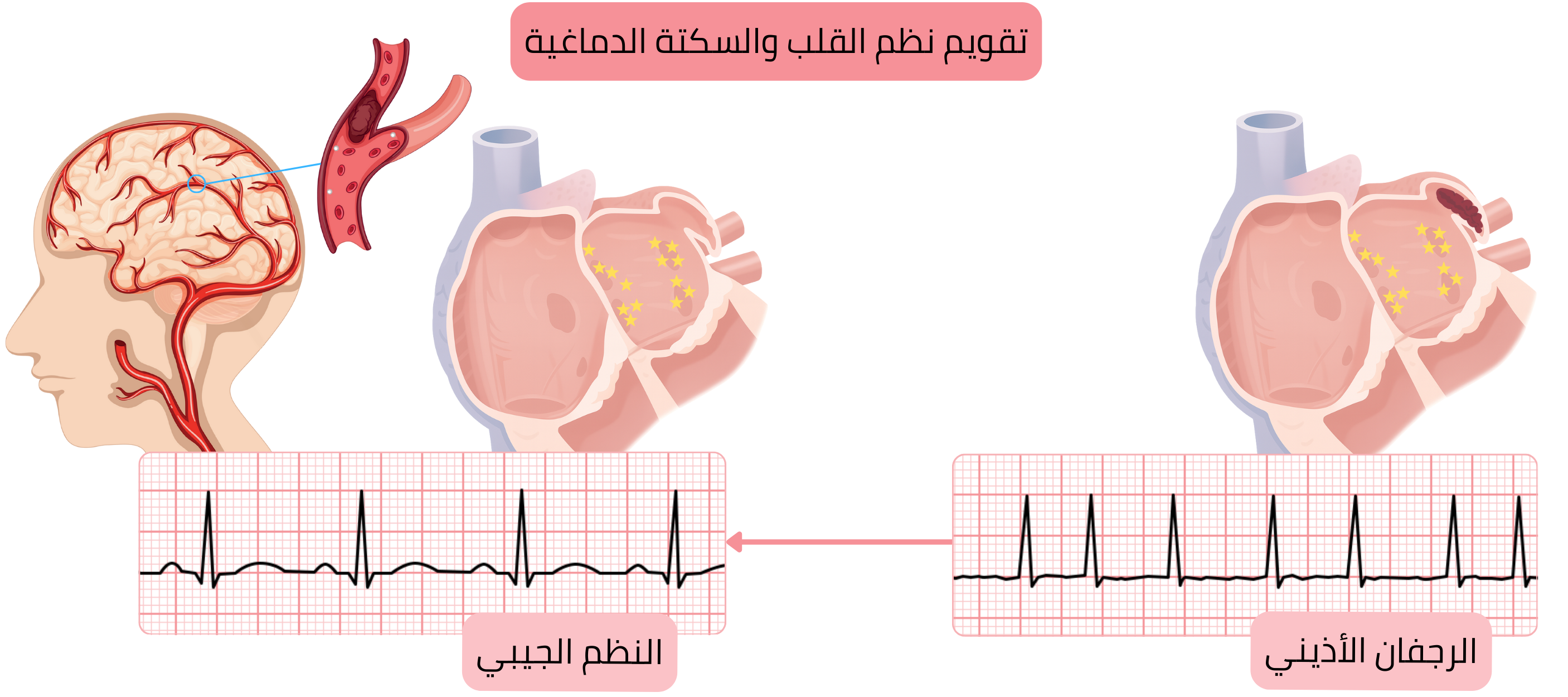
الهدف من علاج الرجفان الأذيني (AF) هو إنهاء نوبات AF أو تقليلها.
تقويم النظم هو تدخل علاجي يُنهي اضطراب النظم ويُعيد النظم الجيبي.
توجد 3 أنواع من تقويم النظم:
تقويم النظم العفوي يعني أن نوبة AF تنتهي تلقائيًا ويُستعاد النظم الجيبي.
قد يكون تقويم نظم AF إسعافيًا، عاجلًا، حادًا، أو اختياريًا.
| توقيت الإجراء – المصطلحات | |
|---|---|
| نوع الإجراء | توقيت الإجراء |
| إسعافي | ثوانٍ إلى دقائق |
| عاجل | دقائق إلى ساعات |
| حاد | ساعات إلى أيام |
| اختياري | أيام إلى أشهر |
في الممارسة السريرية، تُستخدم مصطلحات تقويم نظم AF العاجل، الحاد، والاختياري بشكل أكثر شيوعًا.
تقويم نظم كهربائي عاجل في AF
تقويم نظم دوائي حاد (وريدي) في AF
تقويم نظم دوائي حاد (عن طريق الفم) في AF – Pill in the Pocket
تقويم نظم كهربائي اختياري في AF:
| تقويم النظم الدوائي مقابل الكهربائي في الرجفان الأذيني | ||
|---|---|---|
| المعيار | تقويم النظم الدوائي | تقويم النظم الكهربائي |
| الطريقة | مضادات اضطراب النظم (وريدية أو عن طريق الفم) | صدمة كهربائية عبر أقطاب صدرية عبر الجلد |
| بداية التأثير | أبطأ (10 دقائق–8 ساعات) | تأثير فوري بعد تطبيق الصدمة |
| نسبة النجاح | 40–90% (تعتمد على الدواء ومدة AF) | > 90% (تعتمد على مدة AF) |
| التخدير | لا | نعم، تهدئة قصيرة |
| خطر الانصمام الخثري | مماثل (علاج مضاد للتخثر قبل وبعد الإجراء) | مماثل (علاج مضاد للتخثر قبل وبعد الإجراء) |
| الاستطبابات | مريض مستقر وأقل عرضية | عدم استقرار ديناميكي دموي أو تقويم نظم اختياري (إذا كان التقويم الدوائي غير فعّال) |
| الاستخدام في أمراض القلب البنيوية (EF < 40%) | أميودارون (الحذر مع الأدوية الأخرى) | يمكن استخدامه دون قيود |
| التأثيرات الجانبية | اضطرابات نظم، تورساد دو بوانت (الفئة III)، بطء القلب | انخفاض ضغط عابر، بطء القلب |
| الاستقصاءات قبل تقويم النظم الكهربائي الاختياري في الرجفان الأذيني | ||
|---|---|---|
| الاستقصاء | المتطلب | الغاية |
| الصيام | > 2 ساعات سوائل، > 6 ساعات طعام صلب | الوقاية من الاستنشاق أثناء تقويم النظم الكهربائي |
| التحاليل المخبرية | عد دم كامل، INR، Na، K، يوريا، كرياتينين، CRP، TSH، Mg (≤ أسبوعين) | تحسين الوسط الداخلي وتقييم خطر النزف |
| ECG | مباشرة قبل تقويم النظم الكهربائي | احتمال تقويم نظم عفوي |
| العلاج المضاد للتخثر | لمدة 4 أسابيع قبل ولمدة 4 أسابيع بعد تقويم النظم الكهربائي | الوقاية من الانصمام الخثري |
| تخطيط صدى القلب عبر الصدر | ≤ 6 أشهر | وظيفة البطينين، الصمامات، البنى القلبية |
| تخطيط صدى القلب عبر المريء | ≤ 1 يوم (إذا لم تُستكمل 4 أسابيع من العلاج المضاد للتخثر) | استبعاد خثرة الأذين الأيسر |
عوامل تُنقص نجاح تقويم النظم
الحفاظ على النظم الجيبي (SR) بعد تقويم النظم، رغم العلاج بمضادات اضطراب النظم، أمر فردي.
تزداد نسبة نجاح تقويم النظم الكهربائي الاختياري بنسبة 10–30%.
| مضاعفات تقويم النظم (دوائي أو كهربائي) | ||
|---|---|---|
| المضاعفة | الآلية | المعالجة / الوقاية |
| السكتة الدماغية الانصمامية الخثرية | قد تنفصل خثرة من الأذين أثناء تقويم النظم (إن وُجدت). | تخطيط صدى القلب عبر المريء أو علاج مضاد للتخثر لمدة 4 أسابيع قبل تقويم النظم. |
| تشكّل خثرة بعد تقويم النظم | قد يؤدي خدر الأذين (Atrial stunning) إلى تشكل خثرة خلال 4 أسابيع. | علاج مضاد للتخثر لمدة 4 أسابيع بعد تقويم النظم بغض النظر عن درجة CHA2DS2-VA، ثم الاستمرار حسب الدرجة. |
| رفرفة أذينية مع توصيل 1:1 | خطر مع مضادات اضطراب النظم من الفئة IC (بروبافينون، فليكاينيد). | إعطاء حاصر بيتا أو حاصر قنوات الكالسيوم (فيراباميل، ديلتيازيم) قبل مضادات الفئة IC. |
| رجفان بطيني | خطر أثناء تقويم النظم الكهربائي، < 1% بسبب صدمة غير متزامنة. | تقويم نظم كهربائي متزامن. |
| بطء القلب (< 50/دقيقة) |
بسبب تثبيط العقدة الجيبية أثناء AF. خلل سابق في وظيفة العقدة الجيبية. تأثير الأميودارون أو حاصرات بيتا. |
أتروبين 0.5–1 ملغ وريدياً |
| توقف جيبي |
بسبب تثبيط العقدة الجيبية أثناء AF. خلل سابق في وظيفة العقدة الجيبية. تأثير الأميودارون أو حاصرات بيتا. |
أتروبين 0.5–1 ملغ وريدياً، تحفيز مؤقت خارجي. |
| انخفاض ضغط الدم (انقباضي < 90 مم زئبق) | يحدث مع بطء القلب وبسبب تغير مفاجئ في الديناميكا الدموية. | محلول ملحي نظامي 500 مل وريدياً |
| حرق جلدي | يحدث بسبب عدم كفاية الجل على الأقطاب أثناء تقويم النظم الكهربائي. | تطبيق مناسب للجل على الأقطاب. |
في الرجفان الأذيني غير الصمامي (AF)، تتشكل الخثرة غالبًا في الزائدة الأذينية اليسرى (90%).
| سرعة إفراغ الزائدة الأذينية اليسرى وخطر الخثرة | |
|---|---|
| سرعة الإفراغ | خطر الخثرة – AF مستمر/دائم مع علاج مضاد للتخثر |
| < 20 سم/ث | 15–20 % |
| 20–40 سم/ث | 5–10 % |
| 40–50 سم/ث | < 2–5 % |
| > 50 سم/ث | < 1 % |
مبدأ جميع أنظمة الدرجات في الطب هو أن تفوق الفائدة التعقيد.
تلخص الجداول التالية الحالات السريرية
| TEE قبل تقويم النظم – استطبابات رغم العلاج المضاد للتخثر |
|---|
| سوابق نوبة نقص تروية عابرة (TIA) |
| سوابق سكتة دماغية |
| تناول غير منتظم لمضاد التخثر |
| INR < 2 (أثناء العلاج بالوارفارين) |
| سوابق خثرة داخل قلبية (خاصة في الزائدة الأذينية اليسرى) |
| سوابق سرعة إفراغ الزائدة الأذينية اليسرى < 20 سم/ث |
| TEE قبل تقويم النظم – يُؤخذ بعين الاعتبار رغم العلاج المضاد للتخثر |
|---|
| CHA2DS2-VA ≥ 3 |
| رجفان أذيني مستمر |
| الأذين الأيسر > 50 مم أو > 45 مل/م2 |
| سوابق صدى تلقائي متباين في الأذين الأيسر |
| تضيق الصمام التاجي (متوسط، شديد) |
| سوابق سرعة إفراغ الزائدة الأذينية اليسرى 20–40 سم/ث |
| صمام ميكانيكي |
| داء النشواني القلبي |
| اعتلال عضلة القلب الضخامي |
| الكسر القذفي للبطين الأيسر < 40 % |
| حالة فرط تخثر |
| حالة بعد خثرة مجهولة السبب |
| تقويم نظم الرجفان الأذيني | الفئة |
|---|---|
| يُوصى بتقويم النظم الكهربائي العاجل لدى مريض غير مستقر ديناميكيًا دمويًا مصاب برجفان/رفرفة أذينية (لا يُشترط استبعاد خثرة الأذين الأيسر). | I |
| قبل تقويم النظم الاختياري (دوائي أو كهربائي) للرجفان/الرفرفة الأذينية، يُوصى بعلاج مضاد للتخثر لمدة لا تقل عن 4 أسابيع (NOAC أو وارفارين) بغض النظر عن درجة CHA₂DS₂-VA. | I |
| قبل تقويم النظم الاختياري (دوائي أو كهربائي) للرجفان/الرفرفة الأذينية، يُوصى بإجراء TEE (غير أقدم من 24 ساعة) لاستبعاد خثرة الأذين الأيسر إذا لم يتلقَّ المريض علاجًا مضادًا للتخثر لمدة لا تقل عن 4 أسابيع قبل تقويم النظم. | I |
يُوصى بإجراء TEE قبل أي تقويم نظم (دوائي أو كهربائي) إذا كان لدى المريض سوابق:
|
I |
تُعتبر خثرة الأذين الأيسر مستبعدة إذا استوفيت جميع المعايير التالية:
|
I |
| ينبغي أن يخضع كل مريض مصاب برجفان/رفرفة أذينية مستمرة لمحاولة واحدة على الأقل لتقويم النظم (كهربائي أو دوائي). | IIa |
| ينبغي النظر في تقويم النظم الكهربائي كإجراء تشخيصي في الرجفان/الرفرفة الأذينية المستمرة مع الاشتباه باعتلال عضلة القلب الناجم عن تسرع القلب. | IIa |
| لا يُوصى بتقويم النظم الاختياري (دوائي أو كهربائي) إذا استمر AF > 24 ساعة ولم يُستبعد وجود خثرة أذينية يسرى (علاج مضاد للتخثر غير كافٍ ≥ 4 أسابيع أو غياب TEE حديث < 24 ساعة). | III |
| بعد تقويم النظم (دوائي أو كهربائي)، يُوصى بالعلاج المضاد للتخثر لمدة لا تقل عن 4 أسابيع، بغض النظر عن وجود النظم الجيبي خلال هذه الأسابيع الأربع وبغض النظر عن درجة CHA₂DS₂-VA. | I |
في AF مع مسار توصيل سابق الإثارة، يُمنع ما يلي:
|
III |
هذه الإرشادات غير رسمية ولا تمثل إرشادات رسمية صادرة عن أي جمعية مهنية في أمراض القلب. وهي مخصصة لأغراض تعليمية وإعلامية فقط.
