| Klassifikation des Vorhofflimmerns nach Episoden und Klappenerkrankung |
| Erstdiagnostiziertes VHF |
- Bezieht sich auf das Datum, an dem VHF erstmals im EKG dokumentiert wurde, unabhängig davon, wie lange der Patient bereits Symptome hatte.
- 10 % der Patienten sind während VHF-Episoden asymptomatisch.
- Beispiel: Der Patient hat seit 2 Jahren VHF-Episoden und nimmt diese nicht wahr.
|
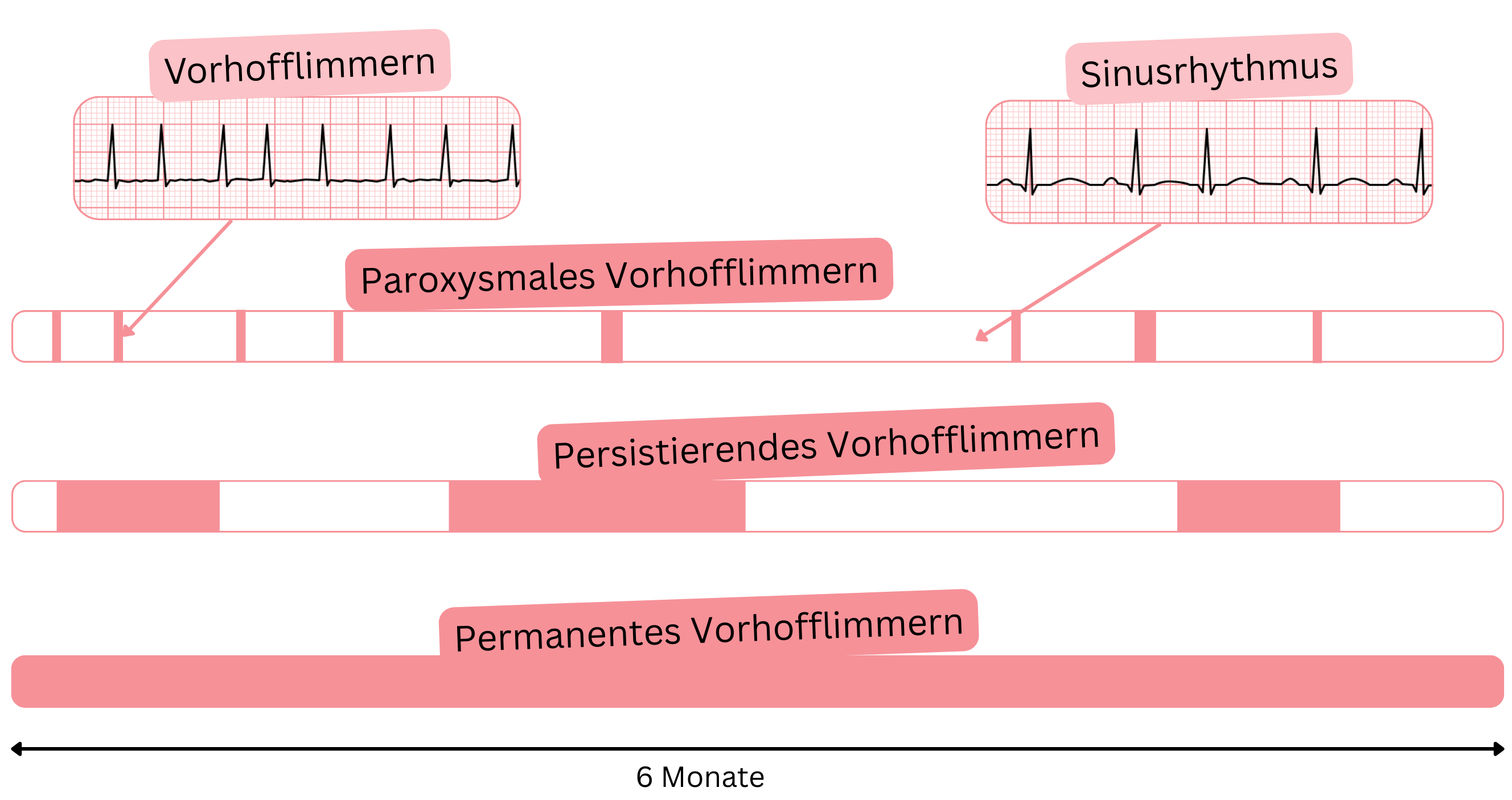
| Paroxysmales VHF |
- Eine VHF-Episode dauert weniger als 7 Tage.
- Episoden terminieren meist innerhalb von 48 Stunden.
- Die VHF-Episode endet spontan oder durch Intervention:
- pharmakologische oder elektrische Kardioversion.
- Die Behandlungsstrategie ist die Rhythmuskontrolle (Erhalt des Sinusrhythmus):
- medikamentöse Therapie, elektrische Kardioversion oder Ablation.
|
| Persistierendes VHF |
- Eine VHF-Episode dauert länger als 7 Tage.
- Die Episode endet in der Regel nicht spontan, und eine Intervention ist zur Terminierung erforderlich:
- pharmakologische oder elektrische Kardioversion.
- Die Behandlungsstrategie ist die Rhythmuskontrolle (Erhalt des Sinusrhythmus):
- medikamentöse Therapie, elektrische Kardioversion oder Ablation.
|
| Lang anhaltend persistierendes VHF |
- Eine VHF-Episode dauert länger als 12 Monate.
- Die Behandlungsstrategie bleibt die Rhythmuskontrolle (Erhalt des Sinusrhythmus):
- medikamentöse Therapie, elektrische Kardioversion oder Ablation.
|
| Permanentes VHF |
- Die VHF-Episode dauert mindestens 6 Monate.
- Wiederholte Versuche zur Wiederherstellung des Sinusrhythmus sind fehlgeschlagen.
- Der Arzt unternimmt im Einvernehmen mit dem Patienten keine weiteren Versuche zur Wiederherstellung des Sinusrhythmus.
- Grundsätzlich sollte jeder Patient mindestens einen Versuch zur Wiederherstellung des Sinusrhythmus erhalten:
- pharmakologische oder elektrische Kardioversion oder Ablation.
- Die Behandlungsstrategie ist die Frequenzkontrolle (Aufrechterhaltung einer ventrikulären Frequenz bei VHF <100/min):
|
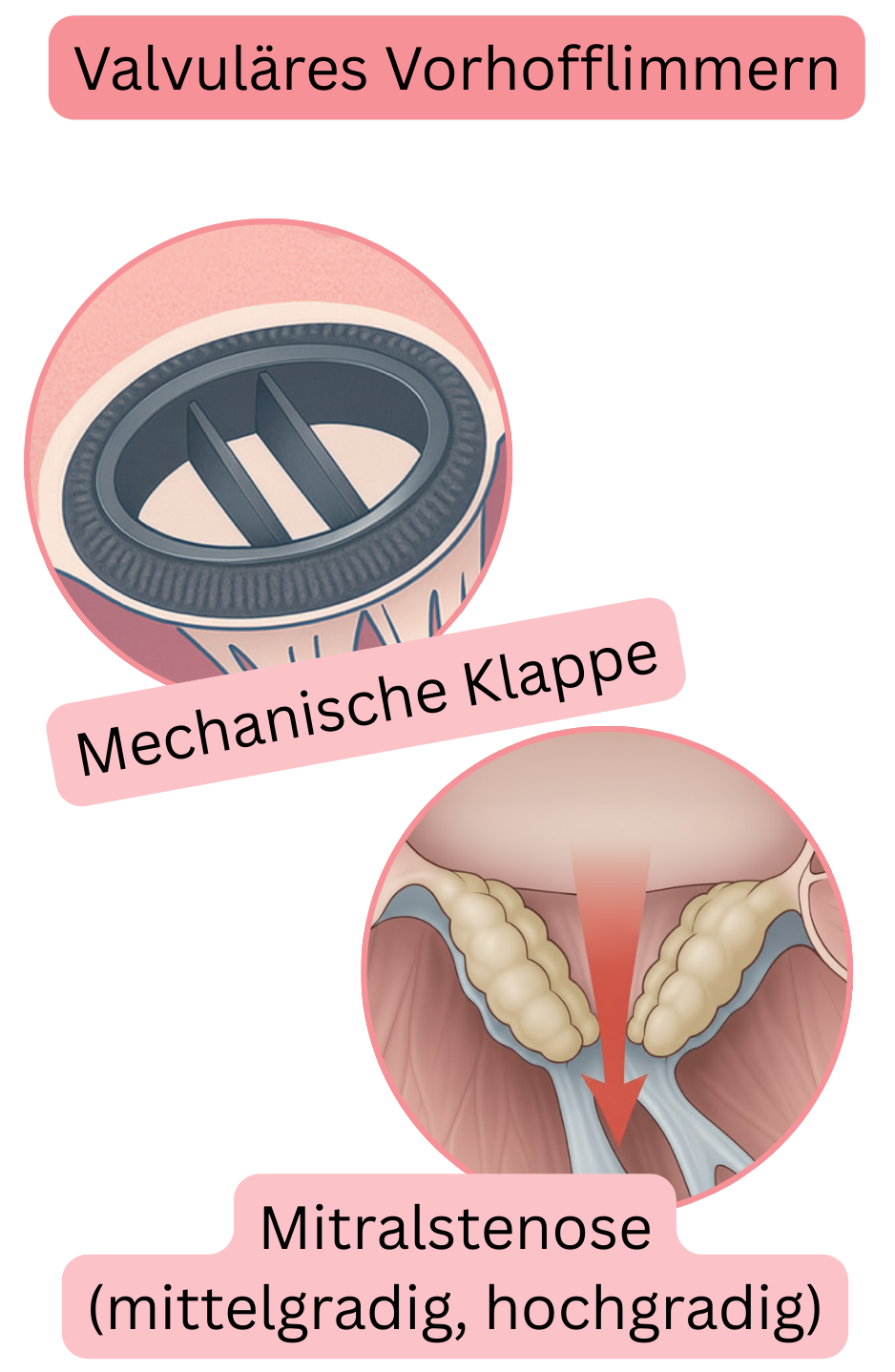
| Valvuläres VHF |
- Bezieht sich auf jedes VHF bei einem Patienten mit:
- mechanischer Klappe oder
- Mitralstenose (mittelgradig oder schwergradig)
- Unabhängig vom CHA2DS2-VA-Score müssen diese Patienten stets Warfarin und kein NOAK erhalten.
|
NOAK – Nicht-Vitamin-K-abhängiges orales Antikoagulans (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
In der klinischen Praxis wird VHF am häufigsten als erstdiagnostiziert, paroxysmal, persistierend, permanent und valvulär klassifiziert. Die Dokumentation in der Patientenakte kann beispielsweise wie folgt lauten:
- Paroxysmales VHF (diagnostiziert am 2. April 2022)
- Persistierendes VHF (diagnostiziert am 4. April 2020)
| Klassifikation des Vorhofflimmerns |
Klasse |
|
Vorhofflimmern wird nach Episoden und Klappenerkrankung klassifiziert in:
- Erstdiagnostiziertes VHF (Datum der ersten im EKG dokumentierten VHF-Episode)
- Paroxysmales VHF
- Persistierendes VHF
- Permanentes VHF
- Valvuläres VHF
- (mechanische Klappe oder Mitralstenose – mittelgradig oder schwergradig)
|
I |
VHF führt zu atrialem Remodeling; daher schreitet VHF im Verlauf fort:
- paroxysmal → persistierend → permanent; dieser Prozess dauert Jahre.
Die Progression von VHF kann verlangsamt werden, wenn der Patient eine adäquate medikamentöse Therapie und eine Modifikation der Risikofaktoren einleitet.
Unter adäquater Therapie (medikamentöse Therapie, elektrische Kardioversion, Ablation) und Risikofaktormodifikation kann eine Besserung des VHF auftreten: persistierend → paroxysmales VHF → Sinusrhythmus.
Trotz umfassender Behandlung wird eine vollständige Eliminierung des VHF nicht immer erreicht.
| Vorhofflimmern – Prävalenz nach Episodentyp |
| VHF-Typ |
% der Fälle |
| Paroxysmal |
50 % |
| Persistierend |
30 % |
| Permanent |
20 % |
Paroxysmales VHF ist die häufigste Form des VHF – es macht etwa 50 % aller Fälle aus.
- Paroxysmales VHF bedeutet, dass Episoden weniger als 7 Tage dauern (meist selbstlimitierend innerhalb von 24 Stunden).
- Diese Definition ist sehr breit gefasst – paroxysmales VHF kann mit Episoden unterschiedlicher Dauer und Frequenz auftreten.
- Beispiele für paroxysmales VHF:
- Kurze Episoden von nur wenigen Minuten Dauer, die einmal alle paar Monate auftreten.
- Längere Episoden von mehreren Stunden Dauer, die mehrmals pro Tag rezidivieren können.