

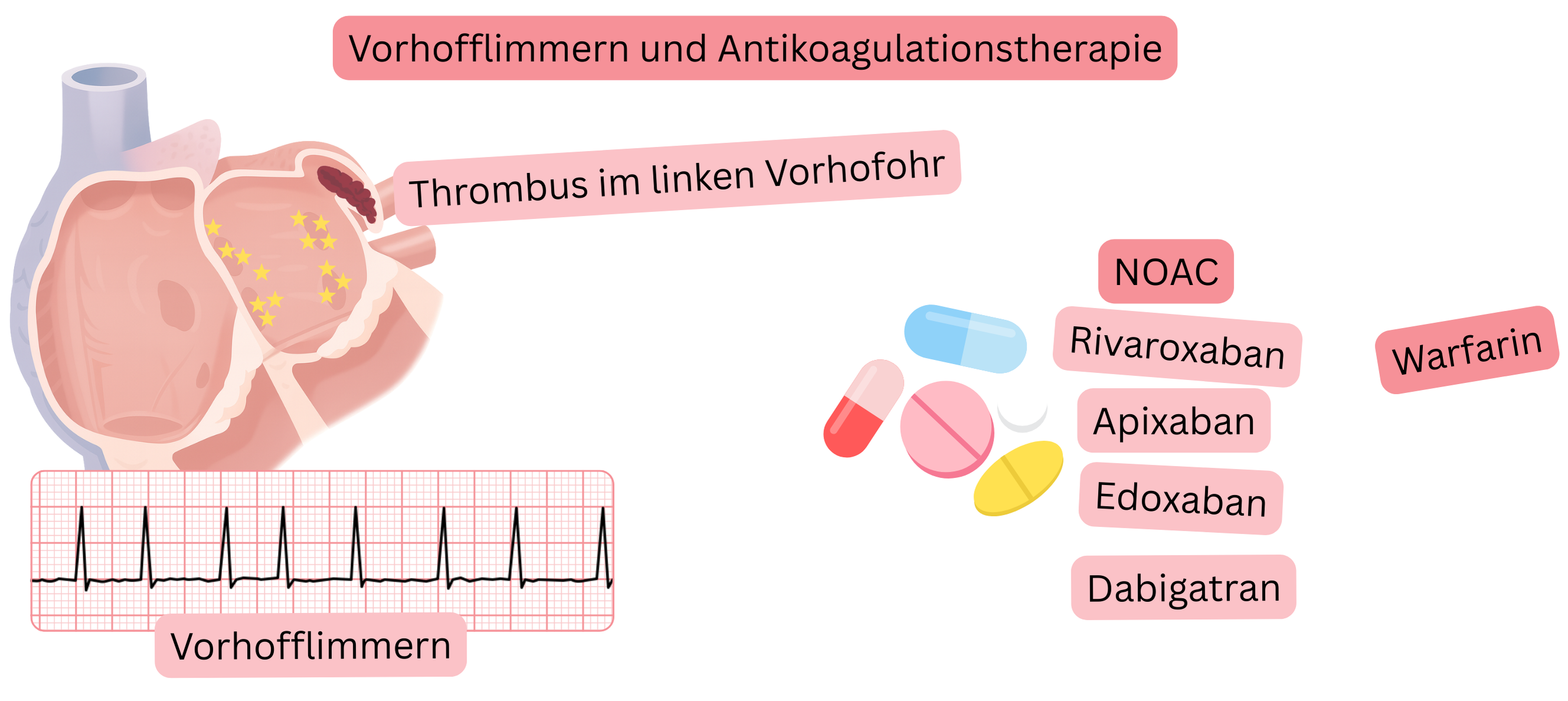
Die Antikoagulationstherapie bei Vorhofflimmern (VHF) wird in 2 Hauptgruppen unterteilt:
Vitamin-K-Antagonisten hemmen die Gerinnungsfaktoren (II, VII, IX, X) und umfassen:
Warfarin ist der am häufigsten eingesetzte Vitamin-K-Antagonist.
Der Hauptnachteil von Warfarin ist die Notwendigkeit einer regelmäßigen INR-Kontrolle, die im Bereich von 2–3 gehalten werden sollte,
In der klinischen Praxis werden NOAK häufiger eingesetzt, da keine INR-Kontrollen erforderlich sind. In klinischen Studien zeigen sie:
Es stehen 4 NOAK zur Verfügung; drei hemmen den Gerinnungsfaktor Xa und eines den Faktor IIa:
Bei Patienten mit einem Körpergewicht >120 kg oder einem BMI >40 kg/m2
| NOAK (Nicht-Vitamin-K-abhängige orale Antikoagulanzien) | |||
|---|---|---|---|
| NOAK | Standard- dosierung |
Kriterien für Dosisreduktion | Reduzierte Dosis |
| Apixaban (Eliquis) |
5 mg zweimal täglich |
Eine Dosisreduktion wird empfohlen, wenn mindestens zwei der folgenden Kriterien erfüllt sind:
|
2,5 mg zweimal täglich |
| Dabigatran (Pradaxa) |
150 mg zweimal täglich |
Eine Dosisreduktion wird empfohlen, wenn mindestens eines der folgenden Kriterien erfüllt ist:
|
110 mg zweimal täglich |
| Edoxaban (Lixiana, Savaysa) |
60 mg einmal täglich |
Eine Dosisreduktion wird empfohlen, wenn mindestens eines der folgenden Kriterien erfüllt ist:
|
30 mg einmal täglich |
| Rivaroxaban (Xarelto) |
20 mg einmal täglich |
Eine Dosisreduktion wird empfohlen bei:
|
15 mg einmal täglich |
CrCl – Kreatinin-Clearance, GERD – gastroösophageale Refluxkrankheit
| Nebenwirkungen von NOAK | |
|---|---|
| Nebenwirkung | Jährliches Risiko (%) |
| Leichte Blutungen (Epistaxis, Hämatome) | 10 – 15 % |
| Dyspepsie (insbesondere unter Dabigatran) | 5 – 10 % |
| Hämaturie | 1 – 3 % |
| Anämie (blutungsbedingt) | 1 – 3 % |
| Übelkeit | 1 – 3 % |
| Schwere Blutungen | 1 – 2 % |
| Gastrointestinale Blutungen | 1 – 2 % |
| Intrakranielle Blutungen | < 1 % |
| Erhöhte Leberwerte | < 1 % |
| Allergische / Überempfindlichkeitsreaktionen | < 1 % |
| Nierenfunktionsstörung (selten bei Dehydratation / Blutung) | < 1 % |
| Thrombozytopenie | < 1 % |
Basierend auf klinischen Studiendaten gibt es 3 klinische Situationen, in denen Patienten mit VHF unabhängig vom CHA2DS2-VA-Score eine Antikoagulation erhalten sollten:
Der Hauptgrund, weshalb Warfarin beim valvulären VHF wirksamer ist, besteht darin:
| Antikoagulationstherapie und Vorhofflimmern | Klasse |
|---|---|
Bei valvulärem Vorhofflimmern:
|
I |
| Während einer Therapie mit Warfarin wird ein Ziel-INR von 2–3 empfohlen. | I |
| Ein Wechsel von Warfarin auf NOAK wird empfohlen, wenn die Antikoagulation unzureichend ist (Time in Therapeutic Range < 70 %). | I |
| Eine Dosisreduktion von NOAK wird nur empfohlen, wenn die Kriterien für eine Dosisreduktion erfüllt sind. | I |
| Bei Patienten mit einem Körpergewicht >120 kg oder einem BMI >40 kg/m2 wird Warfarin gemäß CHA2DS2-VA-Score empfohlen. | I |
| Bei Patienten mit einem Körpergewicht >120 kg oder einem BMI >40 kg/m2 kann NOAK gemäß CHA2DS2-VA-Score erwogen werden. | IIb |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
