

يُصنَّف الرجفان الأذيني (AF) في الممارسة السريرية غالبًا وفقًا للنوبات ومرض الصمامات إلى:
في الممارسة السريرية وفي المنشورات العلمية، تُستخدم أيضًا مصطلحات إضافية متعلقة بالرجفان الأذيني. يلخص الجدول التالي المصطلحات الشائعة الاستخدام فيما يتعلق بالرجفان الأذيني.
| مصطلحات الرجفان الأذيني وفقًا للسياق السريري | |
|---|---|
| الرجفان الأذيني السريري |
|
| الرجفان الأذيني غير العرضي |
|
| الرجفان الأذيني الصامت |
|
| الرجفان الأذيني قليل الأعراض |
|
| الرجفان الأذيني الخفي |
|
| الرجفان الأذيني المعزول |
|
| اعتلال عضلة القلب الناجم عن تسرع القلب |
|
| رجفان أذيني متسارع |
|
| مصطلحات الرجفان الأذيني وفقًا للمدة وبداية الحدوث | |
|---|---|
| رجفان أذيني حديث البدء |
|
| الرجفان الأذيني المبكر |
|
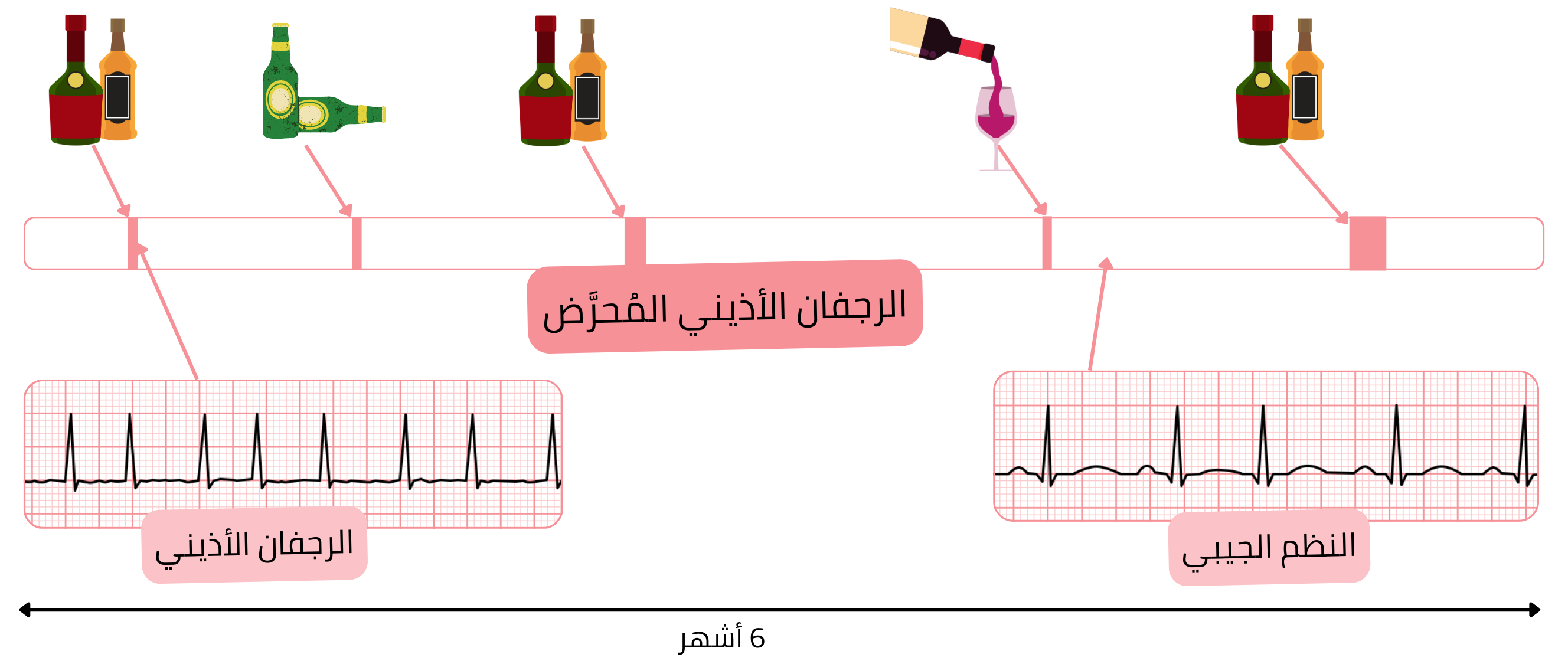
| الرجفان الأذيني المحرَّض |
|
| رجفان أذيني ينتهي تلقائيًا |
|
| الرجفان الأذيني المتقطع |
|
| رجفان أذيني لا ينتهي تلقائيًا |
|
| عبء الرجفان الأذيني |
|
في الممارسة السريرية وفي المنشورات، تُستخدم المصطلحات التالية بشكل متكرر:

| مصطلحات الرجفان الأذيني وCIED (الأجهزة القلبية الإلكترونية القابلة للزرع) | |
|---|---|
| AHRE (نوبات أذينية ذات معدل مرتفع) |
|
| AHRE المكتشفة بواسطة الجهاز |
|
| الرجفان الأذيني تحت السريري |
|
| مصطلحات الرجفان الأذيني في الممارسة السريرية | الفئة |
|---|---|
|
المصطلحات الأكثر استخدامًا للرجفان الأذيني في الممارسة السريرية:
|
I |
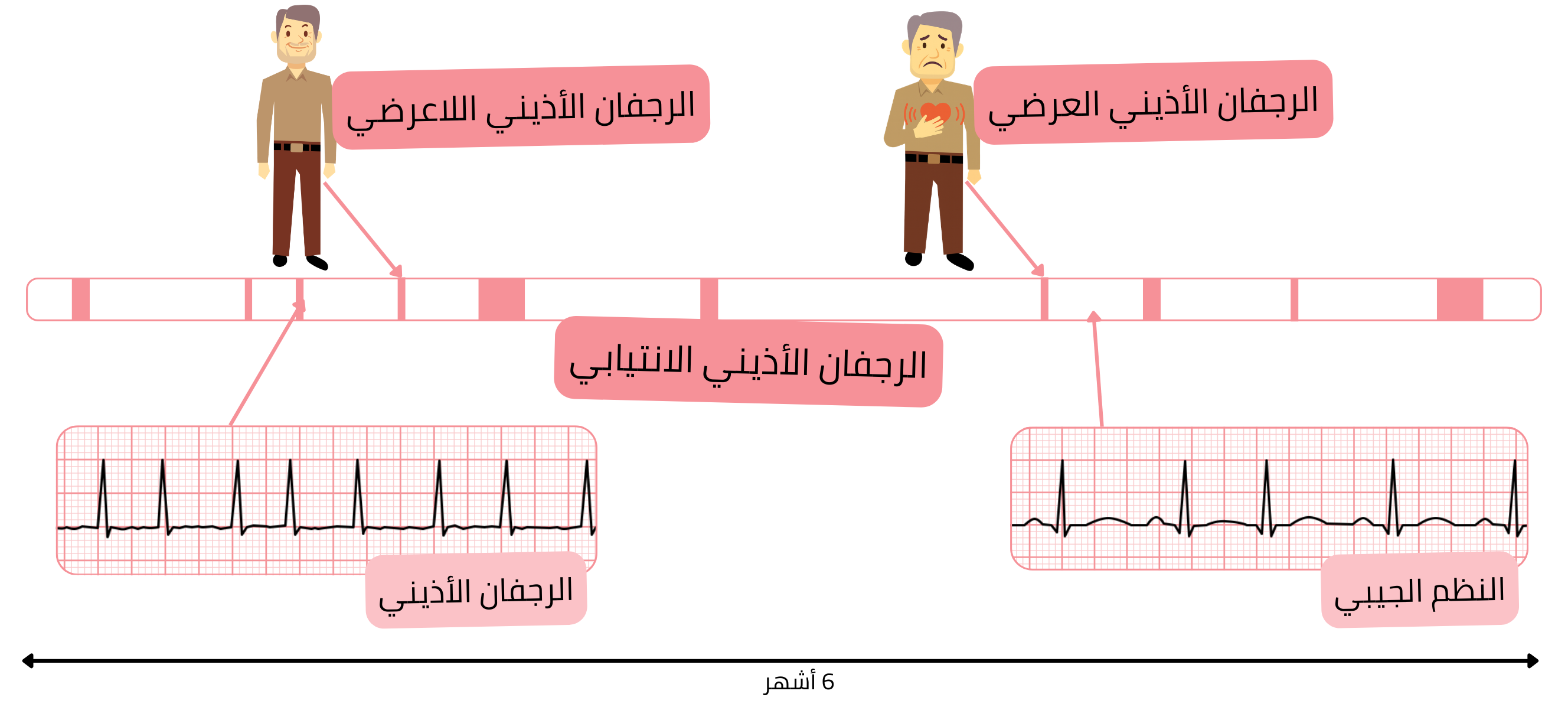
في الممارسة العملية، يُعد المرضى المصابون بالرجفان الأذيني الصامت من الفئات الأعلى خطورة. فهؤلاء المرضى لا يعانون من أعراض نوعية تشير إلى الرجفان الأذيني.
المرضى المصابون بالرجفان الأذيني الصامت لا يتلقون علاجًا مضادًا للتخثر، وقد يُصابون بسكتة دماغية إقفارية. يمكن حساب خطر السكتة الدماغية باستخدام درجة CHA2DS2-VA.
هذه الإرشادات غير رسمية ولا تمثل إرشادات رسمية صادرة عن أي جمعية مهنية في أمراض القلب. وهي مخصصة لأغراض تعليمية وإعلامية فقط.
