Leki przeciwarytmiczne i migotanie przedsionków – klasyfikacja i działanie
Zgodnie z klasyfikacją Vaughan Williamsa leki przeciwarytmiczne dzieli się na cztery główne klasy (I–IV).
Leki przeciwarytmiczne klasyfikuje się według tego, na które receptory w sercu działają:
- receptory kanałów jonowych biorących udział w potencjale czynnościowym
- receptory autonomicznego układu nerwowego
Digoksyna jest lekiem przeciwarytmicznym, ale nie działa bezpośrednio na receptory w sercu.
- Digoksyna zwiększa napięcie nerwu błędnego, co wtórnie hamuje potencjał czynnościowy głównie w węźle AV
- oraz dodatkowo zmniejsza kurczliwość mięśnia komór
| Klasyfikacja Vaughan Williamsa – leki przeciwarytmiczne w migotaniu przedsionków (MP) |
| Klasa |
Mechanizm |
Wpływ na EKG |
Lek przeciwarytmiczny |
Główne zastosowanie w MP |
Uwaga |
| I A |
Blokada Na⁺ + łagodna blokada K⁺ |
↑ QT,
± ↑ QRS |
Prokainamid |
Kardiowersja (ostra dożylna) |
Ryzyko TdP przy wydłużonym QT |
| Dyzopiramid |
Kontrola rytmu (rzadko) |
Działania niepożądane cholinolityczne (zatrzymanie moczu, jaskra) |
| I C |
Silna blokada Na⁺ |
↑ QRS |
Flekainid |
Kardiowersja, kontrola rytmu |
Tylko przy braku strukturalnej choroby serca (badanie CAST) |
| Propafenon |
Kardiowersja, kontrola rytmu |
Tylko przy braku strukturalnej choroby serca (badanie CAST) |
| II |
Blokada receptorów β |
↑ PR,
↓ częstość |
Beta-adrenolityki |
Kontrola częstości rytmu |
Pierwszy wybór w MP + nadciśnieniu/chorobie niedokrwiennej serca |
| III |
Blokada kanałów K⁺ (niektóre także Na⁺, Ca²⁺, blokada β) |
↑ QT,
± ↑ QRS/PR |
Amiodaron |
Kardiowersja, kontrola rytmu |
Najskuteczniejszy, ale liczne działania niepożądane przy długotrwałym stosowaniu |
| Sotalol |
Kontrola rytmu |
Wymaga monitorowania QTc, ryzyko TdP |
| Dronedaron |
Kontrola rytmu (mniej skuteczny) |
„Słaby amiodaron” |
| Ibutylid |
Kardiowersja (dożylna) |
Ostra kardiowersja MP z preekscytacją i trzepotania przedsionków, ryzyko TdP |
| IV |
Blokada kanałów Ca²⁺ (nie-DHP) |
↑ PR,
↓ częstość |
Werapamil |
Kontrola częstości rytmu |
Przeciwwskazany przy EF < 40 % |
| Diltiazem |
Kontrola częstości rytmu |
Preferowany w nadciśnieniu i MP |
| V |
Różne mechanizmy |
Różne efekty |
Digoksyna |
Kontrola częstości rytmu |
Skuteczna w spoczynku, słabsza podczas wysiłku. Preferowana przy EF < 40 % |
| Wernakalant |
Kardiowersja (dożylna) |
Selektywny przedsionkowo, niewiele działań niepożądanych |
TdP – torsade de pointes, AFl – trzepotanie przedsionków, IHD – choroba niedokrwienna serca

Klasa I (blokery kanałów Na⁺)
- Blokują niewęzłowy potencjał czynnościowy (AP), głównie kanały Na⁺, w mięśniu komór:
- aktywowane kanały Na⁺ w fazie 0 lub
- inaktywowane kanały Na⁺ w fazach 1, 2, 3
- W zależności od siły i typu blokowanych kanałów Na⁺ dzieli się je na 3 grupy:
- Klasa IA
- Klasa IB
- Klasa IC
- Nasilenie blokady kanałów Na⁺ w fazie 0: IC > IA > IB
- co w EKG widoczne jest jako poszerzenie QRS i wydłużenie odstępu PR
- im szersze QRS i dłuższy PR, tym wolniejsza prędkość przewodzenia AP przez komory i przedsionki,
- dlatego częstość MP ulega zmniejszeniu.
- Klasa IC najsilniej poszerza QRS i najbardziej zwalnia przewodzenie: IC
- Nasilenie blokady kanałów Na⁺ w fazach 1, 2, 3: IA > IC > IB
- co w EKG widoczne jest jako wydłużenie odstępu QT
- im dłuższy QT, tym dłuższy efektywny okres refrakcji (ERP).
- Mięsień przedsionków pozostaje niewrażliwy na pobudzenie przez dłuższy czas, co zapobiega szybkiemu ponownemu szerzeniu się impulsów i re-entry.
- Obniżają próg maksymalnej częstości MP
- Wykazują zależność od częstości (ich efekt nasila się przy częstości > 90/min),
- ponieważ przy częstości > 90/min skraca się rozkurcz (faza 4), a leki przeciwarytmiczne klasy I pozostają dłużej związane z kanałami Na⁺

Klasa II (beta-adrenolityki)
- Blokują węzłowy potencjał czynnościowy (AP), receptory beta, w węzłach SA i AV.
- Wiążą się z receptorami β-adrenergicznymi i blokują działanie katecholamin.
- W zależności od tego, które receptory β blokują, beta-adrenolityki (BB) dzieli się na:
- Nieselektywne BB – blokują β1 i β2
- Selektywne BB – blokują głównie β1 (i w mniejszym stopniu β2)
- Receptory β1 są zlokalizowane głównie w węźle SA, a następnie w węźle AV
- Działają głównie na receptory β1 w węźle SA i wydłużają fazę 4 AP.
- zwalniają częstość węzła SA w rytmie zatokowym (ujemny efekt chronotropowy)
- BB mają większy efekt, gdy u pacjenta występuje zwiększone napięcie współczulne:
- większy w dzień niż w nocy, w zawodach o wysokim poziomie stresu
- Zwalniają przewodzenie przez węzeł AV i wydłużają efektywny okres refrakcji (ERP) węzła AV; efekt w MP obejmuje:
- zwalniają częstość komór w MP, ponieważ zwalniają przewodzenie w węźle AV (ujemny efekt dromotropowy).
- obniżają próg maksymalnej częstości komór podczas tachy-MP.
- Zmniejszają kurczliwość komór (ujemny efekt inotropowy)
- Poprzez receptory β2 mogą powodować skurcz oskrzeli, co jest głównym działaniem niepożądanym
- dlatego w MP stosuje się selektywne β1 BB

Klasa III (blokery kanałów K⁺)
- Blokują niewęzłowy potencjał czynnościowy (AP), głównie kanały K⁺, w mięśniu komór.
- Preferencyjnie blokują kanały K⁺ w trakcie repolaryzacji w fazie 3 AP.
- Wydłużają efektywny okres refrakcji (ERP), co w EKG widoczne jest jako wydłużenie odstępu QT
- Mięsień przedsionków pozostaje niewrażliwy na pobudzenie przez dłuższy czas, co zapobiega szybkiemu ponownemu szerzeniu się impulsów i re-entry.
- Obniżają próg maksymalnej częstości MP
- Amiodaron
- jest lekiem przeciwarytmicznym o „mieszanym” mechanizmie działania
- głównie blokuje kanały K⁺, a także częściowo blokuje inne kanały potencjału czynnościowego (K⁺, Na⁺, Ca²⁺) oraz receptory β.
- zaliczany jest do leków przeciwarytmicznych klasy III, ponieważ głównie blokuje kanały K⁺
- należy do najskuteczniejszych leków przeciwarytmicznych, ponieważ blokuje wszystkie kanały AP oraz receptory β.
- jednak ma najwięcej działań niepożądanych, co często wymaga odstawienia
- i nie powinien być stosowany dłużej niż 12 miesięcy.
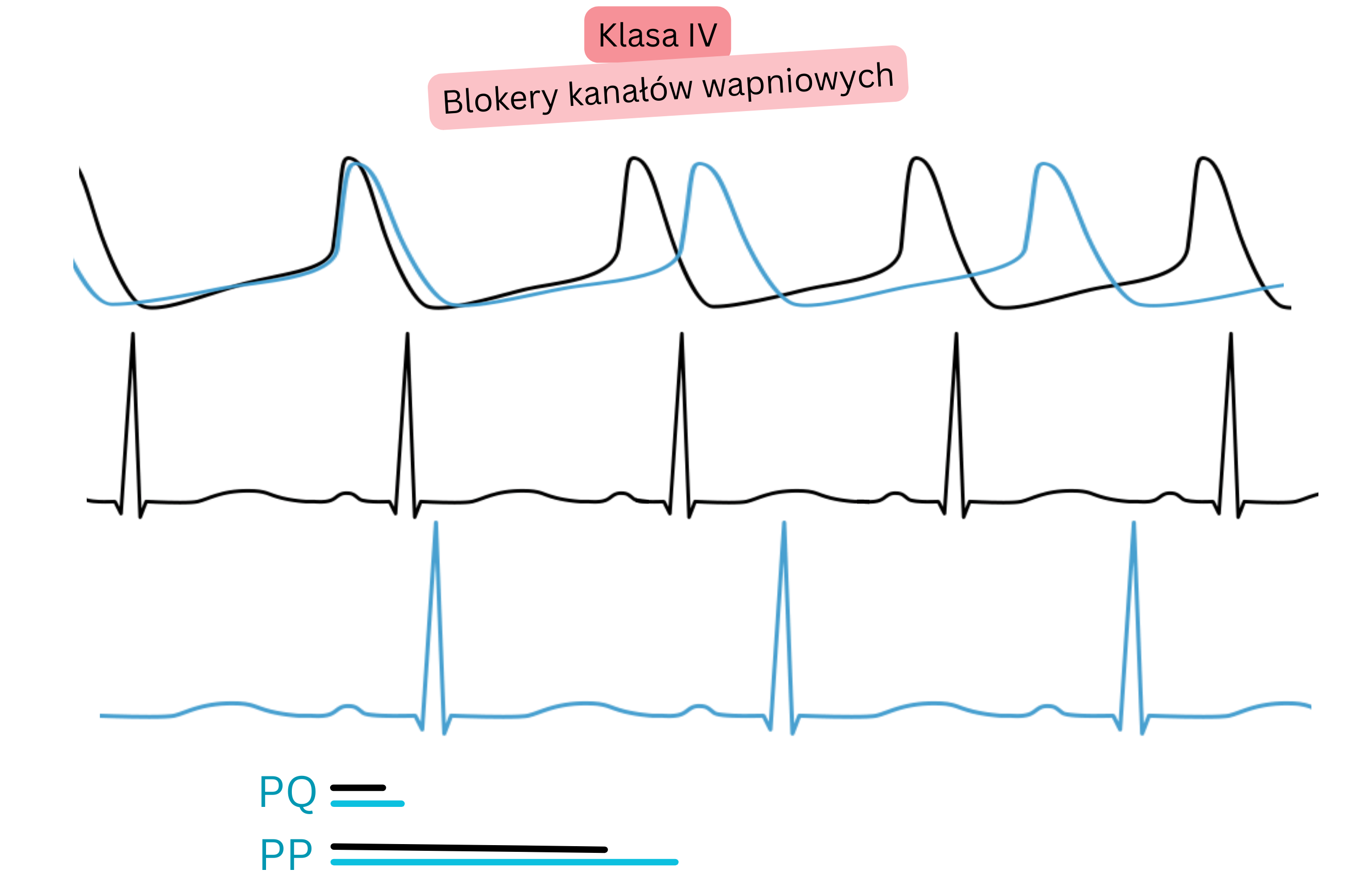
Klasa IV (blokery kanałów Ca²⁺)
- Są wysoce selektywnymi blokerami węzłowego potencjału czynnościowego (AP), kanałów Ca²⁺, w węzłach AV i SA.
- Preferencyjnie blokują węzeł AV, a następnie węzeł SA
- Wydłużają przewodzenie w węźle AV oraz efektywny okres refrakcji (ERP) węzła AV:
- zwalniają częstość komór w migotaniu przedsionków (MP)
- obniżają próg maksymalnej częstości komór podczas tachy-MP.
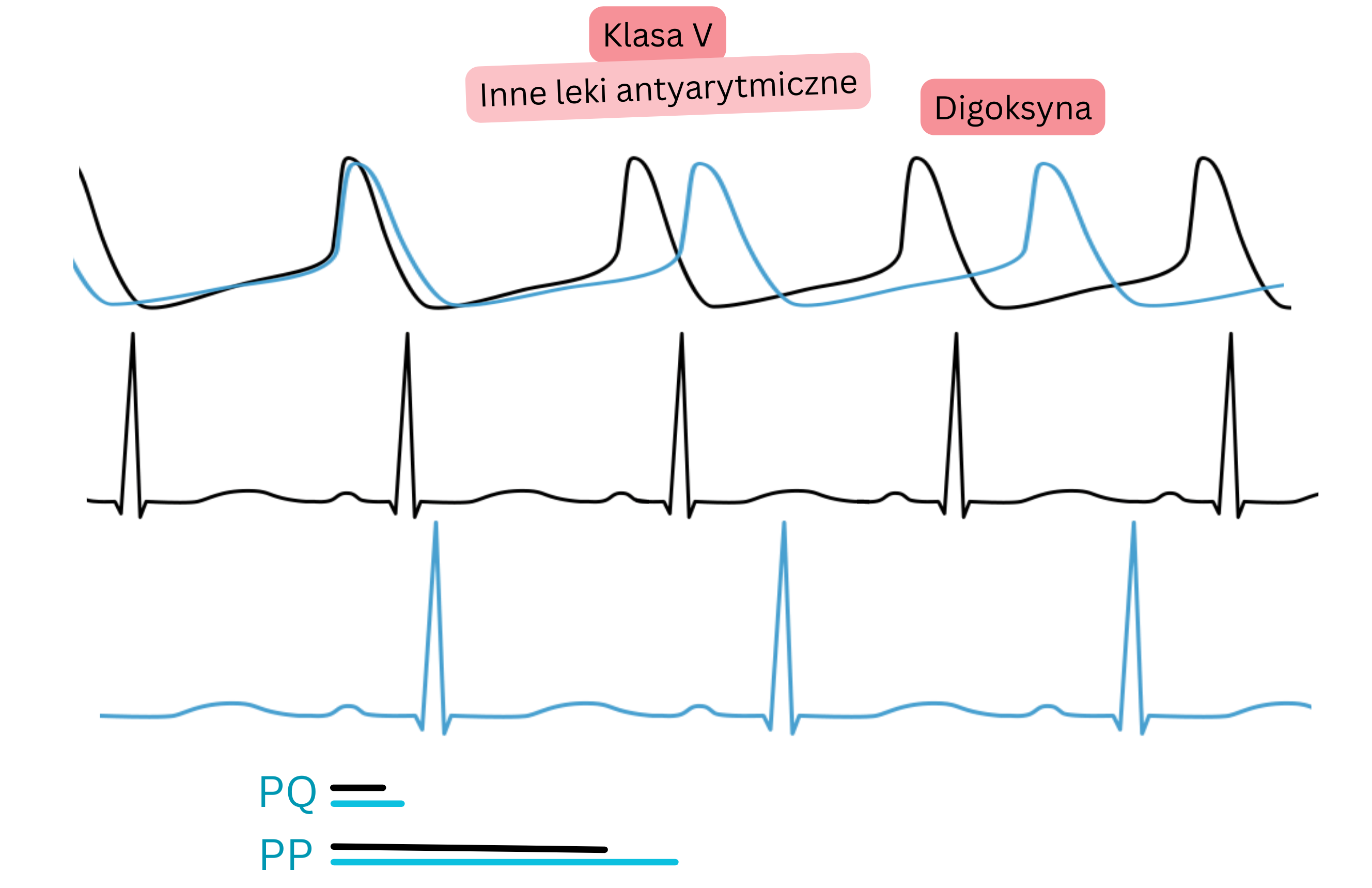
Digoksyna
- Pobudza nerw błędny i hamuje węzłowy potencjał czynnościowy (AP) w węźle AV i węźle SA.
- Digoksyna działa:
- głównie na węzeł AV, a następnie
- na węzeł SA i mięsień komór
- Digoksyna formalnie nie należy do żadnej z czterech głównych klas przeciwarytmicznych Vaughan Williamsa (I–IV)
- jednak w praktyce bywa określana jako „inny lek przeciwarytmiczny” lub „lek przeciwarytmiczny klasy V” (chociaż nie jest to kategoria oficjalna).
- Zwiększa kurczliwość komór (dodatni efekt inotropowy)
- hamuje pompę Na⁺/K⁺, co prowadzi do wzrostu wewnątrzkomórkowego stężenia Ca²⁺,
- skutkując dodatnim efektem inotropowym oraz wzrostem frakcji wyrzutowej lewej komory.
| Leczenie przeciwarytmiczne – główne przeciwwskazania |
Klasa |
Leczenie przeciwarytmiczne nie jest zalecane u pacjentów:
- z zespołem chorego węzła zatokowego (bez stymulatora). Nie podawać:
- Beta-adrenolityków
- Sotalolu
- Amiodaronu, dronedaronu
- Flekainidu, propafenonu
- z blokiem AV II lub III stopnia (bez stymulatora). Nie podawać:
- Beta-adrenolityków
- Sotalolu
- Amiodaronu, dronedaronu
- Flekainidu, propafenonu
- Werapamilu, diltiazemu
- z odstępem QTc >500 ms. Nie podawać:
- Amiodaronu, dronedaronu
- Sotalolu
- Ibutylidu
- Prokainamidu, dyzopiramidu
- Flekainidu, propafenonu
|
III |







