

Nach der Vaughan-Williams-Klassifikation werden Antiarrhythmika in vier Hauptklassen (I–IV) eingeteilt.
Antiarrhythmika werden danach klassifiziert, an welchen Rezeptoren im Herzen sie angreifen:
Digoxin ist ein Antiarrhythmikum, wirkt jedoch nicht direkt an Rezeptoren im Herzen.
| Vaughan-Williams-Klassifikation – Antiarrhythmika bei Vorhofflimmern (VHF) | |||||
|---|---|---|---|---|---|
| Klasse | Mechanismus | EKG-Effekt | Antiarrhythmikum | Hauptanwendung bei VHF | Hinweis |
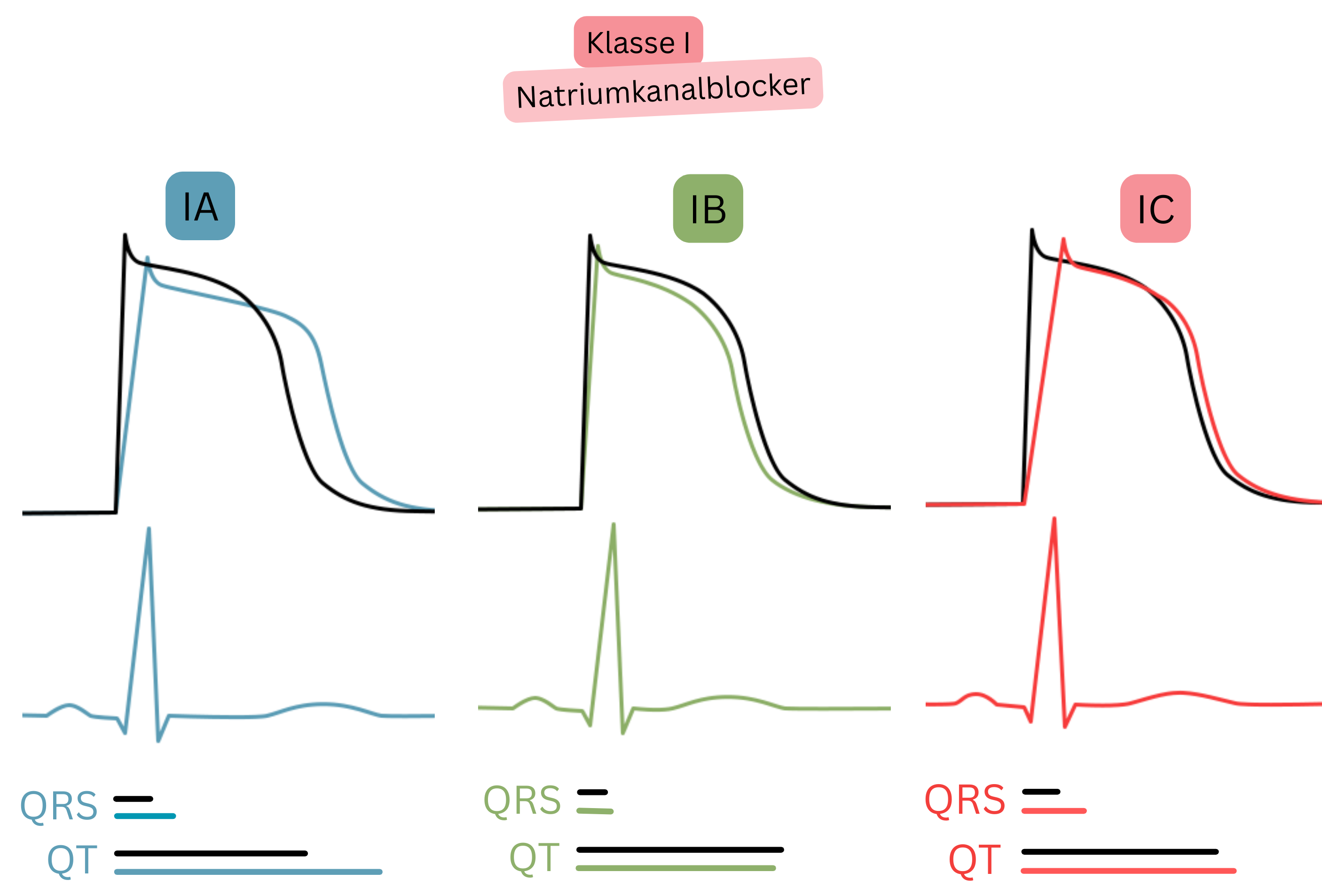
| I A | Na⁺-Blockade + milde K⁺-Blockade | ↑ QT, ± ↑ QRS |
Procainamid | Kardioversion (akut intravenös) | Risiko für TdP bei verlängertem QT |
| Disopyramid | Rhythmuskontrolle (selten) | Anticholinerge Nebenwirkungen (Harnverhalt, Glaukom) | |||
| I C | Starke Na⁺-Blockade | ↑ QRS | Flecainid | Kardioversion, Rhythmuskontrolle | Nur bei fehlender struktureller Herzerkrankung (CAST-Studie) |
| Propafenon | Kardioversion, Rhythmuskontrolle | Nur bei fehlender struktureller Herzerkrankung (CAST-Studie) | |||
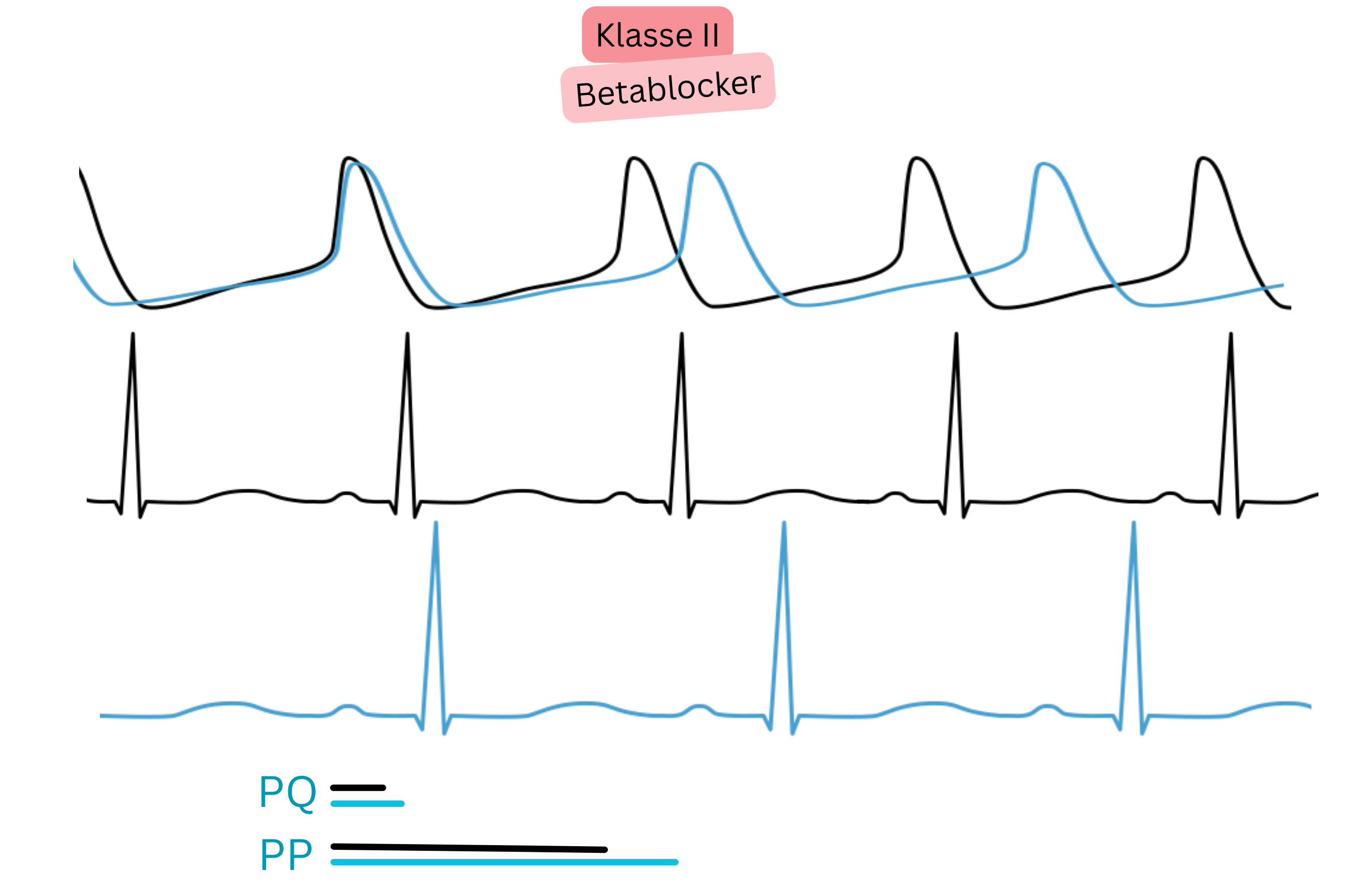
| II | β-Rezeptorblockade | ↑ PR, ↓ Frequenz |
Betablocker | Frequenzkontrolle | Mittel der ersten Wahl bei VHF + Hypertonie/ischämischer Herzerkrankung |
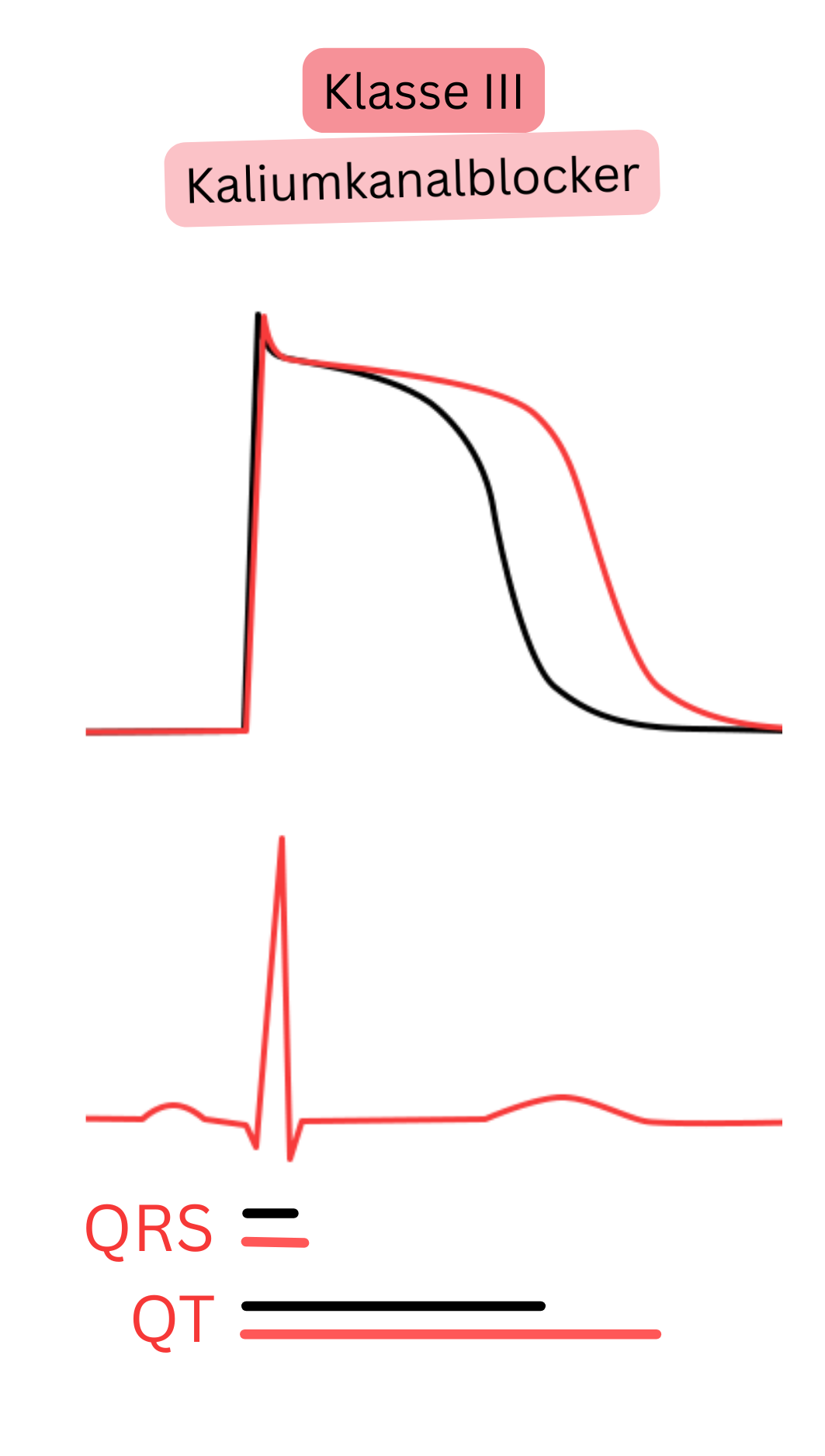
| III | K⁺-Kanalblockade (teilweise zusätzlich Na⁺-, Ca²⁺-Blockade, β-Blockade) | ↑ QT, ± ↑ QRS/PR |
Amiodaron | Kardioversion, Rhythmuskontrolle | Am wirksamsten, jedoch zahlreiche Nebenwirkungen bei Langzeittherapie |
| Sotalol | Rhythmuskontrolle | Erfordert QTc-Monitoring, Risiko für TdP | |||
| Dronedaron | Rhythmuskontrolle (weniger wirksam) | Ein „schwaches Amiodaron“ | |||
| Ibutilid | Kardioversion (intravenös) | Akute Kardioversion bei präexzitiertem VHF und Vorhofflattern, Risiko für TdP | |||
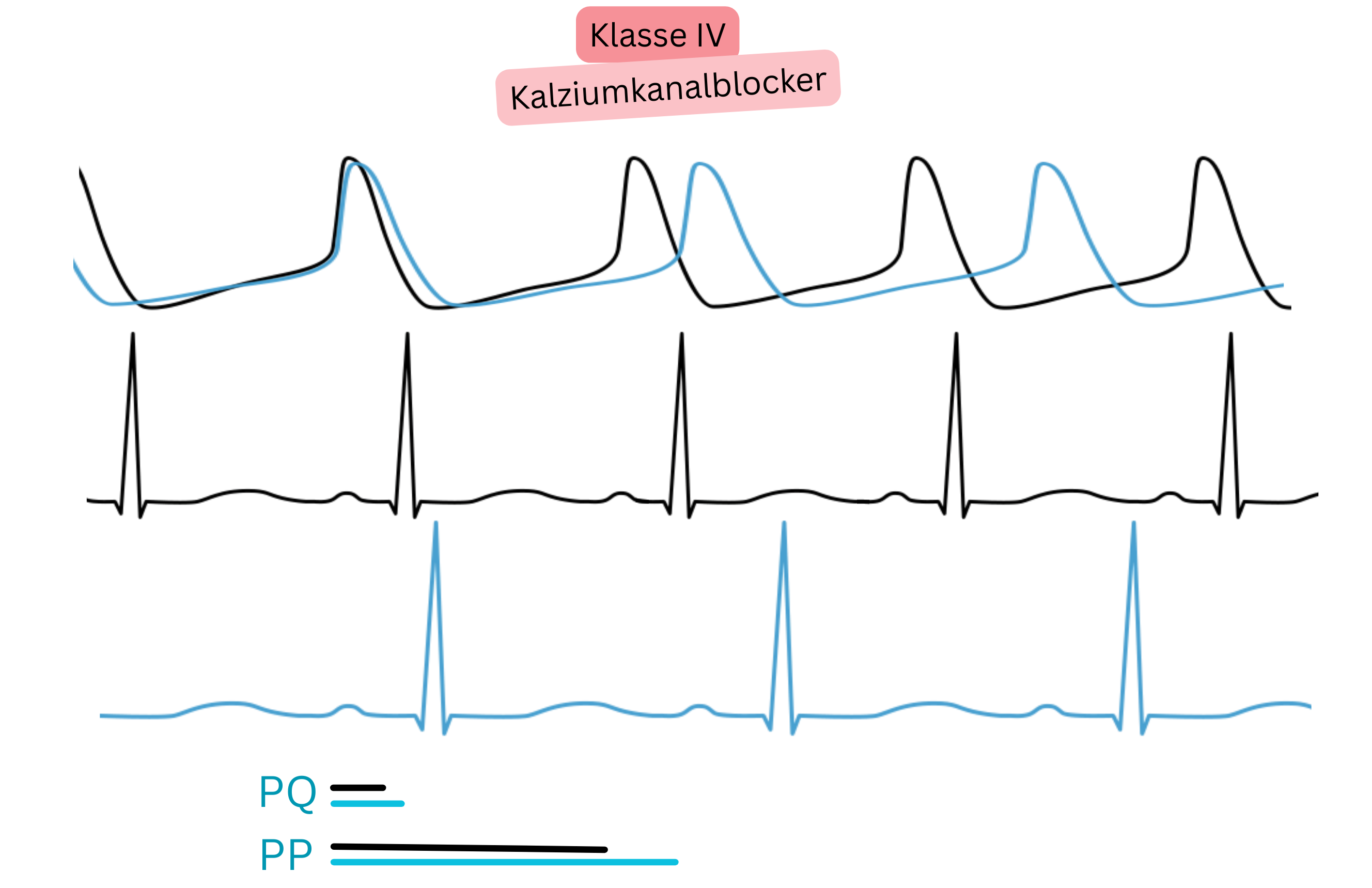
| IV | Ca²⁺-Kanalblockade (Nicht-DHP) | ↑ PR, ↓ Frequenz |
Verapamil | Frequenzkontrolle | Kontraindiziert bei EF < 40 % |
| Diltiazem | Frequenzkontrolle | Bevorzugt bei Hypertonie und VHF | |||
| V | Verschiedene Mechanismen | Verschiedene Effekte | Digoxin | Frequenzkontrolle | Wirksam in Ruhe, weniger unter Belastung. Bevorzugt bei EF < 40 % |
| Vernakalant | Kardioversion (intravenös) | Vorhofselektiv, wenige Nebenwirkungen | |||
TdP – Torsade de Pointes, AFl – Vorhofflattern, IHD – ischämische Herzerkrankung
Klasse I (Na⁺-Kanalblocker)
Klasse II (Betablocker)
Klasse III (K⁺-Kanalblocker)
Klasse IV (Ca²⁺-Kanalblocker)
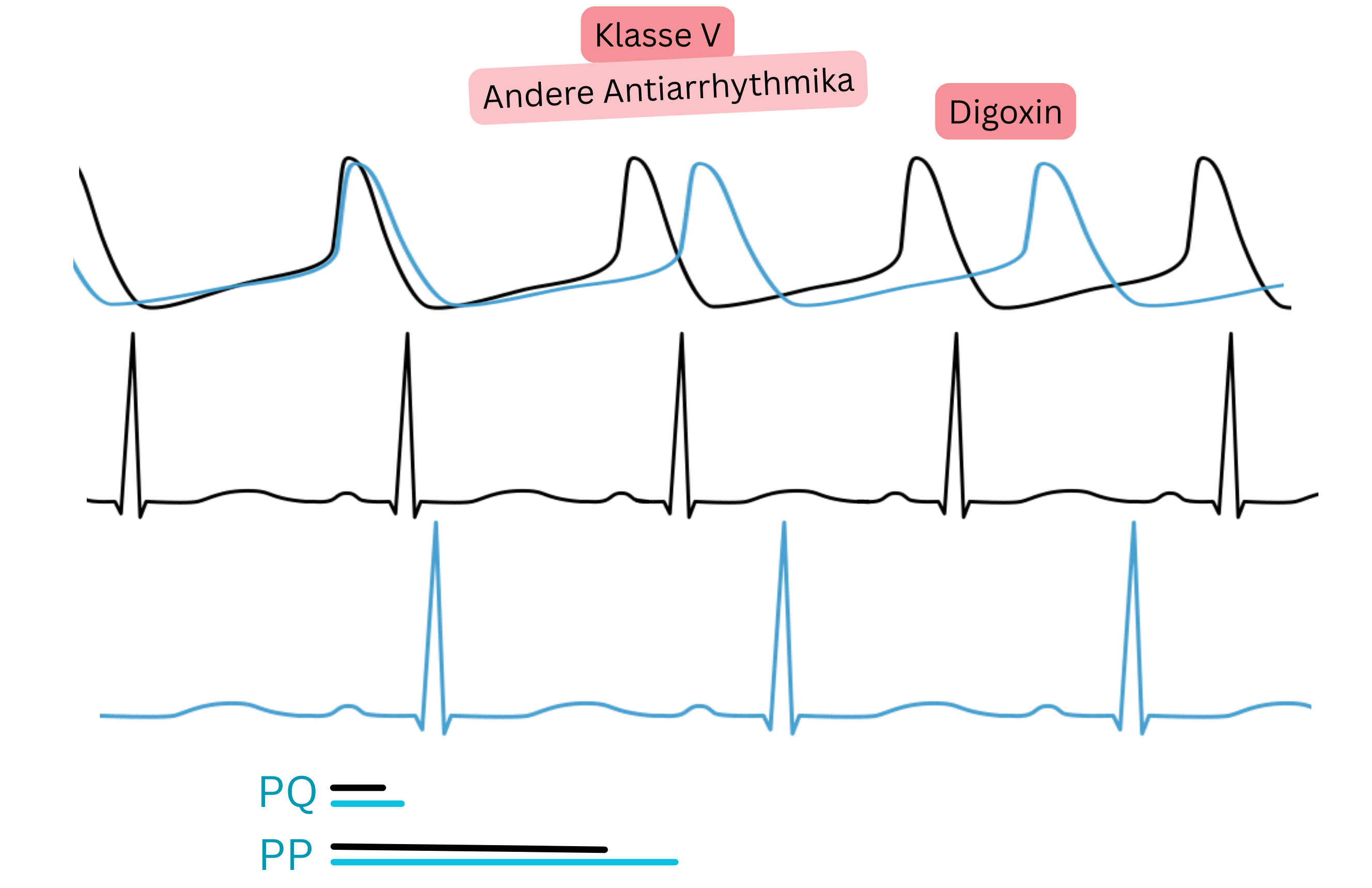
Digoxin
| Antiarrhythmische Therapie – wichtigste Kontraindikationen | Klasse |
|---|---|
Eine antiarrhythmische Therapie wird nicht empfohlen bei Patienten:
|
III |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
