

Selon la classification de Vaughan Williams, les médicaments antiarythmiques sont répartis en quatre classes principales (I–IV).
Les médicaments antiarythmiques sont classés selon les récepteurs cardiaques sur lesquels ils agissent :
La digoxine est un médicament antiarythmique, mais elle n’agit pas directement sur des récepteurs cardiaques.
| Classification de Vaughan Williams – médicaments antiarythmiques dans la fibrillation atriale (FA) | |||||
|---|---|---|---|---|---|
| Classe | Mécanisme | Effet ECG | Médicament antiarythmique | Utilisation principale dans la FA | Note |
| I A | Blocage Na⁺ + blocage K⁺ léger | ↑ QT, ± ↑ QRS |
Procainamide | Cardioversion (intraveineuse aiguë) | Risque de TdP en cas de QT prolongé |
| Disopyramide | Contrôle du rythme (rarement) | Effets indésirables anticholinergiques (rétention urinaire, glaucome) | |||
| I C | Blocage puissant Na⁺ | ↑ QRS | Flécaïnide | Cardioversion, contrôle du rythme | Uniquement en l’absence de cardiopathie structurelle (essai CAST) |
| Propafénone | Cardioversion, contrôle du rythme | Uniquement en l’absence de cardiopathie structurelle (essai CAST) | |||
| II | Blocage des récepteurs β | ↑ PR, ↓ fréquence |
Bêtabloquants | Contrôle de la fréquence | Premier choix en cas de FA + hypertension/cardiopathie ischémique |
| III | Blocage des canaux K⁺ (certains bloquent aussi Na⁺, Ca²⁺, et récepteurs β) | ↑ QT, ± ↑ QRS/PR |
Amiodarone | Cardioversion, contrôle du rythme | Le plus efficace, mais nombreux effets indésirables en traitement au long cours |
| Sotalol | Contrôle du rythme | Nécessite une surveillance du QTc, risque de TdP | |||
| Dronédarone | Contrôle du rythme (moins efficace) | Une « amiodarone faible » | |||
| Ibutilide | Cardioversion (intraveineuse) | Cardioversion aiguë de FA pré-excitée et de flutter atrial, risque de TdP | |||
| IV | Blocage des canaux Ca²⁺ (non-DHP) | ↑ PR, ↓ fréquence |
Vérapamil | Contrôle de la fréquence | Contre-indiqué si FE < 40 % |
| Diltiazem | Contrôle de la fréquence | Préféré en cas d’hypertension et de FA | |||
| V | Mécanismes variés | Effets variés | Digoxine | Contrôle de la fréquence | Efficace au repos, moins à l’effort. Préférée si FE < 40 % |
| Vernakalant | Cardioversion (intraveineuse) | Sélectif atrial, peu d’effets indésirables | |||
TdP – Torsades de pointes, AFl – flutter atrial, IHD – cardiopathie ischémique
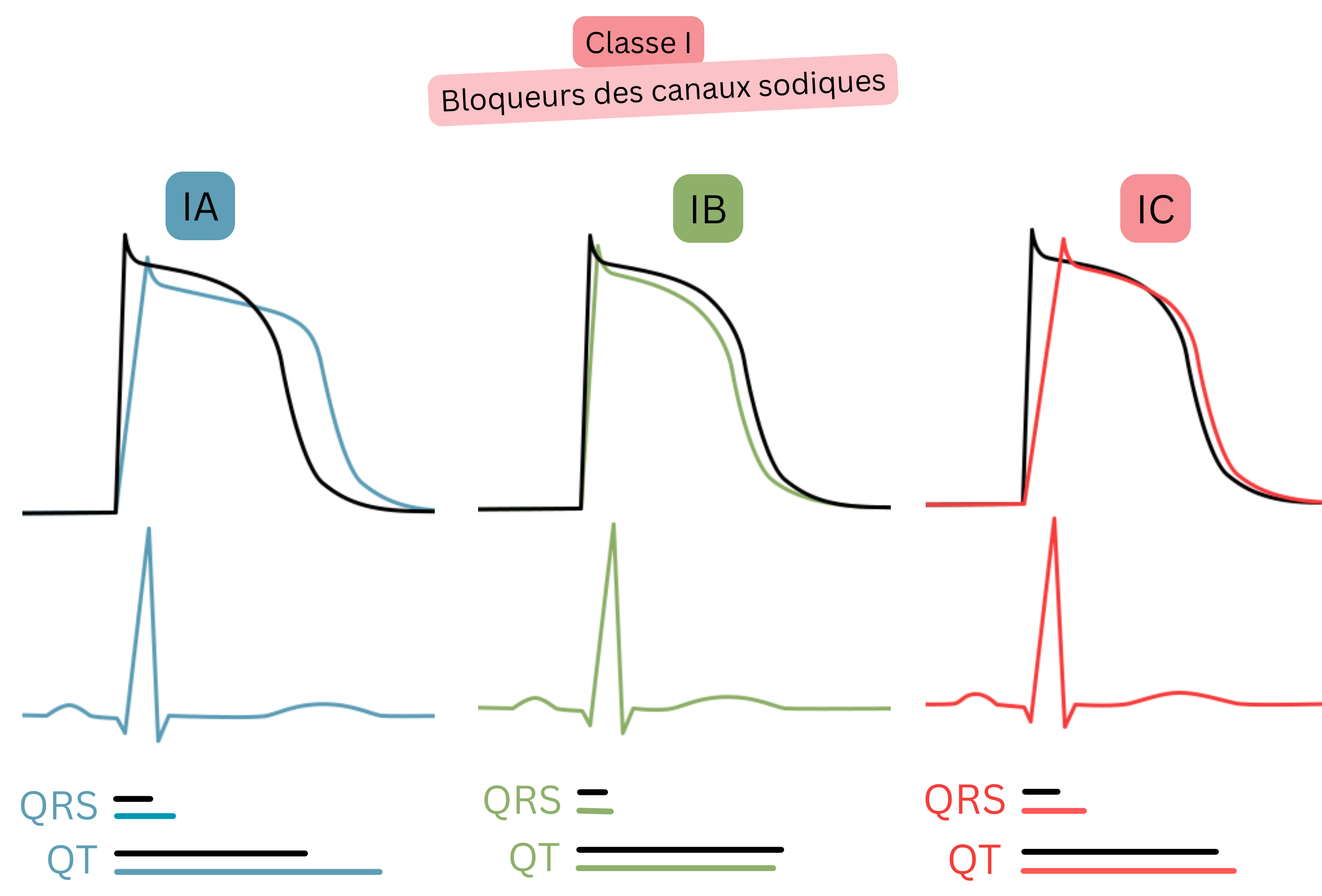
Classe I (bloqueurs des canaux Na⁺)
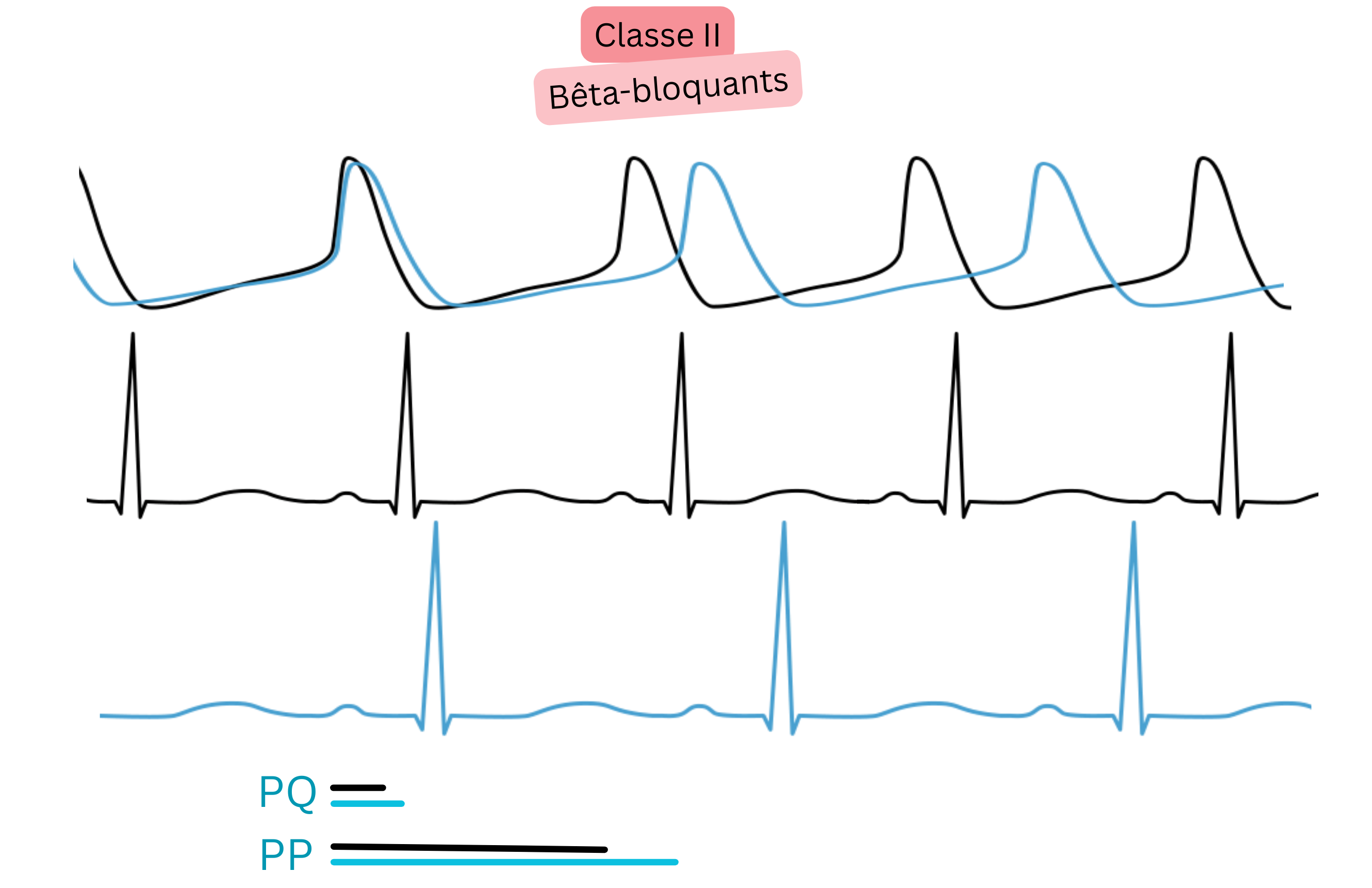
Classe II (bêtabloquants)
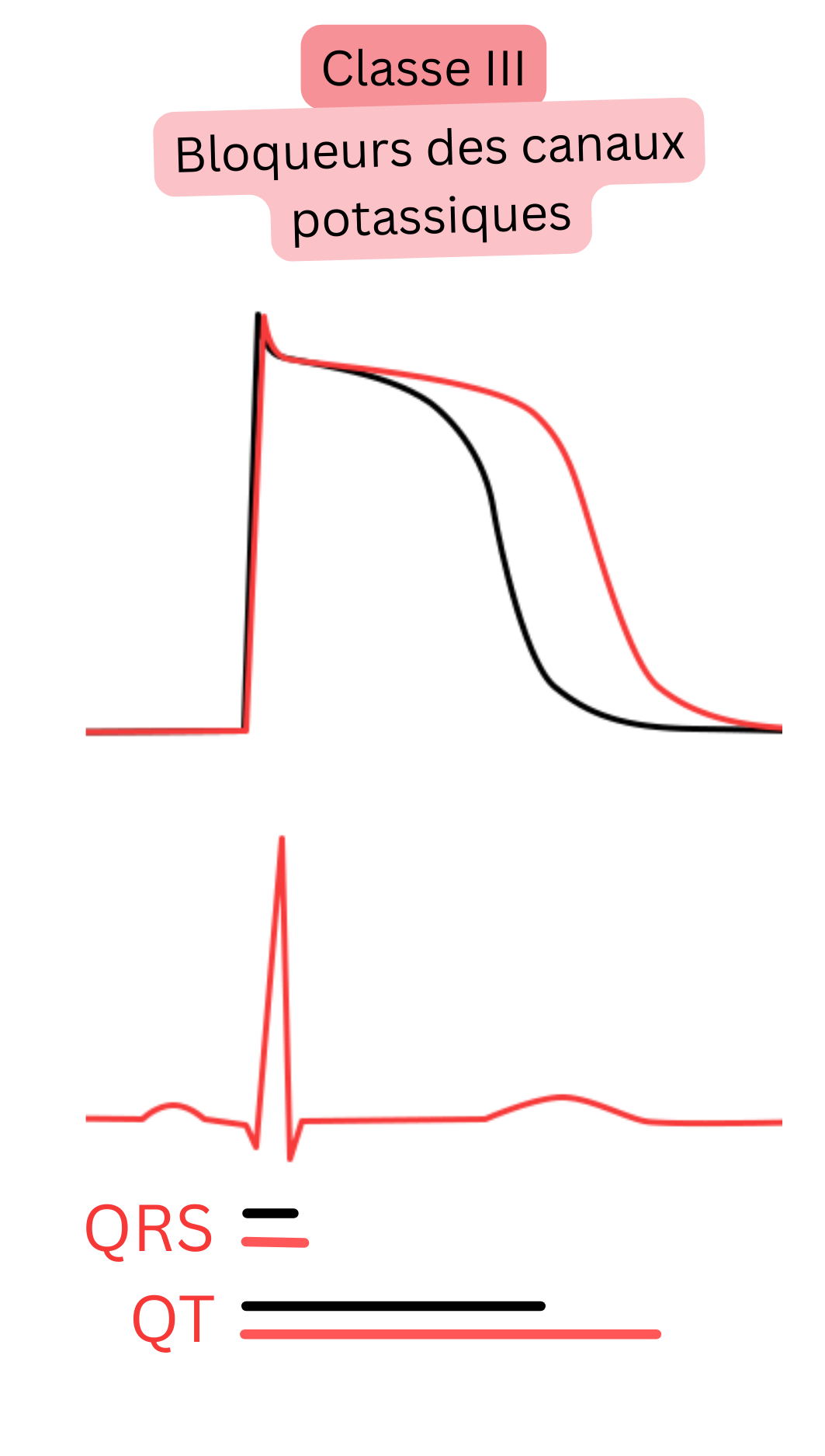
Classe III (bloqueurs des canaux K⁺)
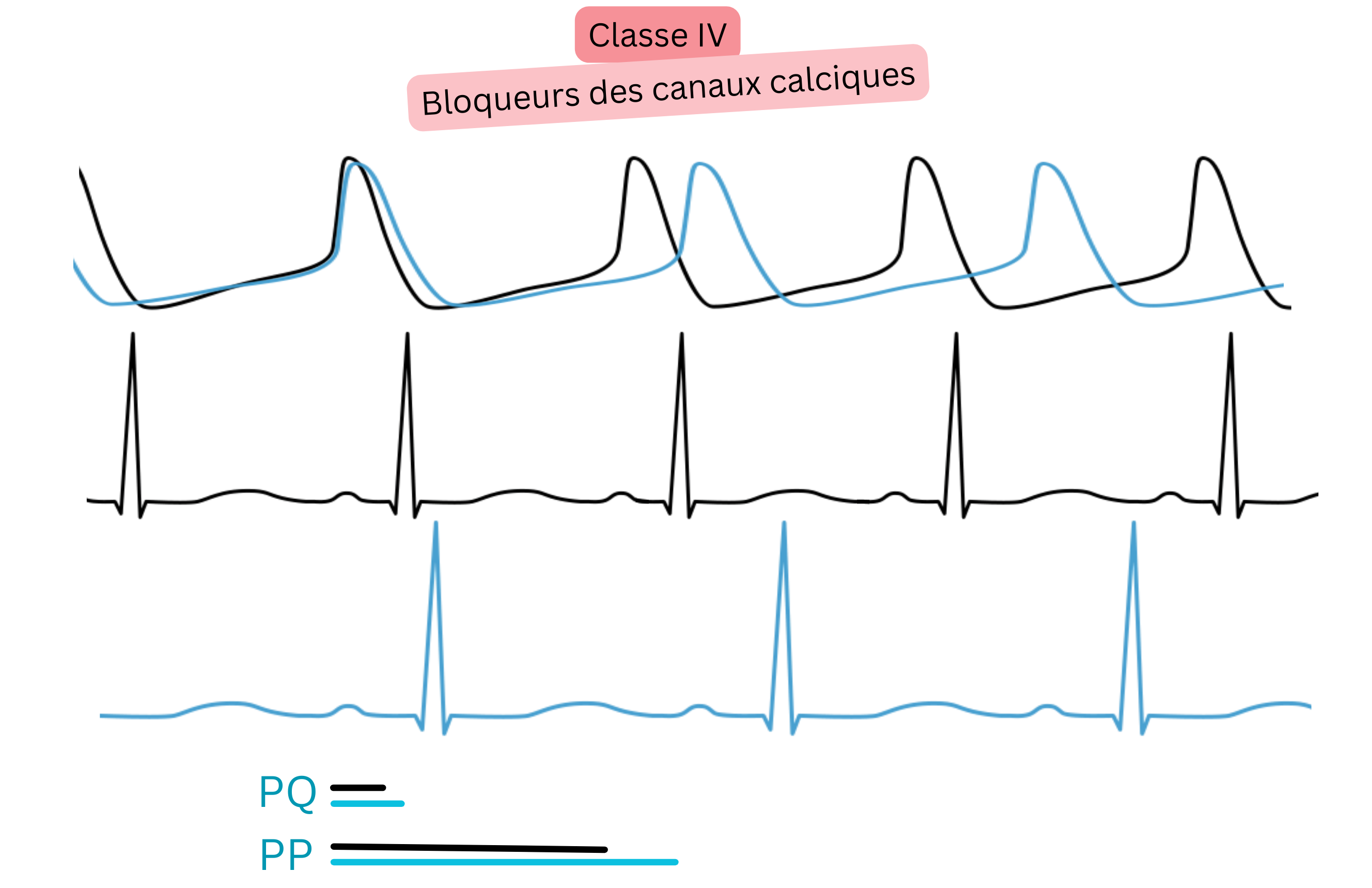
Classe IV (bloqueurs des canaux Ca²⁺)
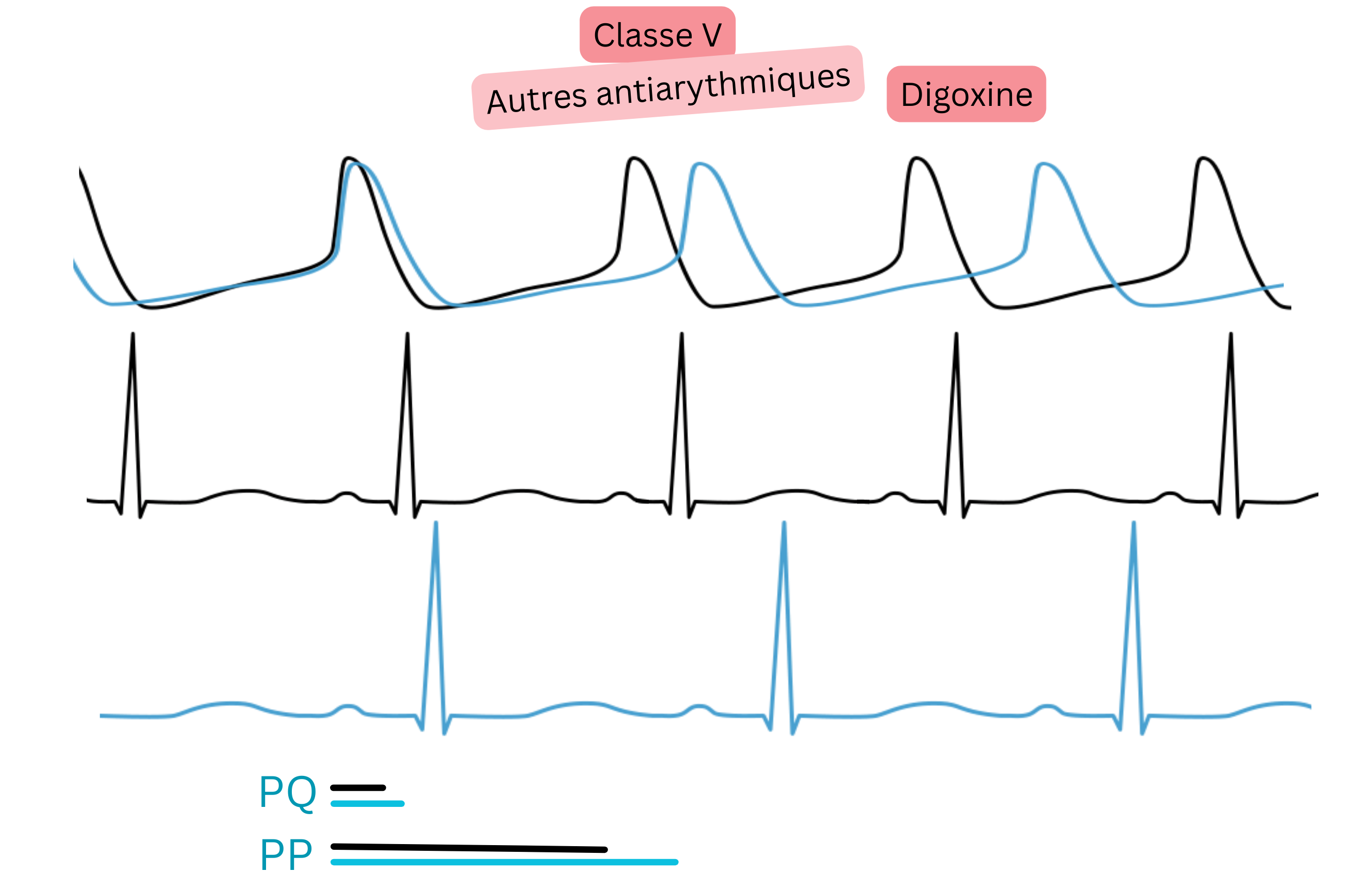
Digoxine
| Traitement antiarythmique – Principales contre-indications | Classe |
|---|---|
Le traitement antiarythmique n’est pas recommandé chez les patients :
|
III |
Ces recommandations sont non officielles et ne représentent pas des recommandations formelles émises par une société professionnelle de cardiologie. Elles sont destinées uniquement à des fins éducatives et informatives.
