Vaughan Williams分類に従い、抗不整脈薬は4つの主要クラス(I–IV)に分類される。
抗不整脈薬は、心臓内のいずれの受容体に作用するかにより分類される。
- 活動電位に関与するイオンチャネル受容体
- 自律神経系の受容体
ジゴキシンは抗不整脈薬であるが、心臓内の受容体に直接作用しない。
- ジゴキシンは迷走神経緊張を増強し、主として房室結節における活動電位を抑制する。
- さらに心室心筋収縮能を低下させる。
| Vaughan Williams分類―心房細動における抗不整脈薬 |
| クラス |
作用機序 |
ECGへの影響 |
抗不整脈薬 |
心房細動での主な用途 |
備考 |
| I A |
Na⁺遮断 + 軽度K⁺遮断 |
↑ QT,
± ↑ QRS |
プロカインアミド |
カルディオバージョン(急性期・静脈内) |
QT延長に伴うTdPリスク |
| ジソピラミド |
リズムコントロール(まれ) |
抗コリン性有害事象(尿閉、緑内障) |
| I C |
強力なNa⁺遮断 |
↑ QRS |
フレカイニド |
カルディオバージョン、リズムコントロール |
構造的心疾患を伴わない場合に限る(CAST試験) |
| プロパフェノン |
カルディオバージョン、リズムコントロール |
構造的心疾患を伴わない場合に限る(CAST試験) |
| II |
β受容体遮断 |
↑ PR,
↓ 心拍数 |
β遮断薬 |
レートコントロール |
心房細動+高血圧/虚血性心疾患で第一選択 |
| III |
K⁺チャネル遮断(Na⁺、Ca²⁺、β遮断作用を併せ持つ薬剤もある) |
↑ QT,
± ↑ QRS/PR |
アミオダロン |
カルディオバージョン、リズムコントロール |
最も有効だが、長期使用で有害事象が多い |
| ソタロール |
リズムコントロール |
QTcモニタリングを要し、TdPリスク |
| ドロネダロン |
リズムコントロール(有効性は低い) |
「弱いアミオダロン」 |
| イブチリド |
カルディオバージョン(静脈内) |
副伝導路合併心房細動および心房粗動の急性期カルディオバージョン、TdPリスク |
| IV |
Ca²⁺チャネル遮断(非DHP) |
↑ PR,
↓ 心拍数 |
ベラパミル |
レートコントロール |
EF < 40 %では禁忌 |
| ジルチアゼム |
レートコントロール |
高血圧合併心房細動で優先される |
| V |
多様な機序 |
多様な影響 |
ジゴキシン |
レートコントロール |
安静時に有効、労作時は効果が低い。EF < 40 %で優先される |
| ベルナカラント |
カルディオバージョン(静脈内) |
心房選択性で有害事象が少ない |
TdP-トルサード・ド・ポワント、AFl-心房粗動、IHD-虚血性心疾患
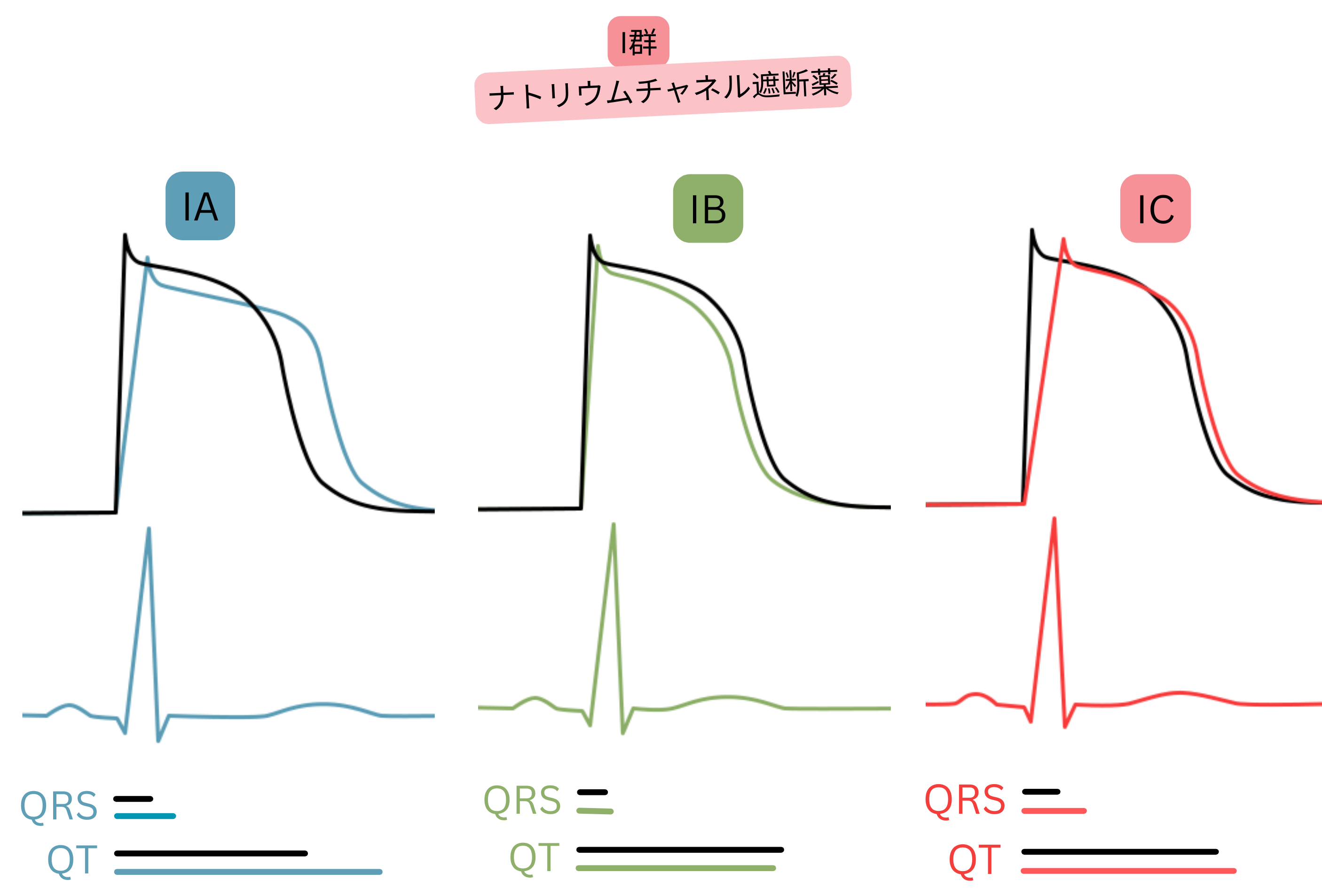
クラスI(Na⁺チャネル遮断薬)
- 主として心室心筋における非結節性活動電位(AP)のNa⁺チャネルを遮断する。
- 第0相で活性化されたNa⁺チャネル、または
- 第1~3相(第1相、第2相、第3相)で不活化されたNa⁺チャネル
- Na⁺チャネル遮断の強さおよび遮断するNa⁺チャネルの違いにより、3群に分類される。
- 第0相におけるNa⁺チャネル遮断の強さ:IC > IA > IB
- ECGではQRS幅の拡大およびPR延長として認められる。
- QRSおよびPRが広いほど、心室および心房内での活動電位伝導速度は低下し、
- クラスICはQRSを拡大し伝導を最も強く遅延させる:IC
- 第1~3相におけるNa⁺チャネル遮断の強さ:IA > IC > IB
- ECGではQT延長として認められる。
- QTが長いほど、有効不応期(ERP)は延長する。
- 心房筋の不応期が延長し、興奮の急速な再伝播およびリエントリーを抑制する。
- 使用依存性(レート>90/分で作用増強)を示す。
- レート>90/分では拡張期(第4相)が短縮し、クラスI抗不整脈薬がNa⁺チャネルにより長く結合するためである。
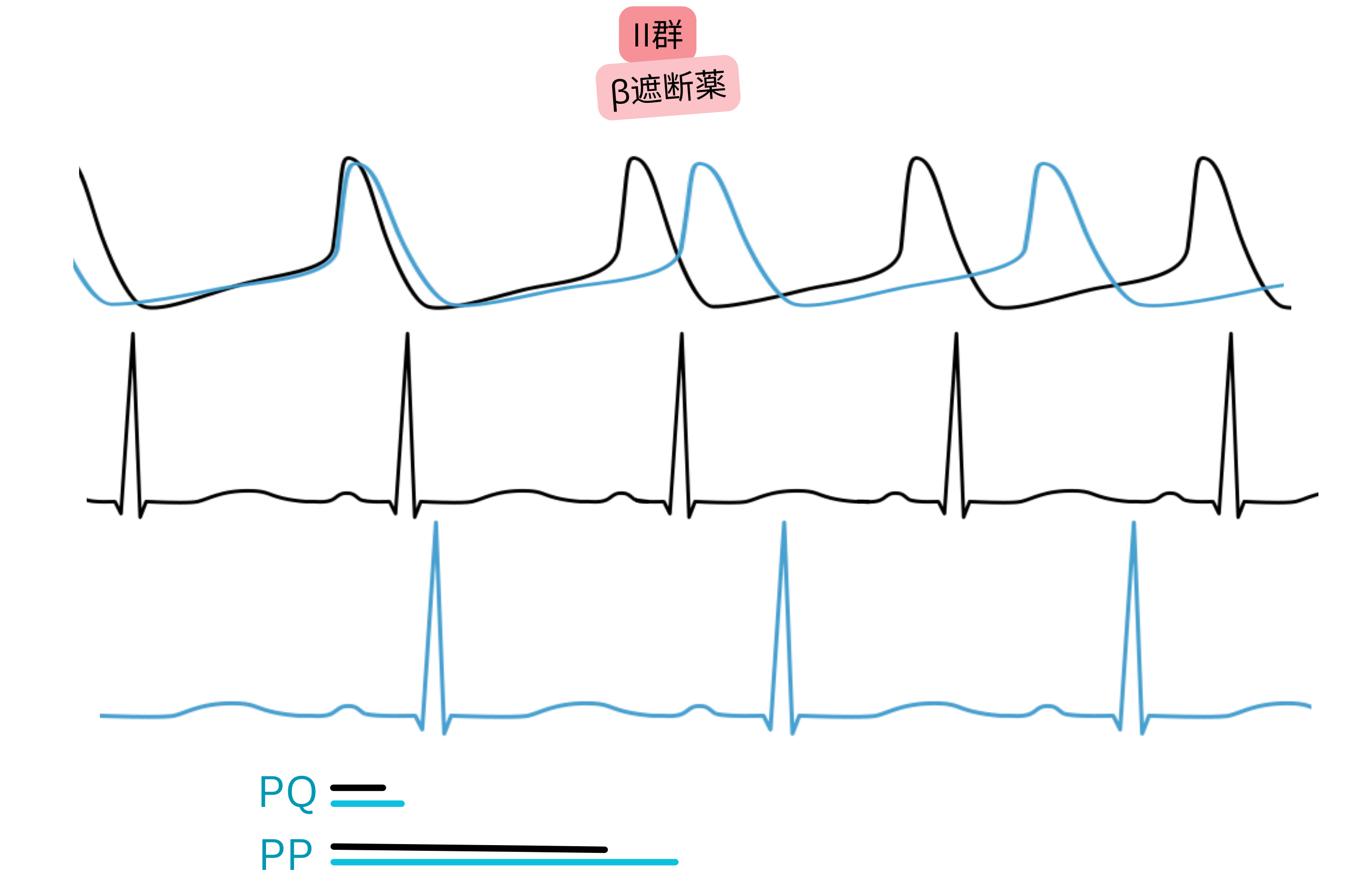
クラスII(β遮断薬)
- 洞結節および房室結節における結節性活動電位(AP)のβ受容体を遮断する。
- βアドレナリン受容体に結合し、カテコラミン作用を遮断する。
- 遮断するβ受容体の種類により、β遮断薬は以下に分類される。
- 非選択的β遮断薬―β1およびβ2を遮断
- 選択的β遮断薬―主としてβ1(β2は少ない)を遮断
- β1受容体は主として洞結節、次いで房室結節に存在する。
- 洞調律では主として洞結節のβ1受容体に作用し、活動電位の第4相を延長する。
- 交感神経緊張が亢進している場合に効果が大きい。
- 房室結節伝導を遅延させ、房室結節の有効不応期(ERP)を延長する。心房細動での作用は以下である。
- 房室結節を抑制することにより、心房細動時の心室レートを低下させる(陰性変伝導作用)。
- 頻拍性心房細動における最大心室レートの閾値を低下させる。
- 心室収縮能を低下させる(陰性変力作用)。
- β2受容体を介して気管支攣縮を来し得ることが主な有害事象である。
- このため、心房細動ではβ1選択的β遮断薬を用いる。
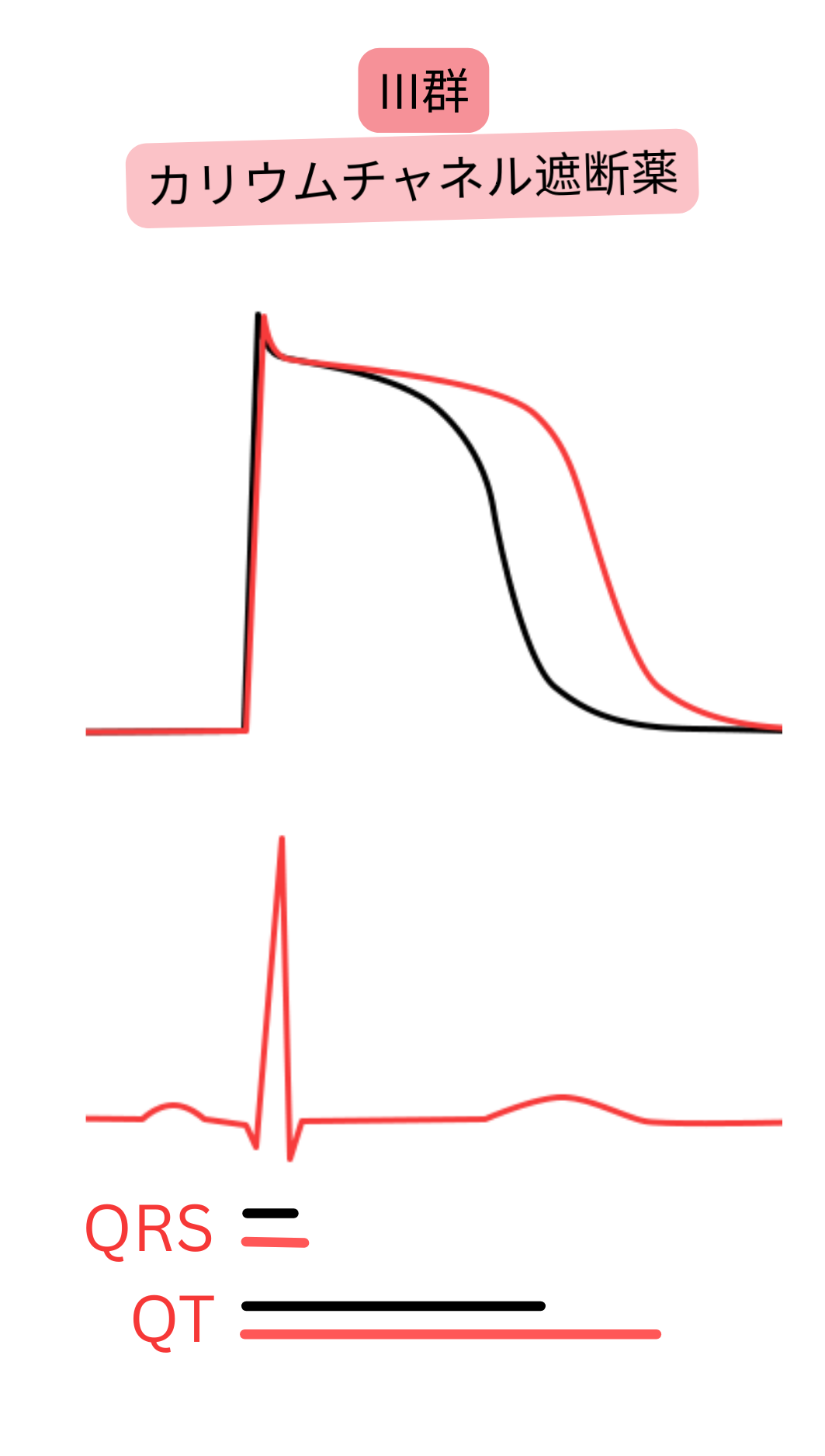
クラスIII(K⁺チャネル遮断薬)
- 主として心室心筋における非結節性活動電位(AP)のK⁺チャネルを遮断する。
- 主として活動電位第3相の再分極期にK⁺チャネルを遮断する。
- 有効不応期(ERP)を延長し、ECGではQT延長として認められる。
- 心房筋の不応期が延長し、興奮の急速な再伝播およびリエントリーを抑制する。
- 心房細動の最大レート閾値を低下させる。
- アミオダロン
- 「混合作用機序」を有する抗不整脈薬である。
- 主としてK⁺チャネルを遮断し、さらに他の活動電位チャネル(K⁺、Na⁺、Ca²⁺)およびβ受容体も一部遮断する。
- 主作用がK⁺チャネル遮断であるため、クラスIIIに分類される。
- 全ての活動電位チャネルおよびβ受容体を遮断するため、極めて有効な抗不整脈薬の一つである。
- ただし有害事象が最も多く、中止を要することがある。
- 12か月を超える使用は避けるべきである。
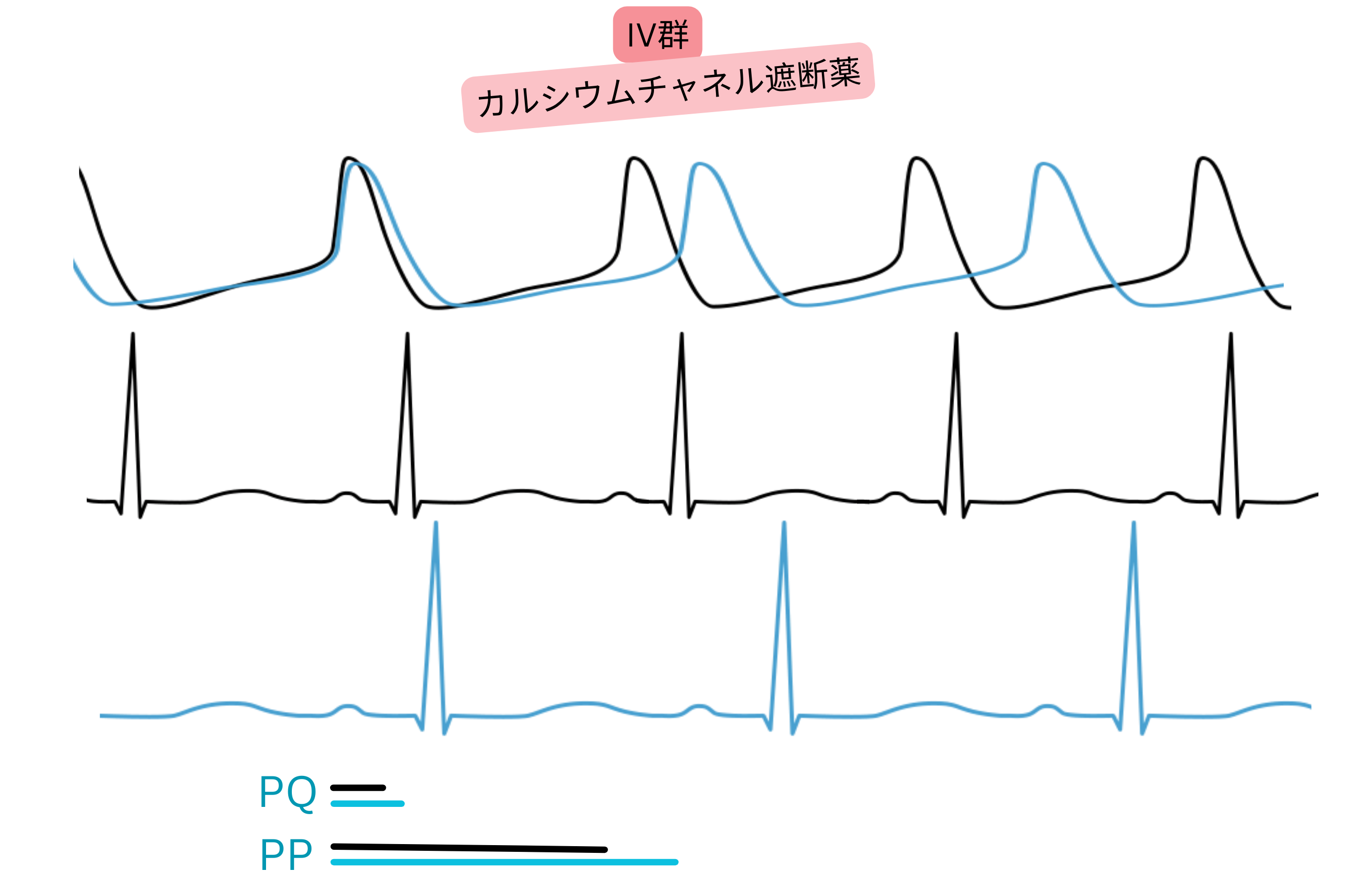
クラスIV(Ca²⁺チャネル遮断薬)
- 房室結節および洞結節における結節性活動電位(AP)のCa²⁺チャネルを高選択的に遮断する。
- 主として房室結節、次いで洞結節に作用する。
- 房室結節伝導および房室結節の有効不応期(ERP)を延長する。
- 心房細動時の心室レートを低下させる。
- 頻拍性心房細動における最大心室レートの閾値を低下させる。
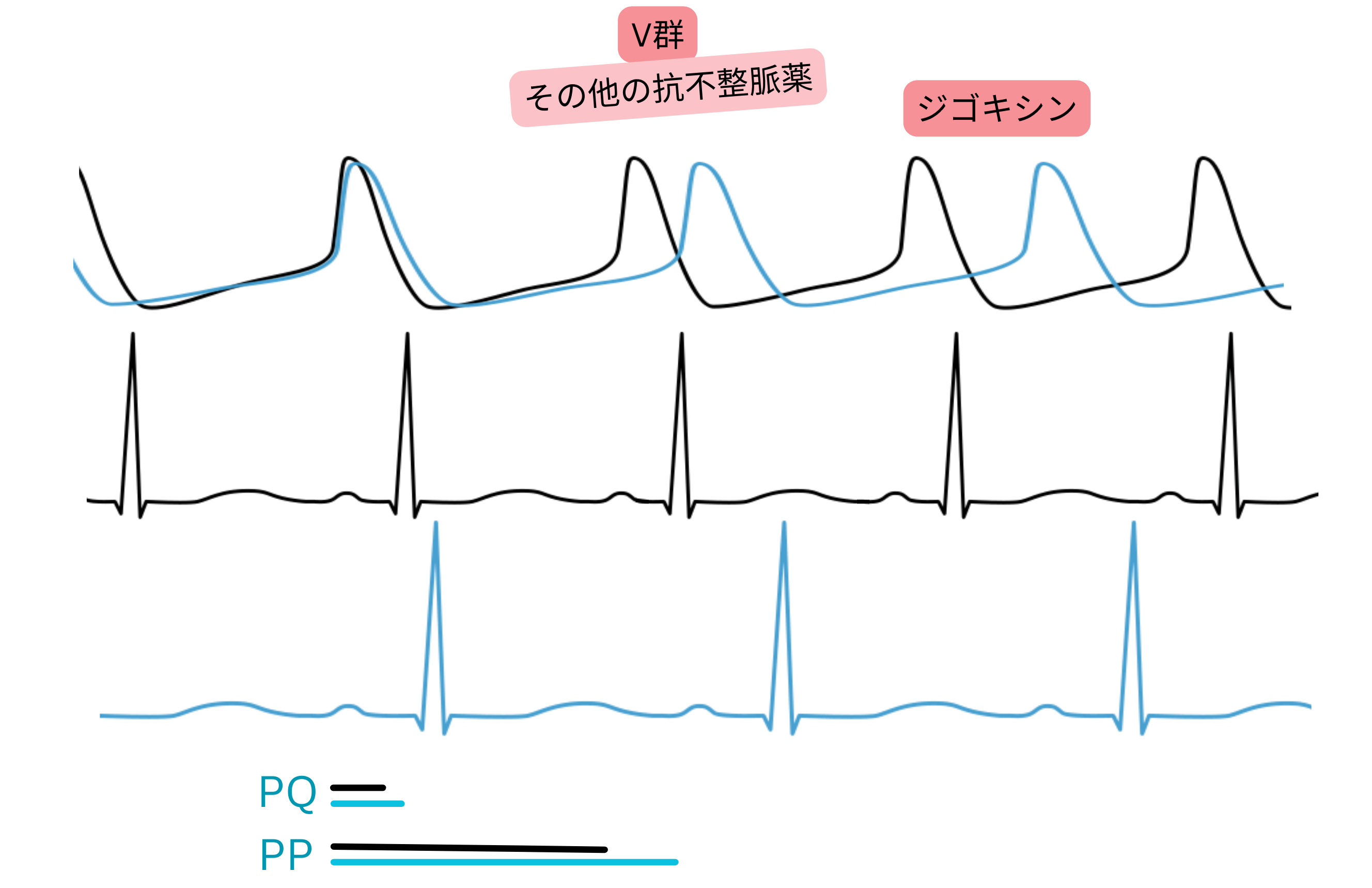
ジゴキシン
- 迷走神経を刺激し、房室結節および洞結節における結節性活動電位(AP)を抑制する。
- ジゴキシンは以下に作用する。
- ジゴキシンはVaughan Williams分類の主要4クラス(I–IV)には形式上含まれない。
- ただし実臨床では「その他の抗不整脈薬」または「クラスV抗不整脈薬」(公式分類ではない)と呼称されることがある。
- 心室収縮能を増強する(陽性変力作用)。
- Na⁺/K⁺ポンプを阻害し、細胞内Ca²⁺を増加させ、
- 陽性変力作用および左室駆出率の上昇を来す。
| 抗不整脈治療―主な禁忌 |
クラス |
抗不整脈治療は以下の患者では推奨されない。
- 洞不全症候群(ペースメーカー未植込み)。投与しない:
- β遮断薬
- ソタロール
- アミオダロン、ドロネダロン
- フレカイニド、プロパフェノン
- II度またはIII度房室ブロック(ペースメーカー未植込み)。投与しない:
- β遮断薬
- ソタロール
- アミオダロン、ドロネダロン
- フレカイニド、プロパフェノン
- ベラパミル、ジルチアゼム
- QTc間隔 >500 ms。投与しない:
- アミオダロン、ドロネダロン
- ソタロール
- イブチリド
- プロカインアミド、ジソピラミド
- フレカイニド、プロパフェノン
|
III |







