

Klasyfikacja:
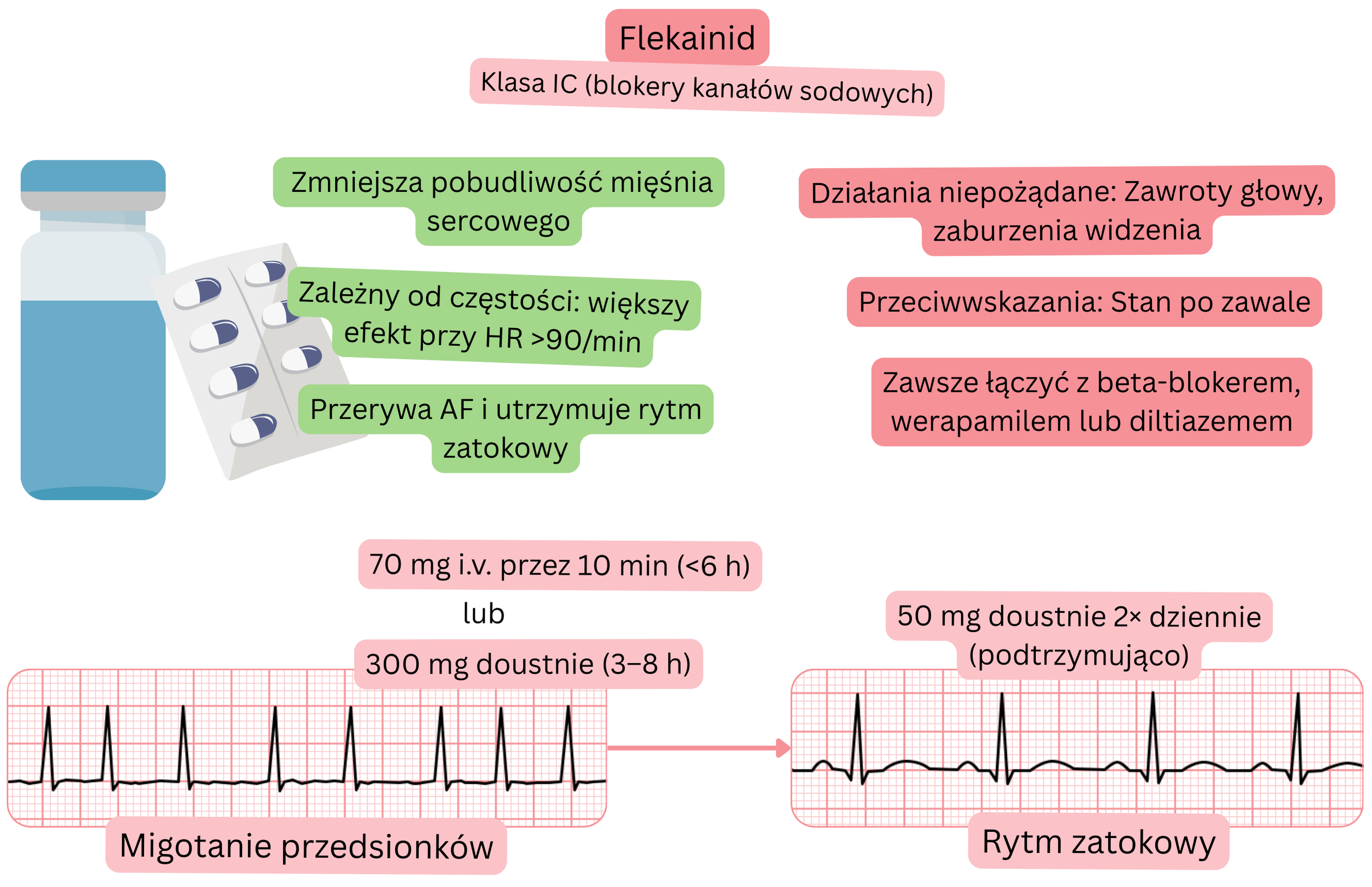
Mechanizm działania:
Wpływ na MP:
| Flekainid a migotanie przedsionków (MP) |
|---|
| Nazwy handlowe |
| Amarhyton, Flekainid, Tambocor, Apocard, Almarytm, Flécaïne, Flecaine, Flecadura, Juneflecad |
| Wskazania |
|
| Dawkowanie |
|
| Początek działania |
|
| Efekt |
Czas do konwersji do rytmu zatokowego oraz odsetek skuteczności
|
| Czas działania |
|
| Przeciwwskazania |
|
Monitorowanie pacjenta po rozpoczęciu terapii flekainidem:
| Monitorowanie pacjenta po rozpoczęciu terapii flekainidem | ||
|---|---|---|
| Czas od rozpoczęcia | Co monitorować | Powód przerwania leczenia |
| 1 tydzień |
EKG (QRS, odstęp PR) Ciśnienie tętnicze |
QRS > 120 ms lub wydłużenie > 25 % Bradykardia < 50/min Hipotensja < 90/60 mmHg Obraz typu Brugada w EKG |
| 1 miesiąc | EKG (QRS, odstęp PR) |
QRS > 120 ms lub wydłużenie > 25 % Obraz typu Brugada w EKG |
| 6–12 miesięcy |
EKG (QRS, odstęp PR) Badania laboratoryjne Echokardiografia EKG Holtera w razie potrzeby |
Frakcja wyrzutowa < 40 % QRS > 120 ms lub wydłużenie > 25 % Obraz typu Brugada w EKG Ciężkie odchylenia w badaniach laboratoryjnych |
Działania niepożądane:
Propafenon i flekainid należą do leków przeciwarytmicznych klasy IC, ale są odrębnymi cząsteczkami.
| Propafenon vs. flekainid a migotanie przedsionków (MP) | ||
|---|---|---|
| Właściwość | Propafenon | Flekainid |
| Mechanizm działania | Blokada kanału Na+ + łagodny efekt beta-adrenolityczny | Blokada kanału Na+, bez efektu beta-adrenolitycznego |
| Wpływ na węzeł AV | Łagodne zwolnienie przewodzenia (poprzez blokadę beta) | Praktycznie brak bezpośredniego wpływu |
| Zastosowanie w MP | Ostra kardiowersja, utrzymanie rytmu zatokowego, częściowa kontrola częstości rytmu | Ostra kardiowersja, utrzymanie rytmu zatokowego (zalecane skojarzenie z BB/niedihydropirydynowym CCB) |
| Skuteczność po 1 roku | ~40–60 % utrzymania rytmu zatokowego | ~50–65 % utrzymania rytmu zatokowego |
| Wpływ na częstość rytmu serca | Zmniejsza (z powodu blokady beta) | Brak istotnego wpływu |
| Zależność od częstości | Mniej nasilona; częściowo osłabiona przez efekt beta-adrenolityczny | Wyraźna; znaczne wydłużenie QRS przy wyższych częstościach rytmu serca |
| Działania niepożądane | Nudności, metaliczny posmak, bradykardia, hipotensja | Zawroty głowy, zaburzenia widzenia |
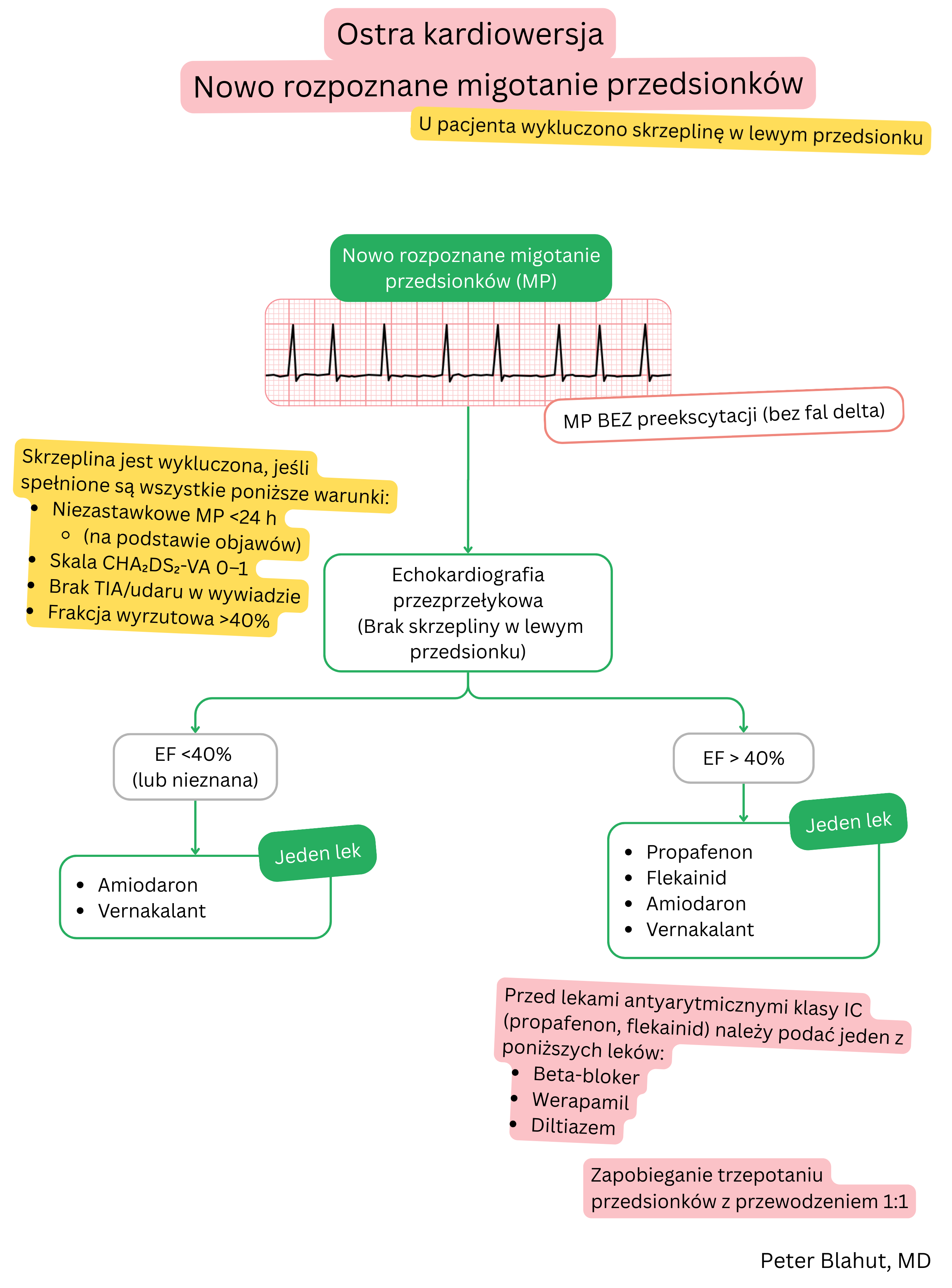
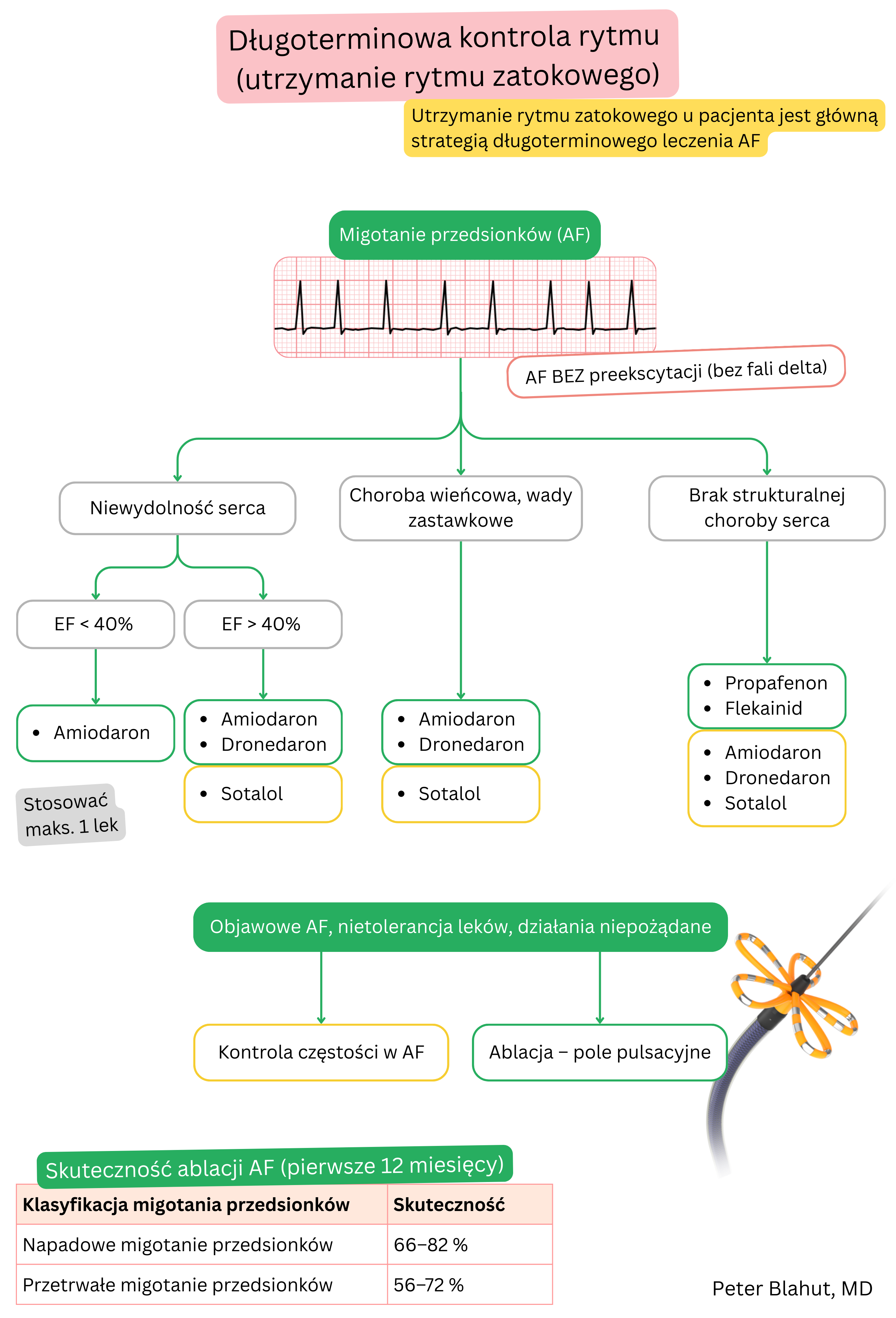
Niniejsze wytyczne są nieoficjalne i nie stanowią oficjalnych wytycznych wydanych przez żadne profesjonalne towarzystwo kardiologiczne. Służą wyłącznie celom edukacyjnym i informacyjnym.
