

Klassifikation:
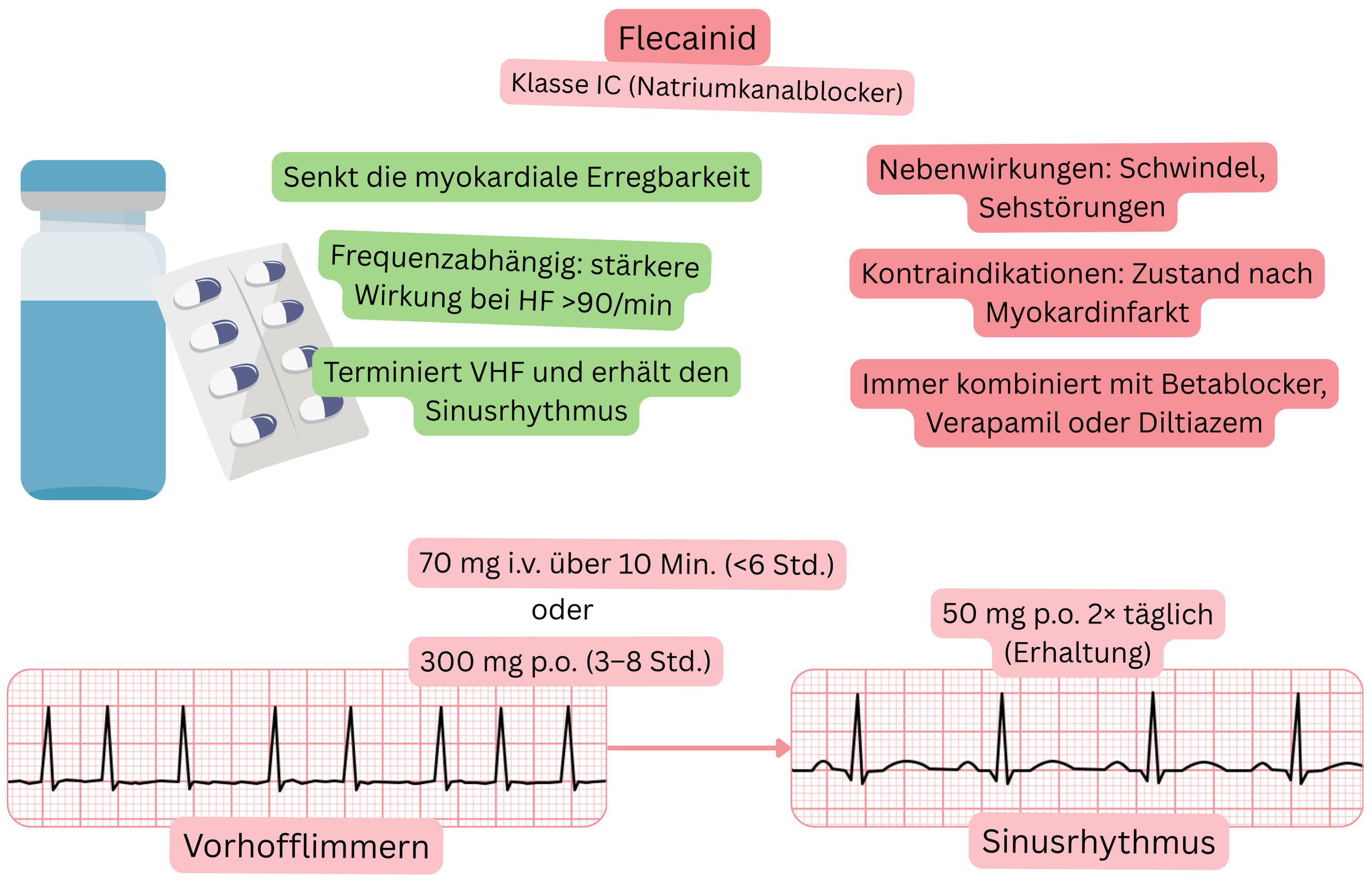
Wirkmechanismus:
Effekt bei VHF:
| Flecainid und Vorhofflimmern (VHF) |
|---|
| Handelsnamen |
| Amarhyton, Flekainid, Tambocor, Apocard, Almarytm, Flécaïne, Flecaine, Flecadura, Juneflecad |
| Indikationen |
|
| Dosierung |
|
| Wirkbeginn |
|
| Wirkung |
Zeit bis zur Konversion in den Sinusrhythmus und Erfolgsrate
|
| Wirkdauer |
|
| Kontraindikationen |
|
Patientenüberwachung nach Beginn von Flecainid:
| Patientenüberwachung nach Beginn von Flecainid | ||
|---|---|---|
| Zeit seit Beginn | Zu kontrollieren | Grund für Therapieabbruch |
| 1 Woche |
EKG (QRS, PR-Intervall) Blutdruck |
QRS > 120 ms oder Verlängerung > 25 % Bradykardie < 50/min Hypotonie < 90/60 mmHg Brugada-Muster im EKG |
| 1 Monat | EKG (QRS, PR-Intervall) |
QRS > 120 ms oder Verlängerung > 25 % Brugada-Muster im EKG |
| 6–12 Monate |
EKG (QRS, PR-Intervall) Laboruntersuchungen Echokardiographie Holter-EKG nach Bedarf |
Ejektionsfraktion < 40 % QRS > 120 ms oder Verlängerung > 25 % Brugada-Muster im EKG Schwere Laborauffälligkeiten |
Nebenwirkungen:
Propafenon und Flecainid gehören beide zu den Antiarrhythmika der Klasse IC, sind jedoch unterschiedliche Moleküle.
| Propafenon vs. Flecainid und Vorhofflimmern (VHF) | ||
|---|---|---|
| Eigenschaft | Propafenon | Flecainid |
| Wirkmechanismus | Na+-Kanalblockade + milder betablockierender Effekt | Na+-Kanalblockade, ohne betablockierenden Effekt |
| Wirkung am AV-Knoten | Leichte Verlangsamung der Überleitung (über Betablockade) | Praktisch kein direkter Effekt |
| Anwendung bei VHF | Akute Kardioversion, Aufrechterhaltung des Sinusrhythmus, partielle Frequenzkontrolle | Akute Kardioversion, Aufrechterhaltung des Sinusrhythmus (Kombination mit BB/Nicht-DHP CCB wird empfohlen) |
| Wirksamkeit nach 1 Jahr | ~40–60 % Aufrechterhaltung des Sinusrhythmus | ~50–65 % Aufrechterhaltung des Sinusrhythmus |
| Wirkung auf die Herzfrequenz | Reduziert (durch Betablockade) | Kein signifikanter Effekt |
| Use-dependence | Weniger ausgeprägt; teilweise abgeschwächt durch betablockierenden Effekt | Ausgeprägt; deutliche QRS-Verlängerung bei höheren Herzfrequenzen |
| Nebenwirkungen | Übelkeit, metallischer Geschmack, Bradykardie, Hypotonie | Schwindel, Sehstörungen |
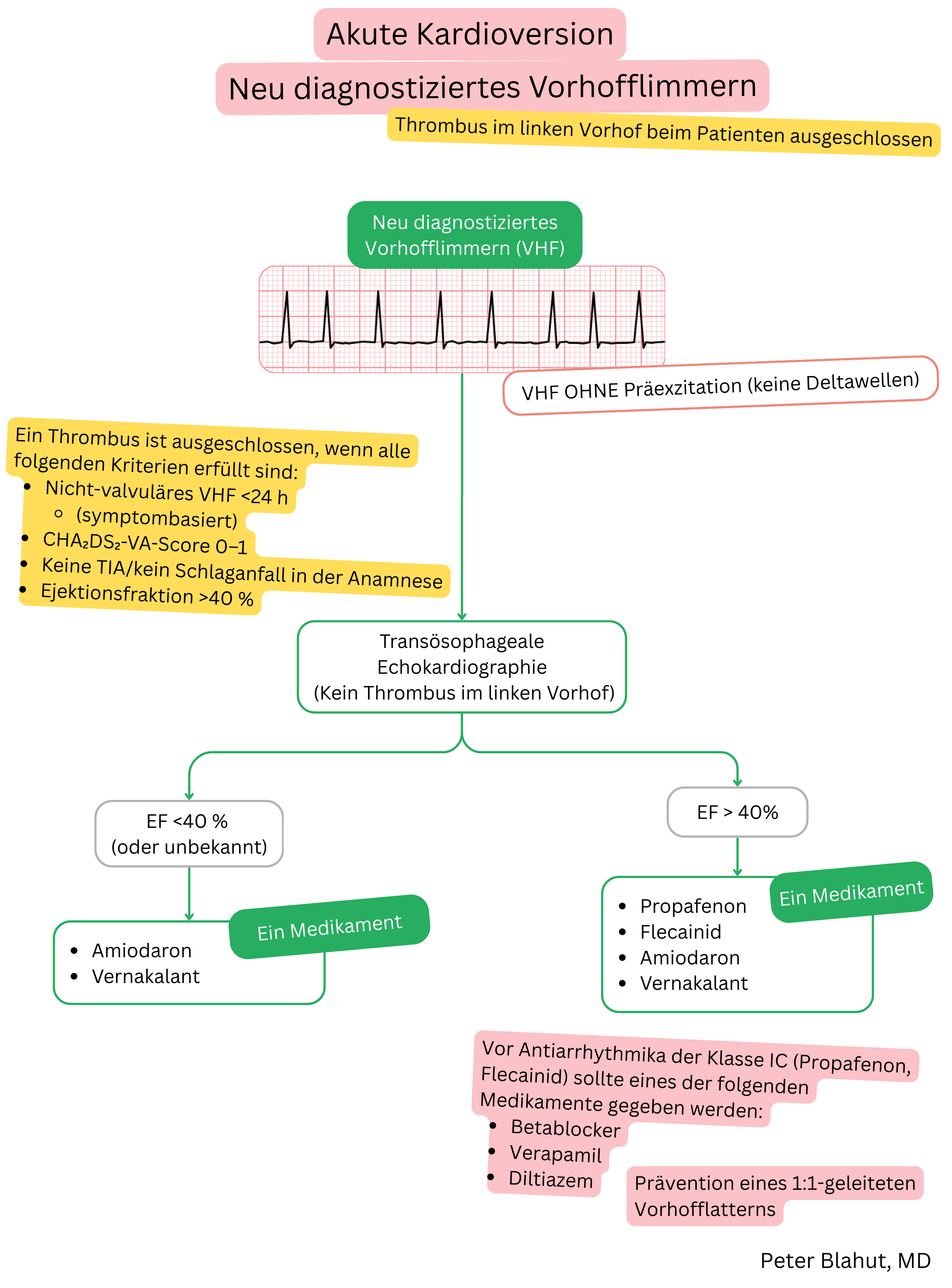
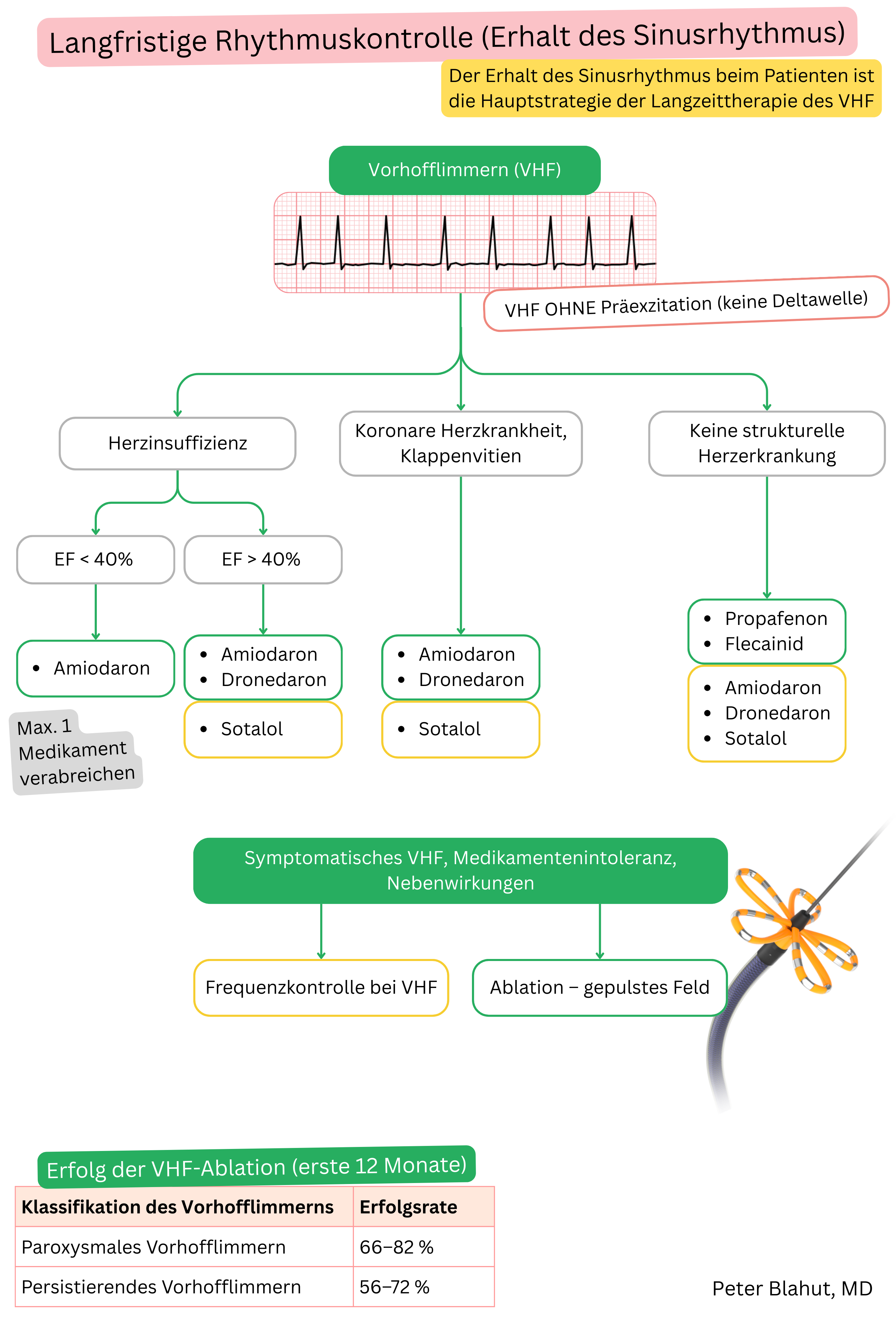
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
