

ワルファリンはビタミンK拮抗薬の中で最も広く使用されている薬剤である。
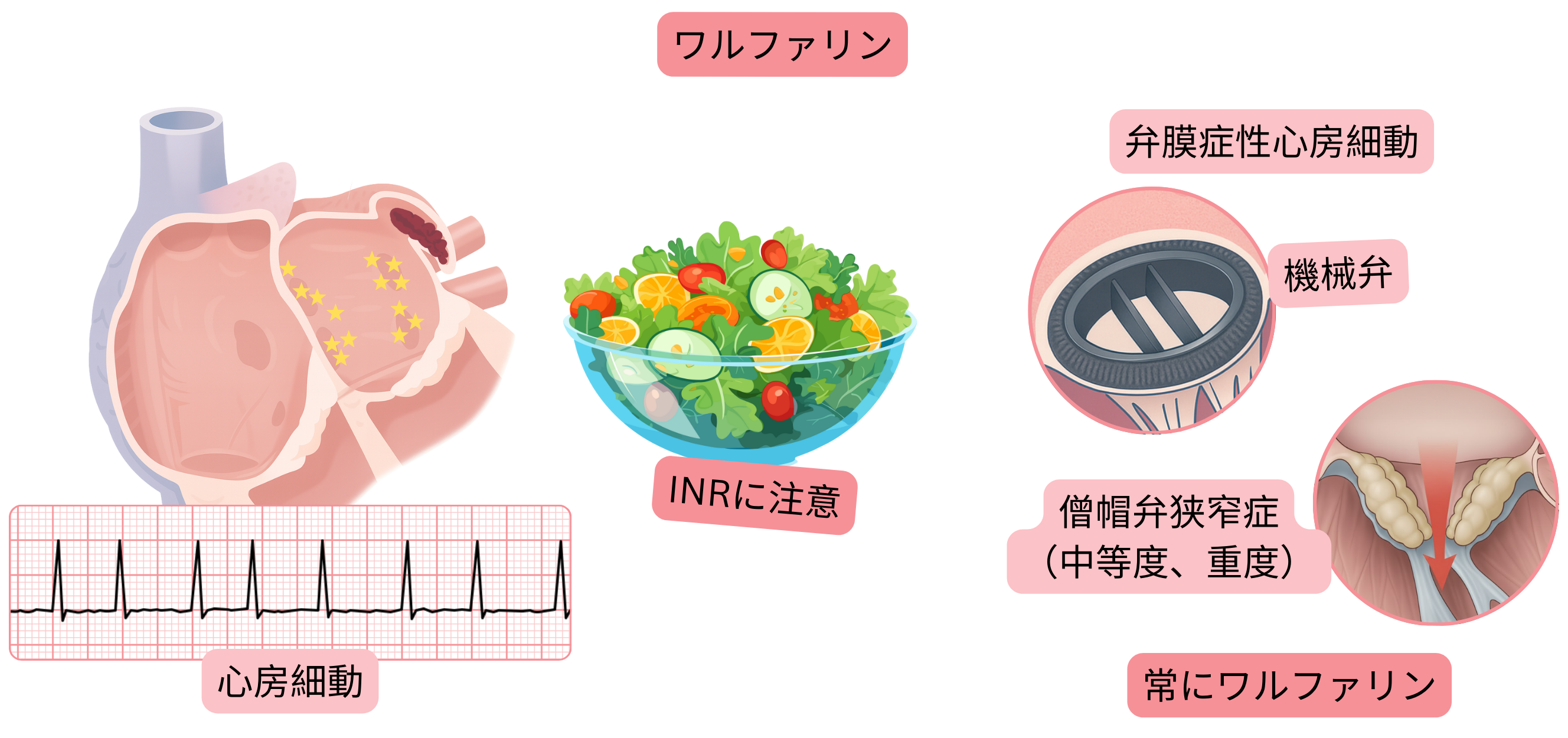
心房細動かつ CHA2DS2-VA > 2 の患者において、ワルファリンは以下を示す。
ワルファリンの主な欠点は以下である。
| ワルファリンと心房細動 | クラス |
|---|---|
|
ワルファリンの主な欠点は以下である。
|
I |
これらの欠点のため、抗凝固療法としてはNOACが優先される。
弁膜症性心房細動においては、CHA2DS2-VAスコアにかかわらず、抗凝固療法としてNOACではなくワルファリンが適応となる。
弁膜症性心房細動においてワルファリンがより有効とされる主な理由は以下である。
ワルファリンの効果(INR値)に影響を与える主な因子は以下である。
INR変動の最大のリスクは、食事内容および併用薬の変更時に生じる。
ワルファリン導入後は、低分子量ヘパリン(LMWH)を併用する。例として、ナドロパリン 0.1 ml/kg 1日2回皮下投与とする。
ワルファリンは通常、以下のレジメンで開始する。
ワルファリン治療開始後1か月超で、食事内容に変化がない場合、
| ワルファリン用量調整(治療開始後 >1か月)-方針 | |
|---|---|
| INR | ワルファリン用量調整 |
| < 1.5 | 総週投与量を15%増量 |
| 1.5 – 1.9 | 総週投与量を10%増量 |
| 2.0 – 2.9 | 用量変更なし |
| 3.0 – 3.9 | 総週投与量を10%減量 |
| 4.0 – 4.9 | 次回1回分を休薬し、その後総週投与量を10%減量 |
| > 5.0 | INRが2–3となるまで3回分休薬し、その後総週投与量を15%減量 |
ワルファリンの過量投与または出血時には、ビタミンKを投与する(静脈内投与または経口投与)。
| ワルファリン過量投与-対応 | |
|---|---|
| INR | 治療方針 |
| 5 – 7.9 (出血なし) |
3回分休薬後、INR再測定 |
| > 8 (出血なし) |
ビタミンK 1 – 5 mg 経口投与 |
| > 2 (軽度出血) |
ビタミンK 1 – 3 mg 静脈内投与 |
| > 2 (生命を脅かす出血) |
ビタミンK 5 mg 静脈内投与 プロトロンビン複合体製剤投与 使用不可の場合は新鮮凍結血漿を投与 |
以下にワルファリンの主な有害事象を示す。
| ワルファリンの有害事象 | |
|---|---|
| 有害事象 | 年間リスク(%) |
| 軽度出血(鼻出血、皮下出血) | 10 – 20 % |
| 血尿 | 1 – 5 % |
| 貧血(出血に続発) | 1 – 5 % |
| 脱毛 | 1 – 5 % |
| 消化管出血 | 1 – 2 % |
| 発疹/過敏反応 | 1 – 2 % |
| 大出血 | 1 – 3 % |
| 悪心/嘔吐 | 1 – 3 % |
| 頭蓋内出血 | < 1 % |
| 肝酵素上昇 | < 1 % |
| Purple toe症候群 | < 1 % |
| 皮膚壊死(ワルファリン誘発性) | 0.01 – 0.1 % |
| 催奇形性(妊娠) | 禁忌 |
これらのガイドラインは非公式であり、いかなる専門的な心臓病学会が発行した正式なガイドラインを代表するものではありません。教育および情報提供のみを目的としています。
