

Warfarin ist das am häufigsten verwendete Medikament aus der Gruppe der Vitamin-K-Antagonisten.
Bei Patienten mit Vorhofflimmern (VHF) und CHA2DS2-VA > 2 reduziert Warfarin:
Die Hauptnachteile von Warfarin sind:
| Warfarin und Vorhofflimmern | Klasse |
|---|---|
|
Die Hauptnachteile von Warfarin umfassen:
|
I |
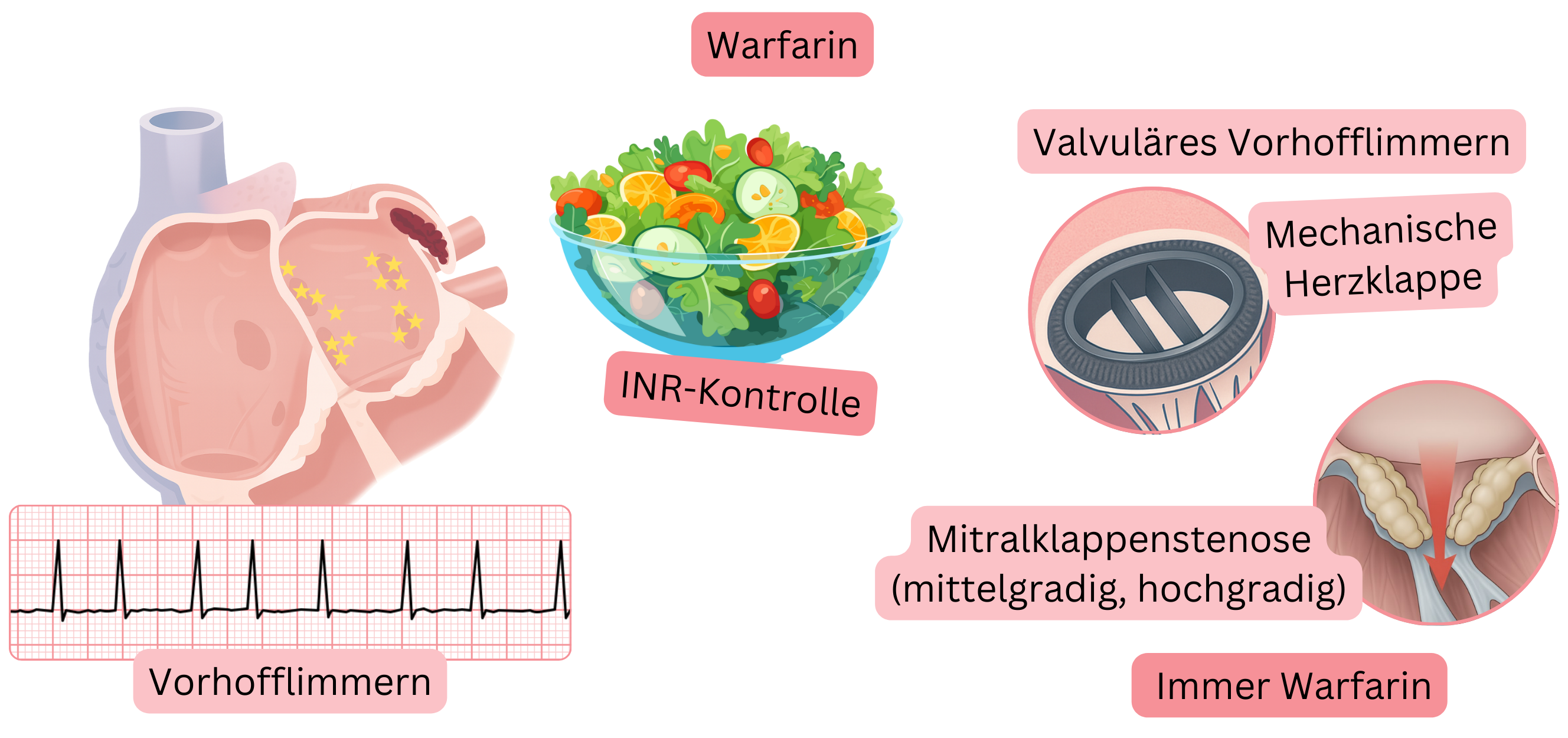
Aufgrund der Nachteile von Warfarin werden NOAK als Antikoagulationstherapie bevorzugt.
Warfarin (nicht NOAK) ist unabhängig vom CHA2DS2-VA-Score als Antikoagulationstherapie bei Patienten mit valvulärem VHF indiziert:
Der Hauptgrund, warum Warfarin bei valvulärem VHF wirksamer ist:
Die Wirkung von Warfarin (INR-Wert) wird hauptsächlich beeinflusst durch:
Das größte Risiko für INR-Schwankungen besteht bei Änderungen der Ernährung und Begleitmedikation.
Nach Beginn einer Warfarin-Therapie wird niedermolekulares Heparin (NMH) gleichzeitig verabreicht, z. B. Nadroparin 0,1 ml/kg zweimal täglich:
Warfarin wird in der Regel nach folgendem Schema begonnen:
Nach > 1 Monat Warfarin-Therapie, ohne Änderungen der Ernährung
| Warfarin-Dosisanpassung (nach >1 Monat Therapie) – Vorgehen | |
|---|---|
| INR | Dosisanpassung von Warfarin |
| < 1.5 | Erhöhung der gesamten wöchentlichen Dosis um 15 % |
| 1.5 – 1.9 | Erhöhung der gesamten wöchentlichen Dosis um 10 % |
| 2.0 – 2.9 | Keine Dosisanpassung |
| 3.0 – 3.9 | Reduktion der gesamten wöchentlichen Dosis um 10 % |
| 4.0 – 4.9 | Nächste Dosis auslassen, dann Reduktion der gesamten wöchentlichen Dosis um 10 % |
| > 5.0 | Nächste 3 Dosen auslassen, bis INR 2 – 3 erreicht ist, dann Reduktion der gesamten wöchentlichen Dosis um 15 % |
Bei signifikanter Warfarin-Überdosierung oder Blutung wird Vitamin K verabreicht (intravenös oder oral).
| Warfarin-Überdosierung – Management | |
|---|---|
| INR | Therapeutisches Vorgehen |
| 5 – 7.9 (keine Blutung) |
3 Dosen auslassen und anschließend INR-Kontrolle |
| > 8 (keine Blutung) |
Vitamin K 1 – 5 mg oral |
| > 2 (geringe Blutung) |
Vitamin K 1 – 3 mg intravenös |
| > 2 (lebensbedrohliche Blutung) |
Vitamin K 5 mg intravenös Prothrombinkomplexkonzentrat Falls nicht verfügbar, Frischplasma verabreichen |
Die folgende Tabelle listet die häufigsten Nebenwirkungen von Warfarin auf:
| Nebenwirkungen von Warfarin | |
|---|---|
| Nebenwirkung | Jährliches Risiko (%) |
| Geringe Blutungen (Epistaxis, Hämatome) | 10 – 20 % |
| Hämaturie | 1 – 5 % |
| Anämie (sekundär zu Blutung) | 1 – 5 % |
| Alopezie | 1 – 5 % |
| Gastrointestinale Blutung | 1 – 2 % |
| Exanthem / Überempfindlichkeit | 1 – 2 % |
| Schwere Blutung | 1 – 3 % |
| Übelkeit / Erbrechen | 1 – 3 % |
| Intrakranielle Blutung | < 1 % |
| Erhöhte Leberenzyme | < 1 % |
| Purple-Toe-Syndrom | < 1 % |
| Hautnekrose (Warfarin-induziert) | 0.01 – 0.1 % |
| Teratogenität (Schwangerschaft) | Kontraindikation |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
