

心房細動発作中の症状は、心房が細動して「震え」、心室レートが不規則となることにより生じ、患者は最も多く動悸(心拍を強く感じる)として自覚する。
心房細動および不規則な心室レートにより拡張期の心室充満が低下し、心拍出量低下と血圧低下を来し、呼吸困難、倦怠感、またはめまいとして自覚される。
心房細動患者では、数か月から数年の経過で頻脈誘発性心筋症を来し得る。これにより心拍出量および血圧が低下し、慢性心不全に至る。患者は持続する呼吸困難、倦怠感、またはめまいとして自覚する。これらの症状は心不全に起因するため、心房細動発作の有無にかかわらず持続する。
心房細動発作中は脳動脈血流が低下し、左房内で微小血栓(<1 mm)が形成され、小さなラクナ型脳微小梗塞(<15 mm)を生じ得る。そのため、心房細動は認知機能障害(記憶、学習、注意の障害)と関連し、認知症(高度で不可逆的な認知機能障害)へ進展し得る。左心耳により大きな血栓(>4 mm)が形成され塞栓化した場合、重篤な虚血性脳卒中を来し得る。
症状は通常、心房細動発作中に出現する。同一患者において、症候性の発作と無症候性の発作が混在することがある。症状の有無は、虚血性脳卒中、全身性塞栓症、または死亡のリスクと相関しない。
症状はQOLに大きく影響する。女性は症状の忍容性が低く、抗不整脈薬治療による有害事象をより高頻度に経験する。
心房細動患者の10–40 %は無症候性で訴えがなく、これらの患者は
約10 %の患者がサイレント心房細動を有すると推定され、心房細動治療を受けていないため最も高リスクである。経口抗凝固療法が行われず、虚血性脳卒中を発症し得る。脳卒中リスクはCHA2DS2-VAスコアで評価できる。
| 心房細動の症状 | |
|---|---|
| 症状 | 患者割合 |
| 動悸(心拍を強く感じる) | 50 – 75 % |
| 疲労 | 40 – 60 % |
| 倦怠感 | 40 – 60 % |
| 呼吸困難 | 30 – 50 % |
| 運動耐容能低下 | 30 – 40 % |
| めまい | 20 – 40 % |
| 胸部不快感 | 20 – 30 % |
| 無症候性心房細動 | 10 – 40 % |
| 不安および抑うつ | 10 – 30 % |
| 認知機能障害 | 5 – 15 % |
| 夜間頻尿(夜間排尿) | 5 – 10 % |
| 起座呼吸(仰臥位での呼吸困難) | 5 – 10 % |
| 脳卒中 | 1 – 5 % |
| 一過性脳虚血発作(TIA) | 1 – 5 % |
| 失神 | 1 – 2 % |
| 心不全における下肢浮腫および著明な疲労 | 1 – 5 % |
| 発汗 | 1 – 5 % |
| 悪心 | 1 – 5 % |
| 突然死 | < 1 % |
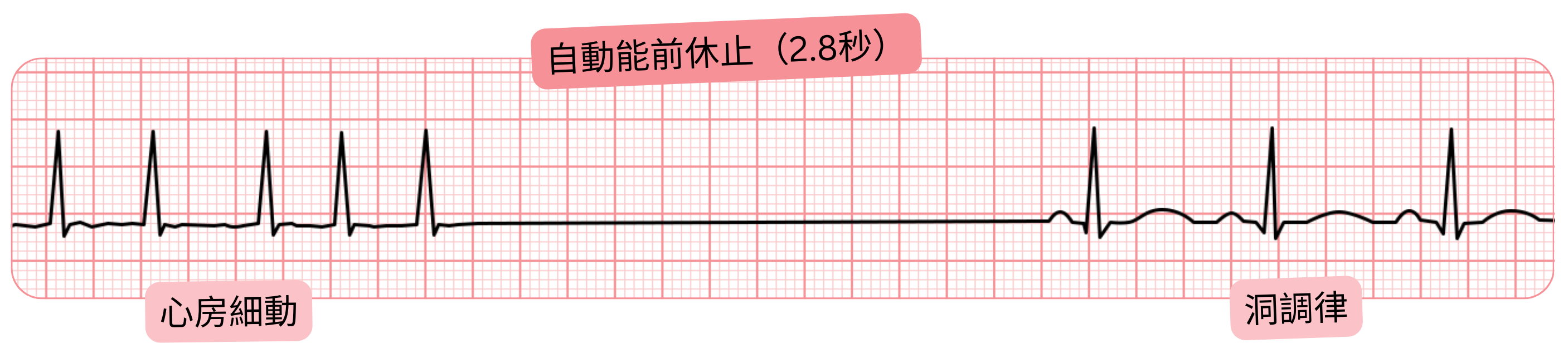
洞停止後の回復遅延によるポストオートマティック・ポーズ
| ポストオートマティック・ポーズと心房細動:臨床的解釈 | ||
|---|---|---|
| ポーズ時間 | 臨床的意義 | 心房細動患者割合 |
| ≤ 3 s | 生理的であり治療を要しない | ≈ 25 – 45 % |
| 3 – 6 s | 「グレーゾーン」:症状により評価する | ≈ 2 – 5 % |
| ≥ 6 s | 病的であり、ペースメーカ植込みまたはアブレーションを考慮する | ≈ 3 – 10 % |
病的なポストオートマティック・ポーズ(>6秒)の主な原因:
| 心房細動における生理的ポストオートマティック・ポーズと病的ポストオートマティック・ポーズ | |
|---|---|
| ポーズの特徴 | 基準 |
| 生理的 | ≤ 3 s かつ無症状 |
| 「グレーゾーン」:症状により評価する | 3 – 6 s |
| 病的 | > 3 s かつ症状あり(失神/失神前駆/めまい) |
| 病的 | ≥ 6 s(無症状でも) |
心房細動症状は複数のスコアリングシステムで分類される。例として以下がある:
心房細動患者では、症状が心房細動に起因しない可能性があるため、常に包括的評価を要する。例えば、心房細動と呼吸困難を認めても、呼吸困難の原因が心房細動ではなく貧血である場合がある。
| 心房細動の症状の分類。 | クラス |
|---|---|
心房細動患者の症状は5クラスに分類する:
|
I |
| 心房細動の症状は定期的に評価され、特に主要な治療の前後やリスク因子の重要な変化後に評価される。 | I |
| 心房細動の症状の分類。 | ||
|---|---|---|
| 心房細動症状分類 | mEHRA 相当 |
特徴 |
| 無症候性心房細動 | I | 症状を認めない |
| 乏症候性心房細動 | IIa | 日常生活を制限しない症状を認める |
| 軽度症候性心房細動 | IIb | 日常生活を軽度に制限する症状を認める |
| 中等度症候性心房細動 | III | 日常生活を制限する症状を認める |
| 重度症候性心房細動 | IV |
日常生活が遂行できない症状を認める。 本カテゴリには以下も含む:
|
これらのガイドラインは非公式であり、いかなる専門的な心臓病学会が発行した正式なガイドラインを代表するものではありません。教育および情報提供のみを目的としています。
