

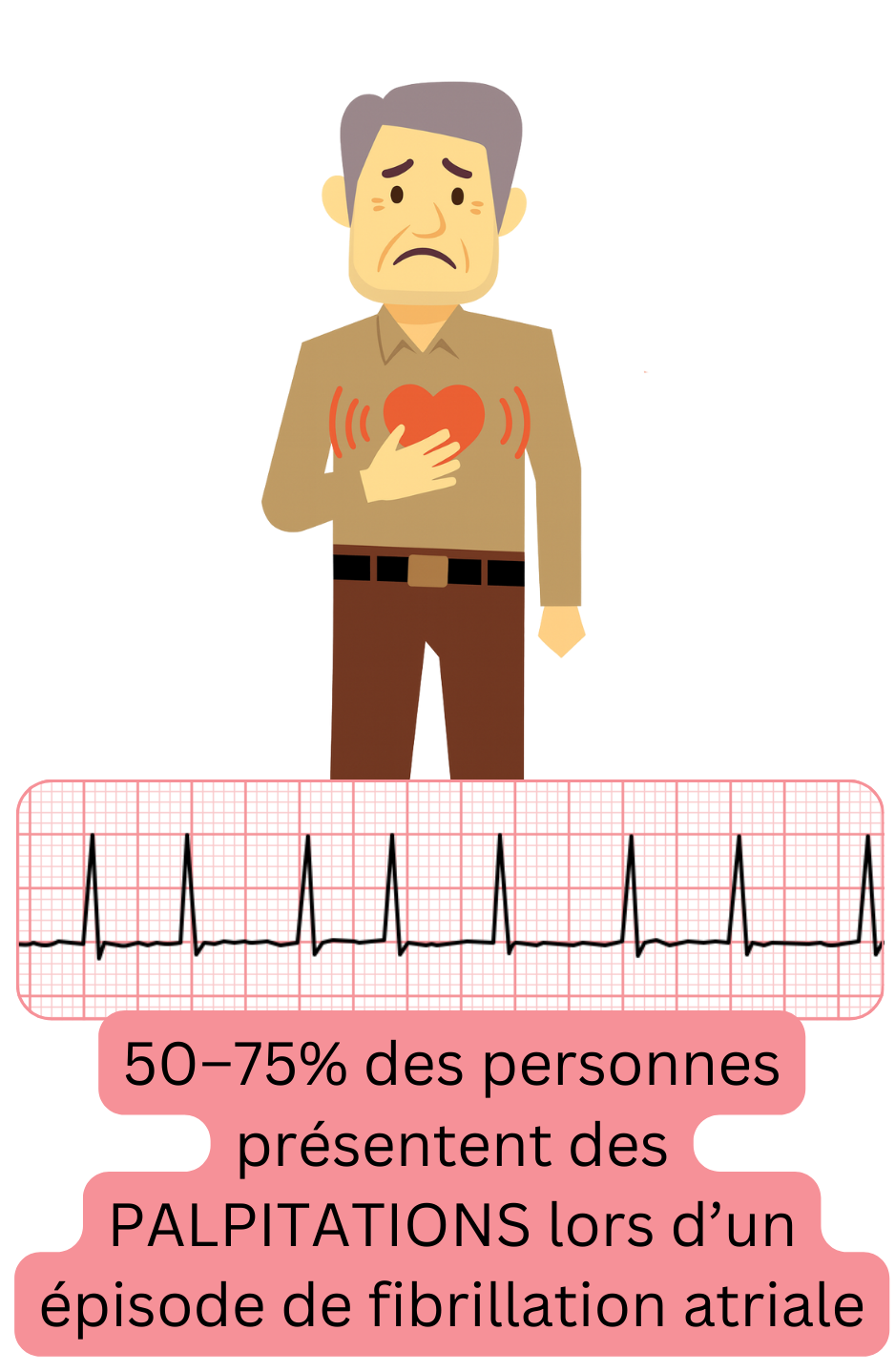
Les symptômes au cours d’un épisode de fibrillation atriale (FA) surviennent parce que les oreillettes fibrillent (« frémissent ») et que la fréquence ventriculaire est irrégulière, ce que les patients perçoivent le plus souvent comme des palpitations (battements cardiaques).
Pendant la FA et en présence d’une fréquence ventriculaire irrégulière, le remplissage ventriculaire en diastole est réduit, entraînant une diminution du débit cardiaque et une baisse de la pression artérielle, que les patients perçoivent comme une dyspnée, une faiblesse ou des vertiges.
Chez les patients atteints de FA, une cardiomyopathie induite par la tachycardie peut se développer après plusieurs mois à plusieurs années, entraînant une diminution du débit cardiaque et de la pression artérielle, et conduisant à une insuffisance cardiaque chronique. Les patients perçoivent cela comme une dyspnée persistante, une faiblesse ou des vertiges. Ces symptômes sont présents en continu, indépendamment de la survenue d’un épisode de FA, car ils sont liés à l’insuffisance cardiaque.
Au cours d’un épisode de FA, le flux sanguin artériel cérébral est réduit et des microthrombi (<1 mm) peuvent se former dans l’oreillette gauche, entraînant de petits micro-infarctus cérébraux lacunaires (<15 mm). La FA est donc associée à un dysfonctionnement cognitif (altération de la mémoire, de l’apprentissage, de l’attention) et peut évoluer vers une démence (dysfonctionnement cognitif sévère irréversible). Si un thrombus plus volumineux (>4 mm) se forme dans l’appendice auriculaire gauche et embolise, il peut provoquer un AVC ischémique sévère.
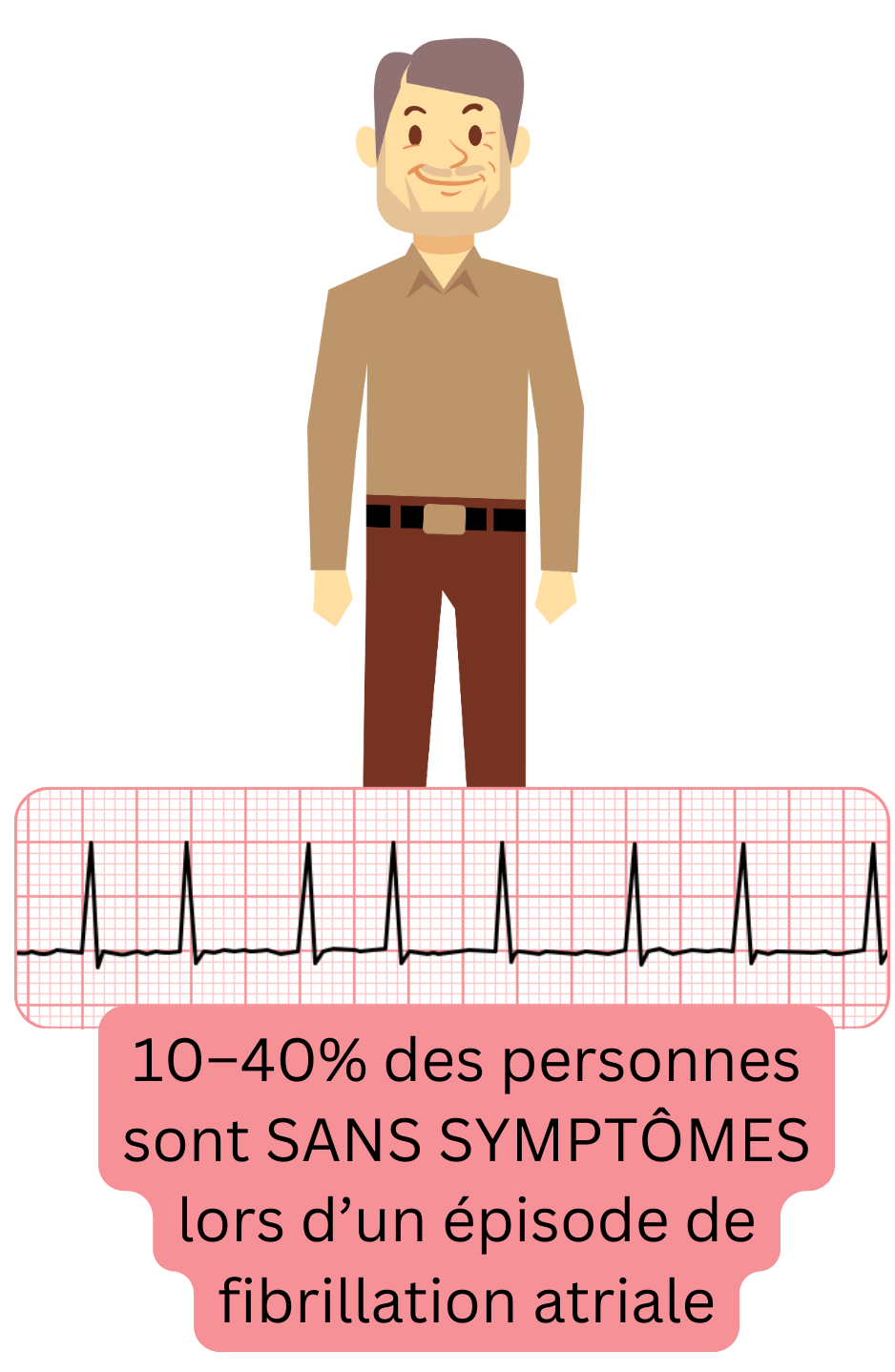
Les symptômes sont généralement présents lors d’un épisode de FA. Certains épisodes peuvent être symptomatiques et d’autres asymptomatiques chez un même patient. La présence de symptômes n’est pas corrélée au risque d’AVC ischémique, d’embolie systémique ou de mortalité.
Les symptômes altèrent significativement la qualité de vie. Les femmes tolèrent moins bien les symptômes et présentent plus fréquemment des effets indésirables des traitements antiarythmiques.
10–40 % des patients atteints de FA sont asymptomatiques et ne présentent aucune plainte ; ces patients ont
On estime qu’environ 10 % des patients ont une FA silencieuse ; ces patients présentent le risque le plus élevé car ils ne reçoivent aucun traitement de la FA. Ils restent sans traitement anticoagulant et peuvent développer un AVC ischémique. Le risque d’AVC peut être évalué à l’aide du score CHA2DS2-VA.
| Symptômes de la fibrillation atriale | |
|---|---|
| Symptômes | % de patients |
| Palpitations (battements cardiaques) | 50 – 75 % |
| Fatigue | 40 – 60 % |
| Faiblesse | 40 – 60 % |
| Dyspnée | 30 – 50 % |
| Diminution de la tolérance à l’effort | 30 – 40 % |
| Vertiges | 20 – 40 % |
| Inconfort thoracique | 20 – 30 % |
| FA asymptomatique | 10 – 40 % |
| Anxiété et dépression | 10 – 30 % |
| Dysfonctionnement cognitif | 5 – 15 % |
| Nocturie (mictions nocturnes) | 5 – 10 % |
| Orthopnée (dyspnée en décubitus) | 5 – 10 % |
| AVC | 1 – 5 % |
| Accident ischémique transitoire (AIT) | 1 – 5 % |
| Syncope | 1 – 2 % |
| Œdème des membres inférieurs et fatigue extrême dans l’insuffisance cardiaque | 1 – 5 % |
| Transpiration | 1 – 5 % |
| Nausées | 1 – 5 % |
| Mort subite | < 1 % |
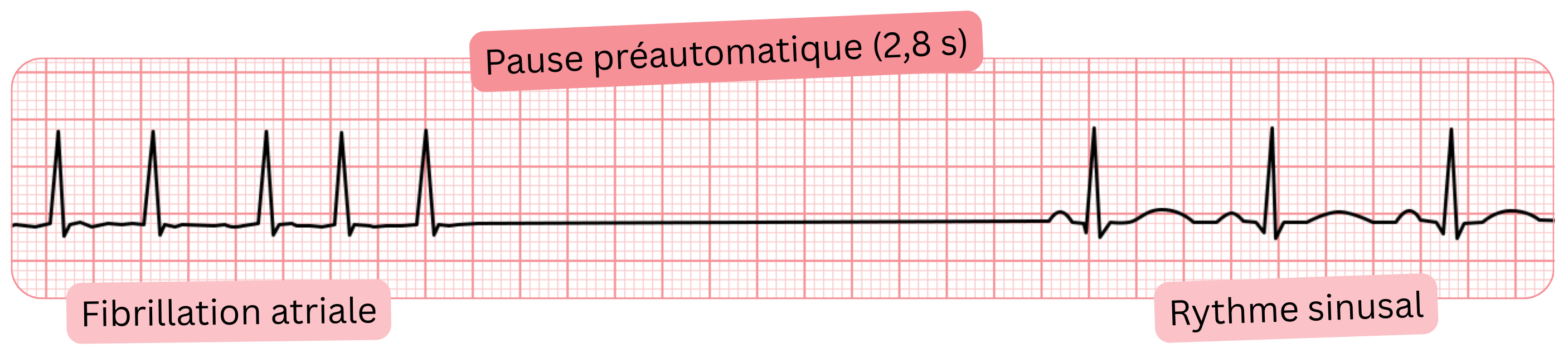
Pause post-automatique
| Pause post-automatique et fibrillation atriale – interprétation clinique | ||
|---|---|---|
| Durée de la pause | Signification clinique | % de patients avec FA |
| ≤ 3 s | Physiologique, ne nécessite pas de traitement | ≈ 25 – 45 % |
| 3 – 6 s | « Zone grise » – évaluée en fonction des symptômes | ≈ 2 – 5 % |
| ≥ 6 s | Pathologique, envisager l’implantation d’un stimulateur cardiaque ou une ablation | ≈ 3 – 10 % |
Causes les plus fréquentes d’une pause post-automatique pathologique (>6 secondes) :
| Pause post-automatique physiologique vs. pathologique dans la fibrillation atriale | |
|---|---|
| Caractéristique de la pause | Critère |
| Physiologique | ≤ 3 s et absence de symptômes |
| « Zone grise » – évaluée en fonction des symptômes | 3 – 6 s |
| Pathologique | > 3 s avec symptômes (syncope / présyncope / vertiges) |
| Pathologique | ≥ 6 s (même en l’absence de symptômes) |
Les symptômes de la FA sont classés à l’aide de plusieurs systèmes de score, par exemple :
Un patient atteint de FA doit toujours bénéficier d’une évaluation complète, car les symptômes peuvent ne pas être dus à la FA. Par exemple, un patient peut avoir une FA et une dyspnée, mais la dyspnée peut être liée à une anémie plutôt qu’à la FA.
| Classification des symptômes de la fibrillation auriculaire | Classe |
|---|---|
Les symptômes chez les patients atteints de FA sont classés en 5 classes :
|
I |
| Les symptômes de la FA sont évalués régulièrement, en particulier avant et après un traitement majeur ou après une modification significative des facteurs de risque. | I |
| Classification des symptômes de la fibrillation auriculaire | ||
|---|---|---|
| Classification des symptômes de la FA | Équivalent mEHRA |
Caractéristiques |
| FA asymptomatique | I | Le patient ne présente aucun symptôme |
| FA oligosymptomatique | IIa | Le patient présente des symptômes qui ne limitent pas les activités quotidiennes habituelles |
| FA faiblement symptomatique | IIb | Le patient présente des symptômes qui limitent légèrement les activités quotidiennes habituelles |
| FA modérément symptomatique | III | Le patient présente des symptômes qui limitent les activités quotidiennes habituelles |
| FA sévèrement symptomatique | IV |
Le patient présente des symptômes qui empêchent les activités quotidiennes habituelles. Cette catégorie inclut également :
|
Ces recommandations sont non officielles et ne représentent pas des recommandations formelles émises par une société professionnelle de cardiologie. Elles sont destinées uniquement à des fins éducatives et informatives.
