

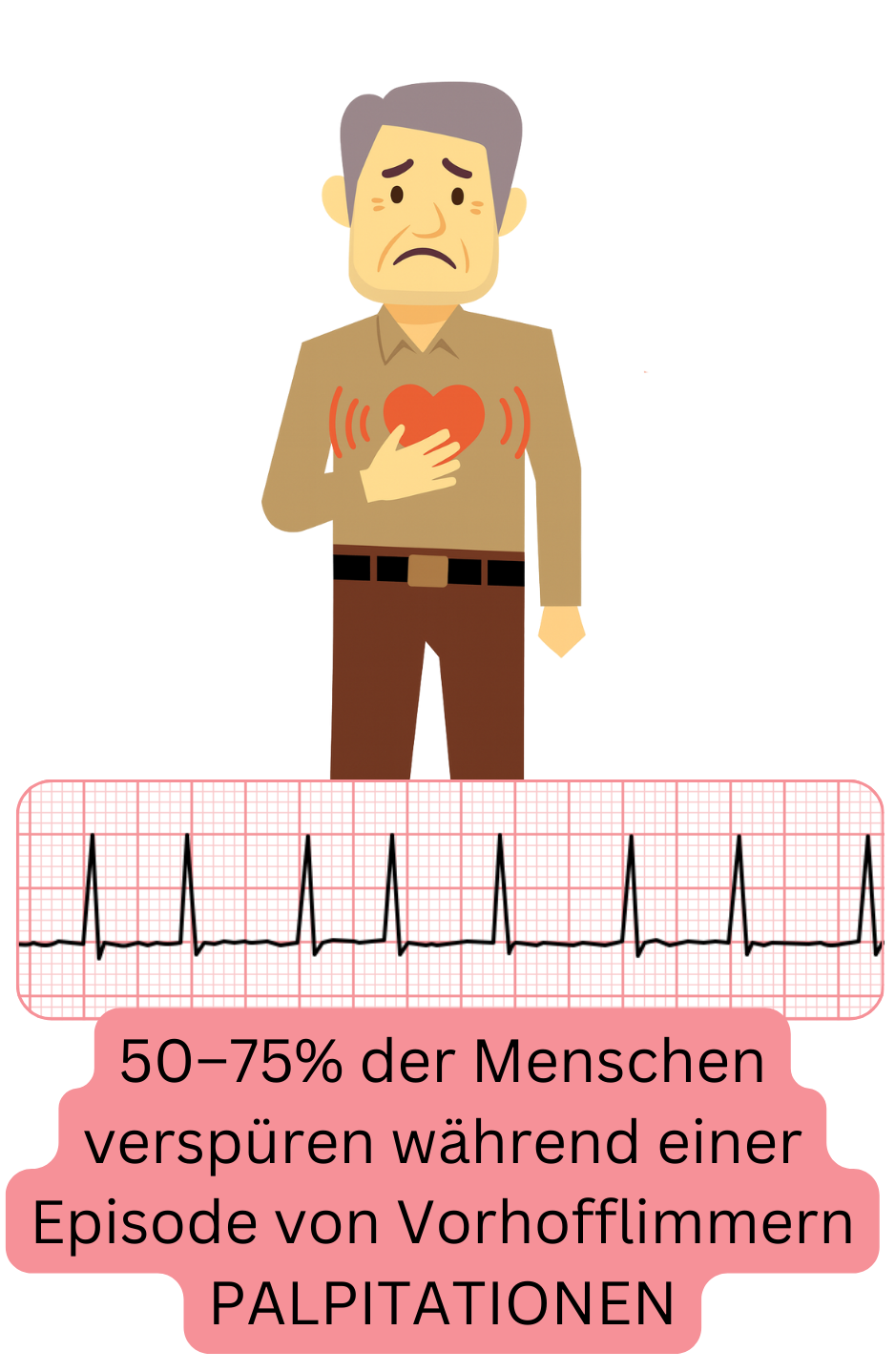
Symptome während einer Episode von Vorhofflimmern (VHF) entstehen, weil die Vorhöfe flimmern – „zittern“ – und die Kammerfrequenz unregelmäßig ist, was Patienten am häufigsten als Palpitationen (Herzklopfen) wahrnehmen.
Während VHF und bei unregelmäßiger Kammerfrequenz ist die Ventrikelfüllung in der Diastole vermindert, was zu einem verminderten Herzzeitvolumen und einem Blutdruckabfall führt, was Patienten als Dyspnoe, Schwäche oder Schwindel wahrnehmen.
Bei Patienten mit VHF kann sich nach mehreren Monaten bis Jahren eine tachykardieinduzierte Kardiomyopathie entwickeln, die zu einem verminderten Herzzeitvolumen und Blutdruckabfall führt und in eine chronische Herzinsuffizienz münden kann. Patienten nehmen dies als persistierende Dyspnoe, Schwäche oder Schwindel wahr. Diese Symptome bestehen kontinuierlich, unabhängig vom Vorliegen einer VHF-Episode, da sie mit der Herzinsuffizienz zusammenhängen.
Während einer VHF-Episode ist der zerebrale arterielle Blutfluss vermindert, und es können Mikrothromben (<1 mm) im linken Vorhof entstehen, die kleine lakunäre zerebrale Mikroinfarkte (<15 mm) verursachen. VHF ist daher mit kognitiver Dysfunktion (Beeinträchtigung von Gedächtnis, Lernen, Aufmerksamkeit) assoziiert und kann in eine Demenz (schwere irreversible kognitive Dysfunktion) progredieren. Bildet sich ein größerer Thrombus (>4 mm) im linken Vorhofohr und embolisiert, kann dies einen schweren ischämischen Schlaganfall verursachen.
Symptome bestehen in der Regel während einer VHF-Episode. Bei ein und demselben Patienten können einige Episoden symptomatisch und andere asymptomatisch sein. Das Vorliegen von Symptomen korreliert nicht mit dem Risiko für ischämischen Schlaganfall, systemische Embolie oder Mortalität.
Symptome beeinträchtigen die Lebensqualität erheblich. Frauen tolerieren Symptome schlechter und haben häufiger Nebenwirkungen unter antiarrhythmischer Therapie.
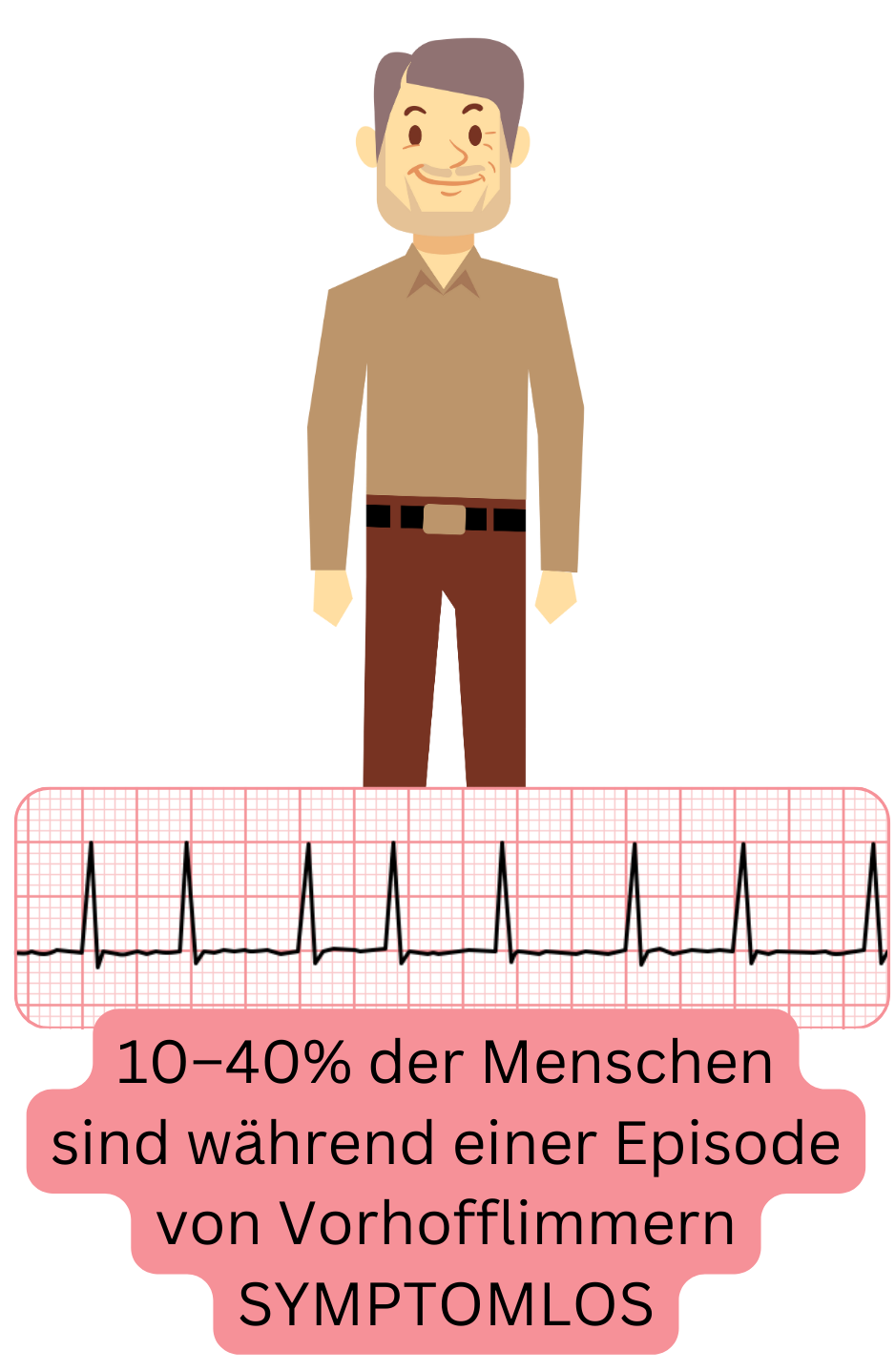
10–40 % der Patienten mit VHF sind asymptomatisch und haben keine Beschwerden; diese Patienten haben
Es wird geschätzt, dass etwa 10 % der Patienten ein stummes VHF haben; diese Patienten sind am höchsten gefährdet, da sie keine VHF-Therapie erhalten. Sie bleiben ohne Antikoagulationstherapie und können einen ischämischen Schlaganfall erleiden. Das Schlaganfallrisiko kann mit dem CHA2DS2-VA-Score berechnet werden.
| Symptome des Vorhofflimmerns | |
|---|---|
| Symptome | % der Patienten |
| Palpitationen (Herzklopfen) | 50 – 75 % |
| Müdigkeit | 40 – 60 % |
| Schwäche | 40 – 60 % |
| Dyspnoe | 30 – 50 % |
| Verminderte Belastbarkeit | 30 – 40 % |
| Schwindel | 20 – 40 % |
| Brustbeschwerden | 20 – 30 % |
| Asymptomatisches VHF | 10 – 40 % |
| Angst und Depression | 10 – 30 % |
| Kognitive Dysfunktion | 5 – 15 % |
| Nykturie (nächtliches Wasserlassen) | 5 – 10 % |
| Orthopnoe (Dyspnoe in Rückenlage) | 5 – 10 % |
| Schlaganfall | 1 – 5 % |
| Transitorische ischämische Attacke (TIA) | 1 – 5 % |
| Synkope | 1 – 2 % |
| Beinödeme und extreme Müdigkeit bei Herzinsuffizienz | 1 – 5 % |
| Schwitzen | 1 – 5 % |
| Übelkeit | 1 – 5 % |
| Plötzlicher Herztod | < 1 % |
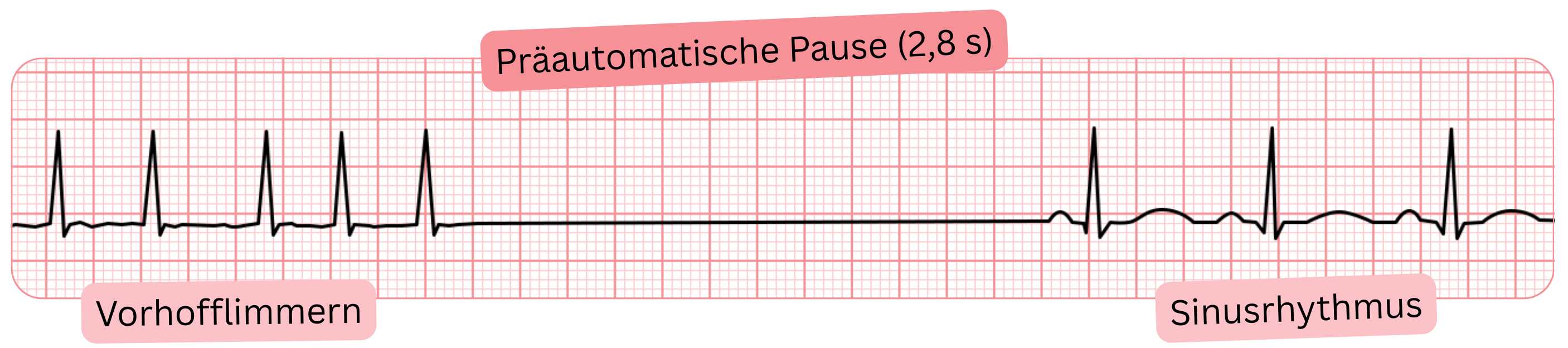
Postautomatische Pause
| Postautomatische Pause und Vorhofflimmern – klinische Interpretation | ||
|---|---|---|
| Pausendauer | Klinische Bedeutung | % der VHF-Patienten |
| ≤ 3 s | Physiologisch, keine Behandlung erforderlich | ≈ 25 – 45 % |
| 3 – 6 s | „Grauzone“ – Beurteilung entsprechend der Symptomatik | ≈ 2 – 5 % |
| ≥ 6 s | Pathologisch, Schrittmacherimplantation oder Ablation erwägen | ≈ 3 – 10 % |
Häufigste Ursachen einer pathologischen postautomatischen Pause (>6 Sekunden):
| Physiologische vs. pathologische postautomatische Pause bei Vorhofflimmern | |
|---|---|
| Pausencharakteristik | Kriterium |
| Physiologisch | ≤ 3 s und keine Symptome |
| „Grauzone“ – Beurteilung entsprechend der Symptomatik | 3 – 6 s |
| Pathologisch | > 3 s mit Symptomen (Synkope / Präsynkope / Vertigo) |
| Pathologisch | ≥ 6 s (auch ohne Symptome) |
VHF-Symptome werden mit mehreren Scoresystemen klassifiziert, zum Beispiel:
Ein Patient mit VHF muss stets umfassend evaluiert werden, da die Symptome nicht durch VHF verursacht sein müssen. Beispielsweise kann ein Patient VHF und Dyspnoe haben, die Dyspnoe kann jedoch durch Anämie und nicht durch VHF bedingt sein.
| Klassifikation der Symptome des Vorhofflimmerns | Klasse |
|---|---|
Symptome bei Patienten mit VHF werden in 5 Klassen eingeteilt:
|
I |
| Die Symptome von VHF werden regelmäßig beurteilt, insbesondere vor und nach einer größeren Therapie oder nach wesentlichen Veränderungen der Risikofaktoren. | I |
| Klassifikation der Symptome des Vorhofflimmerns | ||
|---|---|---|
| Klassifikation der VHF-Symptome | mEHRA Äquivalent |
Charakteristika |
| Asymptomatisches VHF | I | Der Patient hat keine Symptome |
| Oligosymptomatisches VHF | IIa | Der Patient hat Symptome, die die üblichen Alltagsaktivitäten nicht einschränken |
| Leicht symptomatisches VHF | IIb | Der Patient hat Symptome, die die üblichen Alltagsaktivitäten leicht einschränken |
| Mäßig symptomatisches VHF | III | Der Patient hat Symptome, die die üblichen Alltagsaktivitäten einschränken |
| Schwer symptomatisches VHF | IV |
Der Patient hat Symptome, die übliche Alltagsaktivitäten verhindern. Diese Kategorie umfasst auch:
|
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
