

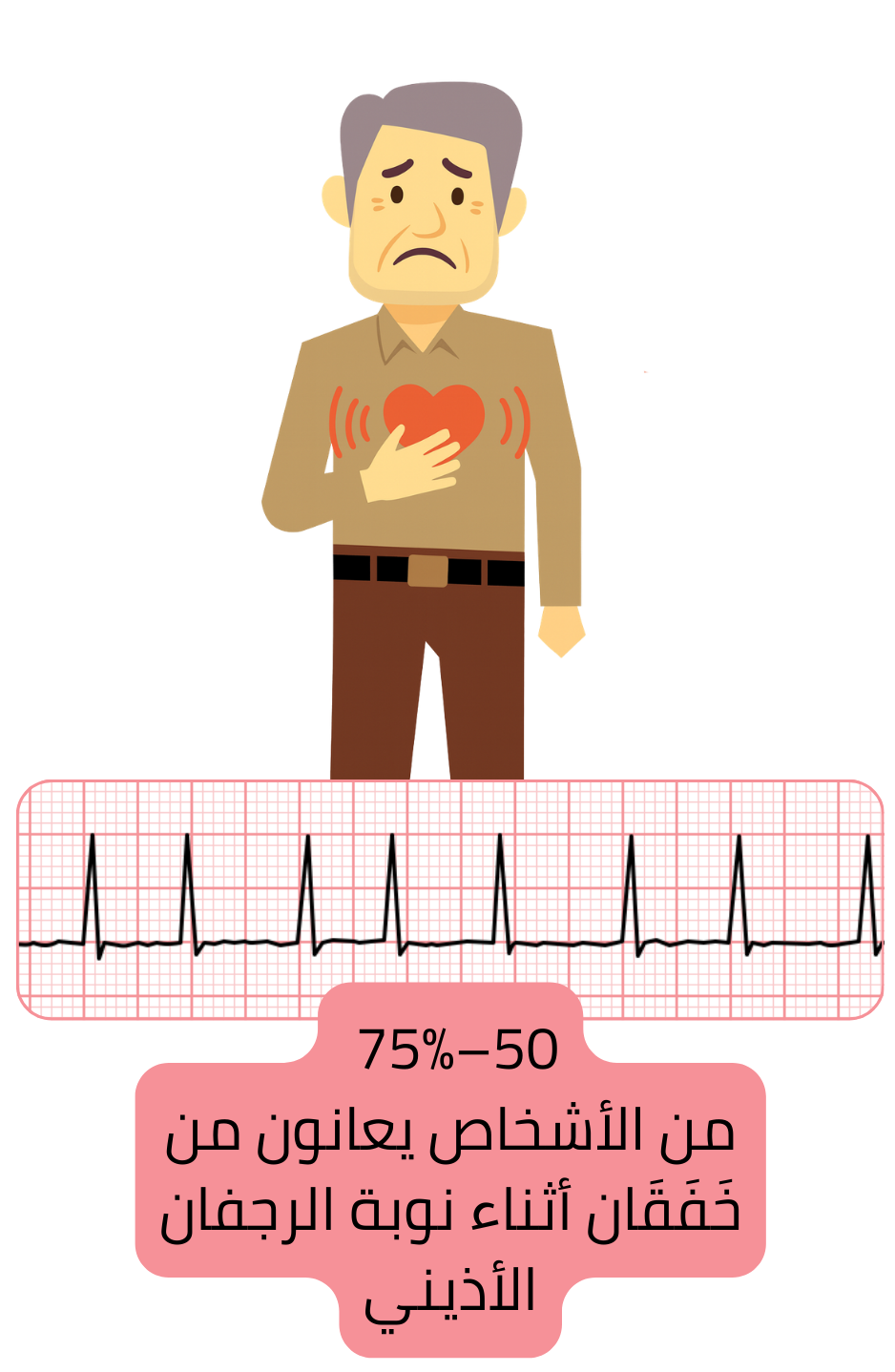
تحدث الأعراض خلال نوبة الرجفان الأذيني (AF) لأن الأذينين يرتجفان—“يرتعشان”—ويكون معدل البطين غير منتظم، وهو ما يدركه المرضى غالبًا على أنه خفقان (إحساس بقوة ضربات القلب).
خلال AF ومع عدم انتظام معدل البطين، ينخفض امتلاء البطين أثناء الانبساط، مما يؤدي إلى انخفاض النتاج القلبي وهبوط ضغط الدم، وهو ما يدركه المرضى كضيق نفس أو ضعف أو دوار.
قد يتطور لدى مرضى AF اعتلال عضلة قلبية مُحَرَّض بالتسرع بعد عدة أشهر إلى سنوات، مما يسبب انخفاض النتاج القلبي وضغط الدم ويؤدي إلى قصور قلب مزمن. ويشعر المرضى بذلك كضيق نفس مستمر أو ضعف أو دوار. تكون هذه الأعراض موجودة بشكل مستمر بغض النظر عن وجود نوبة AF، لأنها مرتبطة بقصور القلب.
خلال نوبة AF ينخفض الجريان الدموي الشرياني الدماغي، وقد تتشكل خثرات مجهرية (<1 مم) في الأذين الأيسر، مسببة احتشاءات دماغية مجهرية جوفية صغيرة (<15 مم). لذلك يرتبط AF بخلل معرفي (ضعف الذاكرة والتعلم والانتباه) وقد يتطور إلى الخرف (خلل معرفي شديد غير عكوس). وإذا تشكلت خثرة أكبر (>4 مم) في الزائدة الأذينية اليسرى وانصمت، فقد تسبب سكتة دماغية إقفارية شديدة.
تكون الأعراض عادة موجودة أثناء نوبة AF. وقد تكون بعض النوبات عرضية وأخرى دون أعراض لدى المريض نفسه. لا يرتبط وجود الأعراض بخطر السكتة الدماغية الإقفارية أو الانصمام الجهازي أو الوفيات.
تؤثر الأعراض بشكل ملحوظ على جودة الحياة. تتحمل النساء الأعراض بشكل أسوأ ويعانين بشكل أكثر تكرارًا من الآثار الضارة للعلاج المضاد لاضطراب النظم.
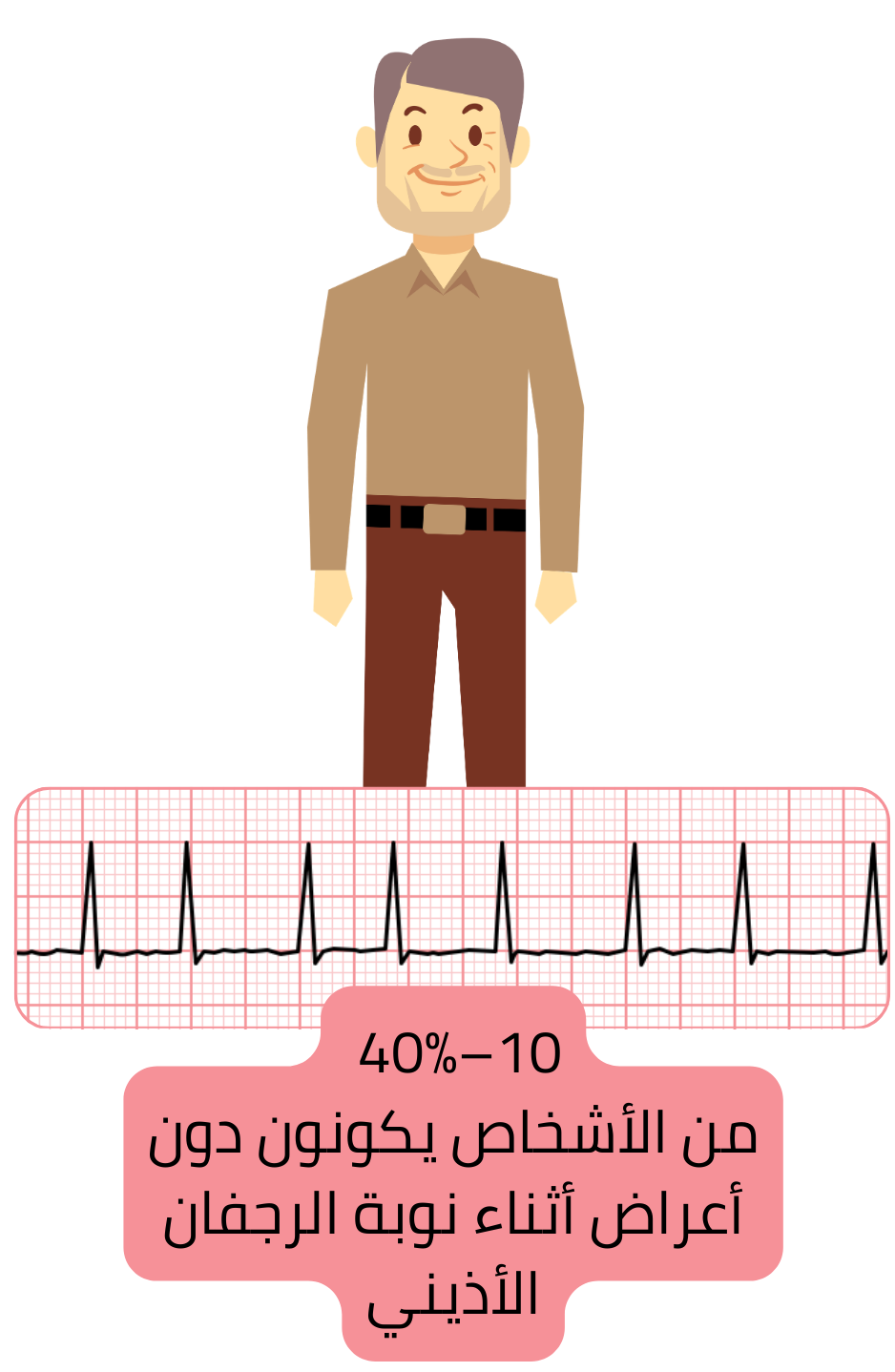
10–40 % من مرضى AF لا عرضيين ولا يشكون من شيء؛ ويكون لدى هؤلاء المرضى
يُقدَّر أن نحو 10 % من المرضى لديهم AF صامت؛ وهؤلاء المرضى هم الأعلى خطورة لأنهم لا يتلقون أي علاج لـ AF. يبقون دون علاج مضاد للتخثر وقد يتطور لديهم سكتة دماغية إقفارية. يمكن حساب خطر السكتة باستخدام درجة CHA2DS2-VA.
| أعراض الرجفان الأذيني | |
|---|---|
| الأعراض | % من المرضى |
| خفقان (إحساس بقوة ضربات القلب) | 50 – 75 % |
| تعب | 40 – 60 % |
| ضعف | 40 – 60 % |
| ضيق نفس | 30 – 50 % |
| انخفاض تحمل الجهد | 30 – 40 % |
| دوار | 20 – 40 % |
| انزعاج صدري | 20 – 30 % |
| AF دون أعراض | 10 – 40 % |
| قلق واكتئاب | 10 – 30 % |
| خلل معرفي | 5 – 15 % |
| تبول ليلي (التبول أثناء الليل) | 5 – 10 % |
| ضيق النفس الاضطجاعي (ضيق نفس في وضع الاستلقاء) | 5 – 10 % |
| سكتة دماغية | 1 – 5 % |
| نوبة نقص تروية عابرة (TIA) | 1 – 5 % |
| إغماء | 1 – 2 % |
| وذمة الساق وإرهاق شديد في قصور القلب | 1 – 5 % |
| تعرّق | 1 – 5 % |
| غثيان | 1 – 5 % |
| موت قلبي مفاجئ | < 1 % |
التوقف التالي للكبح التلقائي
| التوقف التالي للكبح التلقائي والرجفان الأذيني – التفسير السريري | ||
|---|---|---|
| مدة التوقف | الأهمية السريرية | % من مرضى AF |
| ≤ 3 ث | فسيولوجي، لا يتطلب علاجًا | ≈ 25 – 45 % |
| 3 – 6 ث | “منطقة رمادية” – تُقيَّم بحسب الأعراض | ≈ 2 – 5 % |
| ≥ 6 ث | مرضي، يُنظر في زرع ناظمة قلبية أو الاستئصال | ≈ 3 – 10 % |
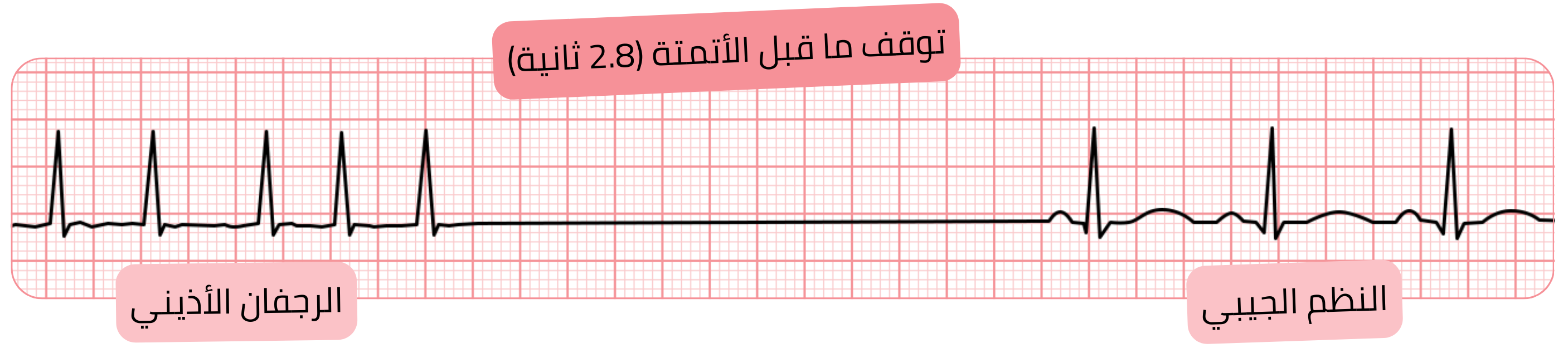
أشيع أسباب التوقف التالي للكبح التلقائي المرضي (>6 ثوانٍ):
| التوقف التالي للكبح التلقائي الفسيولوجي مقابل المرضي في الرجفان الأذيني | |
|---|---|
| صفة التوقف | المعيار |
| فسيولوجي | ≤ 3 ث ولا توجد أعراض |
| “منطقة رمادية” – تُقيَّم بحسب الأعراض | 3 – 6 ث |
| مرضي | > 3 ث مع أعراض (إغماء / شبه إغماء / دوار) |
| مرضي | ≥ 6 ث (حتى دون أعراض) |
تُصنَّف أعراض AF باستخدام عدة نظم للتقييم، على سبيل المثال:
يجب أن يخضع المريض المصاب بـ AF دائمًا لتقييم شامل، لأن الأعراض قد لا تكون ناجمة عن AF. على سبيل المثال، قد يكون لدى المريض AF وضيق نفس، لكن ضيق النفس قد يكون بسبب فقر الدم وليس بسبب AF.
| تصنيف أعراض الرجفان الأذيني. | الفئة |
|---|---|
تُصنَّف الأعراض لدى مرضى AF إلى 5 فئات:
|
I |
| يتم تقييم أعراض الرجفان الأذيني بانتظام، خاصة قبل وبعد العلاج الرئيسي أو بعد تعديل كبير في عوامل الخطر. | I |
| تصنيف أعراض الرجفان الأذيني. | ||
|---|---|---|
| تصنيف أعراض AF | المكافئ في mEHRA |
الخصائص |
| AF دون أعراض | I | لا توجد لدى المريض أعراض |
| AF قليل الأعراض | IIa | لدى المريض أعراض لا تحد من الأنشطة اليومية المعتادة |
| AF خفيف الأعراض | IIb | لدى المريض أعراض تحد بشكل خفيف من الأنشطة اليومية المعتادة |
| AF متوسط الأعراض | III | لدى المريض أعراض تحد من الأنشطة اليومية المعتادة |
| AF شديد الأعراض | IV |
لدى المريض أعراض تمنع الأنشطة اليومية المعتادة. وتشمل هذه الفئة أيضًا:
|
هذه الإرشادات غير رسمية ولا تمثل إرشادات رسمية صادرة عن أي جمعية مهنية في أمراض القلب. وهي مخصصة لأغراض تعليمية وإعلامية فقط.
