

Il nervo vago innerva le seguenti strutture cardiache e determina:
Il nervo vago innerva gli atri in modo disomogeneo. Alla stimolazione si verifica un accorciamento non uniforme di AP ed ERP, con conseguente dispersione atriale (differenza di durata) di AP ed ERP, che crea un substrato per micro-rientro. Ciò determina un substrato per la fibrillazione atriale (FA).
La bradicardia prolunga la diastole atriale, offrendo più tempo per lo sviluppo di impulsi ectopici e micro-rientro.
La FA vagale si verifica per stimolazione parasimpatica (nervo vago).
Il trigger della FA vagale è la bradicardia.

| Fibrillazione atriale vagale – trigger più comuni |
|---|
| Sonno |
| Periodo postprandiale (dopo un pasto abbondante) |
| Rilassamento dopo stress o dopo esercizio fisico |
| Alcol (soprattutto birra) |
| Nausea |
| Vomito, deglutizione |
La FA può verificarsi durante il sonno a causa della sindrome delle apnee ostruttive del sonno (non necessariamente mediata dal vago).
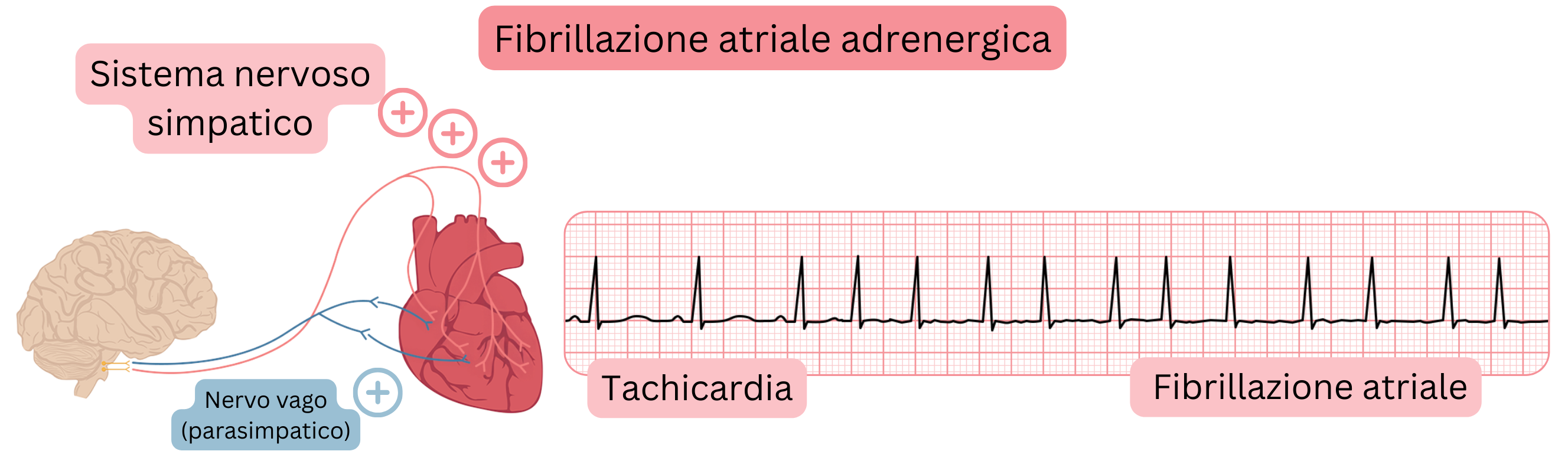
FA adrenergica

FA vagale
Atleti e FA vagale
| Fibrillazione atriale vagale vs adrenergica | |
|---|---|
| FA vagale | FA adrenergica |
| Più frequente nei pazienti giovani (25–60 anni) | Più frequente nei pazienti anziani (>60 anni) |
| Più frequente negli uomini rispetto alle donne (4:1) | Più frequente negli uomini rispetto alle donne (2:1) |
| Assenza di cardiopatia strutturale | Presenza di cardiopatia strutturale |
Indotta da stimolazione parasimpatica:
|
Indotta da stimolazione simpatica:
|
| Si manifesta prevalentemente durante la notte | Si manifesta prevalentemente durante il giorno |
| Preceduta da bradicardia | Preceduta da tachicardia |
| Risposta ventricolare lenta (<100/min.) | Risposta ventricolare rapida (>100/min.) |
| Peggiora dopo somministrazione di beta-bloccanti | Migliora dopo somministrazione di beta-bloccanti |
| Meno frequentemente progredisce a FA persistente | Più frequentemente progredisce a FA persistente |
Per il trattamento cronico della FA vagale si raccomanda:
Per il trattamento acuto della FA vagale (se il paziente non assume disopiramide), si raccomanda:
Nella FA vagale, i farmaci che inducono bradicardia non devono essere somministrati a lungo termine:
Nella FA vagale, il problema principale non è la conduzione nel nodo AV in sé, ma la marcata predominanza vagale negli atri, che innesca la FA:
Una singola bassa dose di beta-bloccante o verapamil/diltiazem prima della flecainide nella FA vagale:
| Fibrillazione atriale vagale | Classe |
|---|---|
| Per il trattamento a lungo termine della fibrillazione atriale vagale si raccomanda la disopiramide. | I |
| Per il trattamento acuto della FA vagale (se il paziente non assume disopiramide), si raccomanda la strategia “pill-in-the-pocket” con flecainide. 30 minuti prima della flecainide, si raccomanda un farmaco che rallenta la conduzione nel nodo AV (beta-bloccante, verapamil, diltiazem) per prevenire la conduzione 1:1 del flutter atriale. | I |
Nella terapia della fibrillazione atriale vagale possono essere considerati i seguenti farmaci antiaritmici:
|
IIb |
Queste linee guida sono non ufficiali e non rappresentano linee guida formali emesse da alcuna società professionale di cardiologia. Sono destinate esclusivamente a scopi educativi e informativi.
