

Le nerf vague innerve les structures cardiaques suivantes et entraîne :
Le nerf vague innerve les oreillettes de manière inhomogène. Lors de la stimulation, un raccourcissement inégal du PA et de la PRE survient, entraînant une dispersion atriale (différence de durée) du PA et de la PRE, créant un substrat de micro-réentrée. Cela établit un substrat pour la fibrillation atriale (FA).
La bradycardie prolonge la diastole atriale, offrant plus de temps pour le développement d’impulsions ectopiques et de micro-réentrées.
La FA vagale survient en raison d’une stimulation parasympathique (nerf vague).
Le déclencheur de la FA vagale est la bradycardie.

| Fibrillation atriale vagale – déclencheurs les plus fréquents |
|---|
| Sommeil |
| État postprandial (après un repas copieux) |
| Relaxation après stress ou après exercice |
| Alcool (en particulier la bière) |
| Nausée |
| Vomissements, déglutition |
La FA peut survenir pendant le sommeil en raison d’un syndrome d’apnées du sommeil (cela ne doit pas nécessairement être médié par le nerf vague).
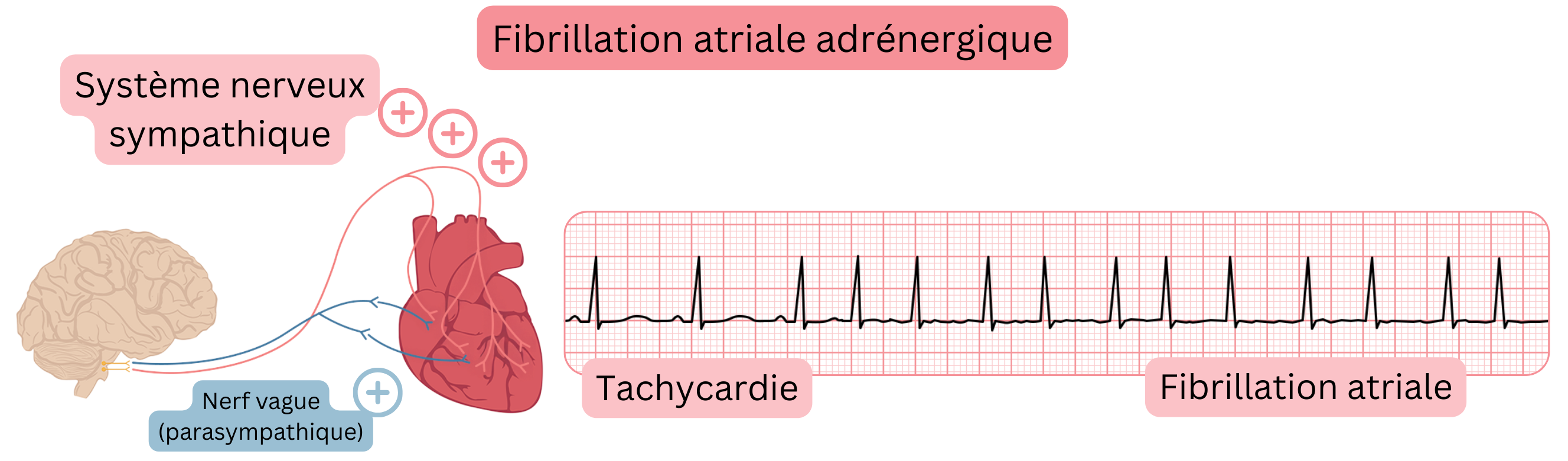
FA adrénergique
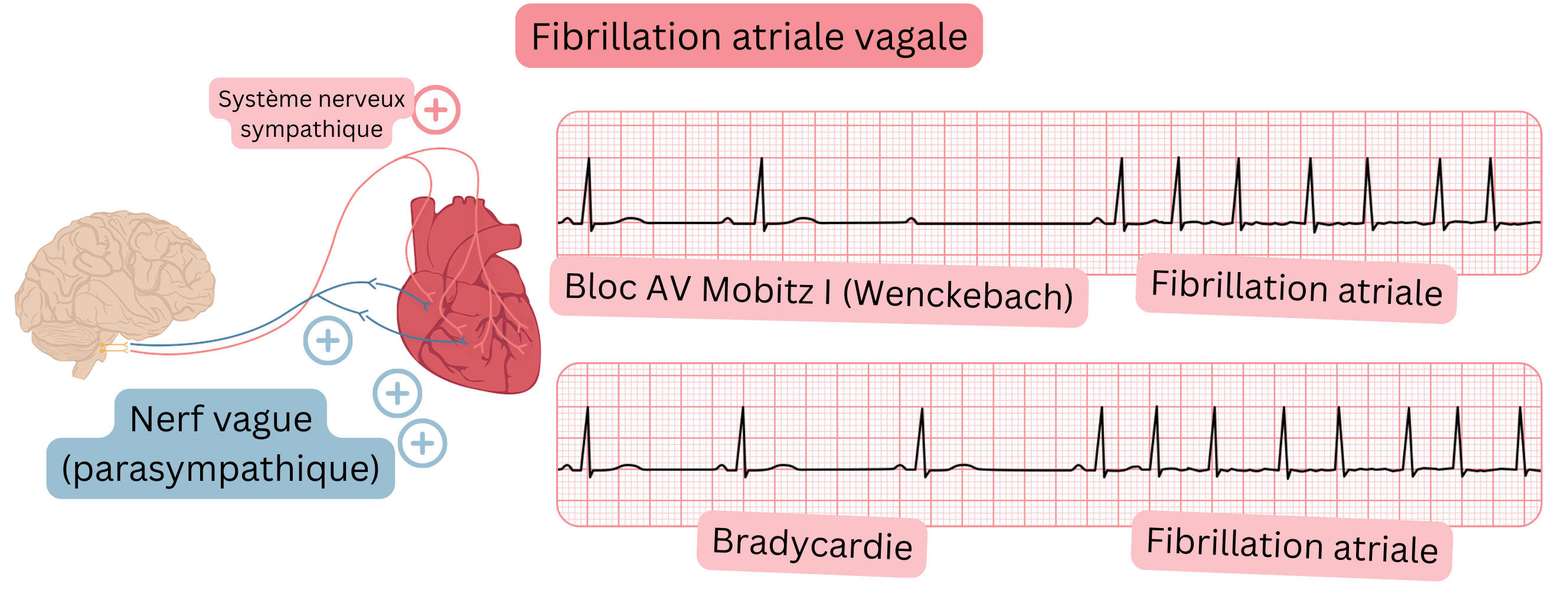
FA vagale
Sportifs et FA vagale
| Fibrillation atriale vagale vs adrénergique | |
|---|---|
| FA vagale | FA adrénergique |
| Plus fréquente chez les patients jeunes (25–60 ans) | Plus fréquente chez les patients âgés (>60 ans) |
| Plus fréquente chez les hommes que chez les femmes (4:1) | Plus fréquente chez les hommes que chez les femmes (2:1) |
| Sans cardiopathie structurelle | Cardiopathie structurelle |
Induite par stimulation parasympathique :
|
Induite par stimulation sympathique :
|
| Survient principalement la nuit | Survient principalement pendant la journée |
| Précédée par une bradycardie | Précédée par une tachycardie |
| Réponse ventriculaire lente (<100/min.) | Réponse ventriculaire rapide (>100/min.) |
| S’aggrave après administration de bêta-bloquants | S’améliore après administration de bêta-bloquants |
| Progresse moins fréquemment vers une FA persistante | Progresse plus fréquemment vers une FA persistante |
Pour le traitement chronique de la FA vagale, le traitement suivant est recommandé :
Pour le traitement aigu de la FA vagale (si le patient ne prend pas de disopyramide), le traitement suivant est recommandé :
Dans la FA vagale, les médicaments induisant une bradycardie ne doivent pas être administrés au long cours :
Dans la FA vagale, le problème principal n’est pas la conduction nodale AV en elle-même, mais la prédominance vagale marquée au niveau atrial, qui déclenche la FA :
Une dose unique faible de bêta-bloquant ou de vérapamil/diltiazem avant la flécaïnide dans la FA vagale :
| Fibrillation atriale vagale | Classe |
|---|---|
| Pour le traitement au long cours de la fibrillation atriale vagale, le disopyramide est recommandé. | I |
| Pour le traitement aigu de la FA vagale (si le patient ne prend pas de disopyramide), la stratégie « pill-in-the-pocket » avec la flécaïnide est recommandée. 30 minutes avant la flécaïnide, un médicament ralentissant la conduction au niveau du nœud AV (bêta-bloquant, vérapamil, diltiazem) est recommandé pour prévenir une conduction 1:1 d’un flutter atrial. | I |
Dans le traitement de la fibrillation atriale vagale, les médicaments antiarythmiques suivants peuvent être envisagés :
|
IIb |
Ces recommandations sont non officielles et ne représentent pas des recommandations formelles émises par une société professionnelle de cardiologie. Elles sont destinées uniquement à des fins éducatives et informatives.
