

يعصب العصب المبهم البنى القلبية التالية ويسبب:
يعصب العصب المبهم الأذينين بشكل غير متجانس. وعند تحفيزه يحدث تقصير غير متساوٍ في AP وERP، مما يؤدي إلى تشتت أذيني (اختلاف في المدة) في AP وERP، وهو ما يُنشئ ركيزة لإعادة الدخول المجهري (micro-reentry). وبالتالي تتشكل ركيزة لحدوث الرجفان الأذيني (AF).
تُطيل بطء القلب فترة الانبساط الأذيني، مما يتيح وقتًا أطول لتطور النبضات البؤرية الشاذة وإعادة الدخول المجهري.
يحدث الرجفان الأذيني المبهمي نتيجة تحفيز نظير الودي (العصب المبهم).
مُحَرِّض الرجفان الأذيني المبهمي هو بطء القلب.

| الرجفان الأذيني المبهمي – أكثر المُحرِّضات شيوعًا |
|---|
| النوم |
| حالة ما بعد الطعام (بعد وجبة كبيرة) |
| الاسترخاء بعد الإجهاد أو بعد التمرين |
| الكحول (خصوصًا البيرة) |
| الغثيان |
| الإقياء، البلع |
قد يحدث AF أثناء النوم بسبب متلازمة انقطاع النفس الانسدادي النومي (ولا يشترط أن يكون بوساطة العصب المبهم).
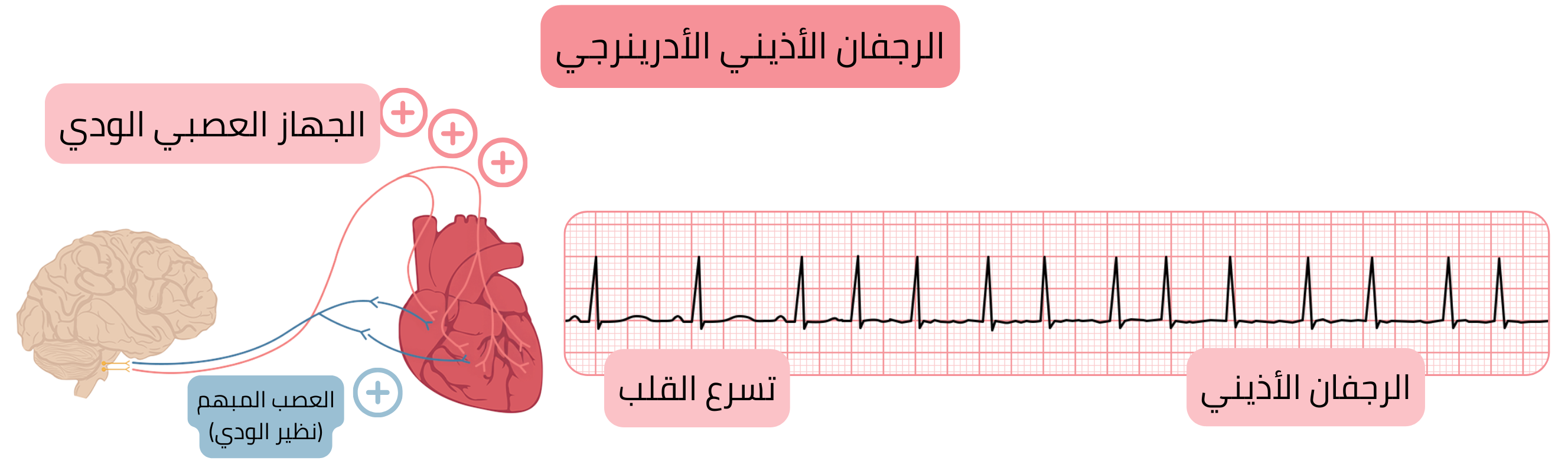
الرجفان الأذيني الأدرينرجي
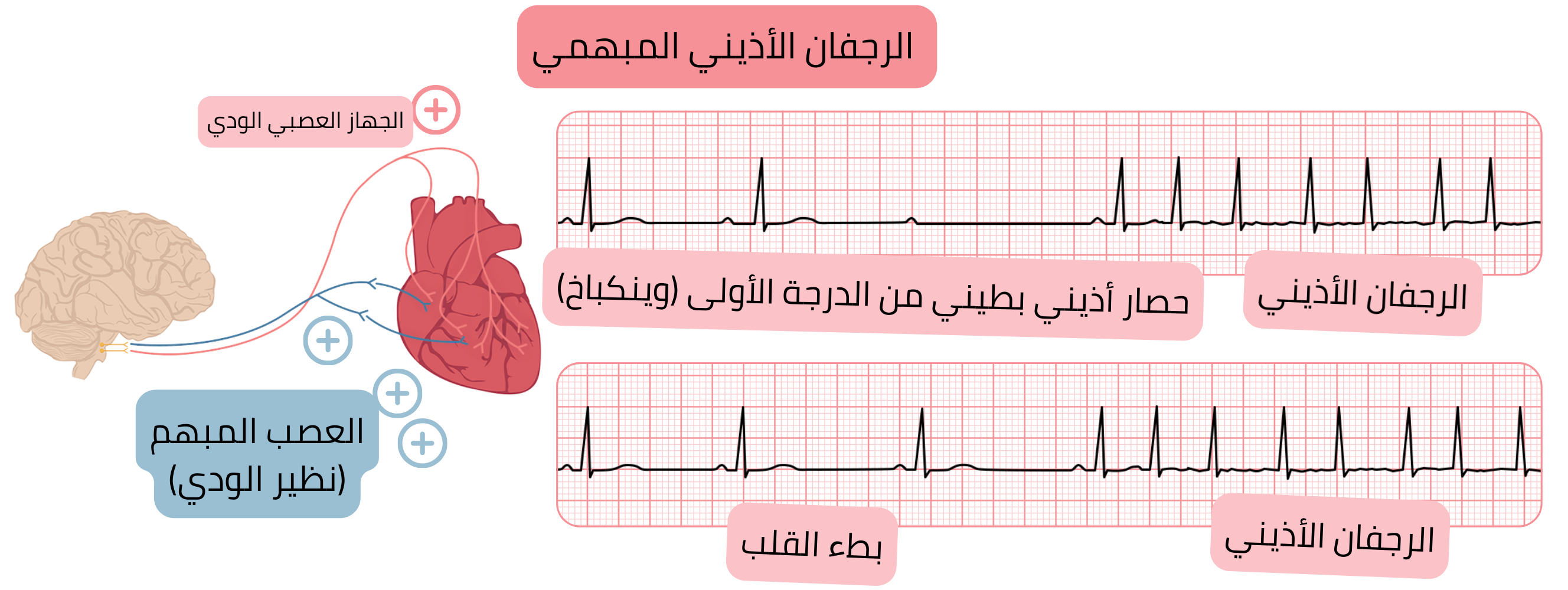
الرجفان الأذيني المبهمي
الرياضيون والرجفان الأذيني المبهمي
| الرجفان الأذيني المبهمي مقابل الأدرينرجي | |
|---|---|
| الرجفان الأذيني المبهمي | الرجفان الأذيني الأدرينرجي |
| أكثر شيوعًا لدى المرضى الأصغر سنًا (25–60 سنة) | أكثر شيوعًا لدى المرضى الأكبر سنًا (>60 سنة) |
| أكثر شيوعًا لدى الرجال مقارنة بالنساء (4:1) | أكثر شيوعًا لدى الرجال مقارنة بالنساء (2:1) |
| دون مرض قلبي بنيوي | مع مرض قلبي بنيوي |
يُحرَّض بتحفيز نظير الودي:
|
يُحرَّض بتحفيز ودي:
|
| يحدث بشكل رئيسي ليلًا | يحدث بشكل رئيسي خلال النهار |
| يسبقه بطء قلب | يسبقه تسرع قلب |
| استجابة بطينية بطيئة (<100/دقيقة) | استجابة بطينية سريعة (>100/دقيقة) |
| يسوء بعد إعطاء حاصرات بيتا | يتحسن بعد إعطاء حاصرات بيتا |
| يتطور بشكل أقل إلى AF مستمر | يتطور بشكل أكثر إلى AF مستمر |
للعلاج المزمن للرجفان الأذيني المبهمي، يُوصى بما يلي:
للعلاج الحاد للرجفان الأذيني المبهمي (إذا لم يكن المريض يتناول disopyramide)، يُوصى بما يلي:
في الرجفان الأذيني المبهمي، لا ينبغي إعطاء الأدوية المُحدثة لبطء القلب على المدى الطويل:
في الرجفان الأذيني المبهمي، لا تكمن المشكلة الأساسية في التوصيل عبر العقدة الأذينية البطينية بحد ذاته، بل في غلبة التوتر المبهمي الشديد في الأذينين، والذي يُحرِّض AF:
إن إعطاء جرعة منخفضة مفردة من حاصر بيتا أو verapamil/diltiazem قبل flecainide في الرجفان الأذيني المبهمي:
| الرجفان الأذيني المبهمي | الفئة |
|---|---|
| للعلاج طويل الأمد للرجفان الأذيني المبهمي، يُوصى بـ disopyramide. | I |
| للعلاج الحاد للرجفان الأذيني المبهمي (إذا لم يكن المريض يتناول disopyramide)، تُوصى استراتيجية “pill-in-the-pocket” باستخدام flecainide. قبل 30 دقيقة من flecainide، يُوصى بإعطاء دواء مُبطئ للعقدة الأذينية البطينية (حاصر بيتا، verapamil، diltiazem) للوقاية من توصيل رفرفة أذينية بنسبة 1:1. | I |
في علاج الرجفان الأذيني المبهمي، يمكن النظر في الأدوية المضادة لاضطراب النظم التالية:
|
IIb |
هذه الإرشادات غير رسمية ولا تمثل إرشادات رسمية صادرة عن أي جمعية مهنية في أمراض القلب. وهي مخصصة لأغراض تعليمية وإعلامية فقط.
