

Der Nervus vagus innerviert folgende kardiale Strukturen und bewirkt:
Der Nervus vagus innerviert die Vorhöfe ungleichmäßig. Bei Stimulation kommt es zu einer ungleichmäßigen Verkürzung von AP und ERP, was zu einer atrialen Dispersion (Unterschied in der Dauer) von AP und ERP führt und ein Substrat für Mikro-Reentry schafft. Dadurch entsteht ein Substrat für Vorhofflimmern (VHF).
Bradykardie verlängert die atriale Diastole und ermöglicht mehr Zeit für die Entstehung ektoper Impulse und von Mikro-Reentry.
Vagales VHF entsteht durch parasympathische (vagale) Stimulation.
Der Trigger des vagalen VHF ist Bradykardie.

| Vagales Vorhofflimmern – häufigste Trigger |
|---|
| Schlaf |
| Postprandialer Zustand (nach großer Mahlzeit) |
| Entspannung nach Stress oder nach körperlicher Belastung |
| Alkohol (insbesondere Bier) |
| Übelkeit |
| Erbrechen, Schlucken |
VHF kann während des Schlafs infolge eines Schlafapnoe-Syndroms auftreten (dies muss nicht vagal vermittelt sein).
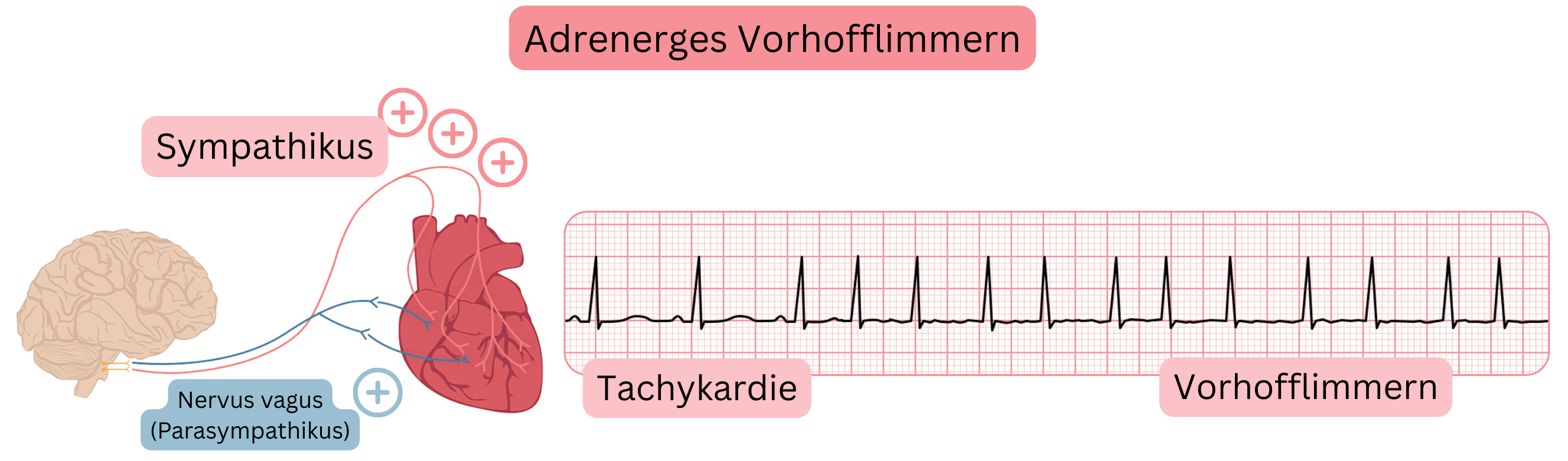
Adrenerges VHF

Vagales VHF
Sportler und vagales VHF
| Vagales vs. adrenerges Vorhofflimmern | |
|---|---|
| Vagales VHF | Adrenerges VHF |
| Häufiger bei jüngeren Patienten (25–60 Jahre) | Häufiger bei älteren Patienten (>60 Jahre) |
| Häufiger bei Männern als bei Frauen (4:1) | Häufiger bei Männern als bei Frauen (2:1) |
| Ohne strukturelle Herzerkrankung | Mit struktureller Herzerkrankung |
Ausgelöst durch parasympathische Stimulation:
|
Ausgelöst durch sympathische Stimulation:
|
| Tritt überwiegend nachts auf | Tritt überwiegend tagsüber auf |
| Geht Bradykardie voraus | Geht Tachykardie voraus |
| Langsame Kammerfrequenz (<100/min) | Schnelle Kammerfrequenz (>100/min) |
| Verschlechtert sich nach Gabe von Betablockern | Bessert sich nach Gabe von Betablockern |
| Seltenere Progression zu persistierendem VHF | Häufigere Progression zu persistierendem VHF |
Zur chronischen Behandlung des vagalen VHF wird empfohlen:
Zur akuten Behandlung des vagalen VHF (wenn der Patient kein Disopyramid einnimmt) wird empfohlen:
Bei vagalem VHF sollten bradykardieinduzierende Medikamente langfristig nicht verabreicht werden:
Beim vagalen VHF liegt das Hauptproblem nicht in der AV-Knotenüberleitung selbst, sondern in einer ausgeprägten vagalen Dominanz in den Vorhöfen, die VHF auslöst:
Eine einzelne niedrige Dosis eines Betablockers oder von Verapamil/Diltiazem vor Flecainid bei vagalem VHF:
| Vagales Vorhofflimmern | Klasse |
|---|---|
| Zur langfristigen Behandlung des vagalen Vorhofflimmerns wird Disopyramid empfohlen. | I |
| Zur akuten Behandlung des vagalen VHF (wenn der Patient kein Disopyramid einnimmt) wird die „Pill-in-the-Pocket“-Strategie mit Flecainid empfohlen. 30 Minuten vor Flecainid wird zur Prävention einer 1:1-Überleitung eines Vorhofflatterns ein AV-knotenverlangsamendes Medikament (Betablocker, Verapamil, Diltiazem) empfohlen. | I |
Zur Behandlung des vagalen Vorhofflimmerns können folgende Antiarrhythmika erwogen werden:
|
IIb |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
