

La complicanza più grave della cardioversione (farmacologica o elettrica) è l’ictus cardioembolico.
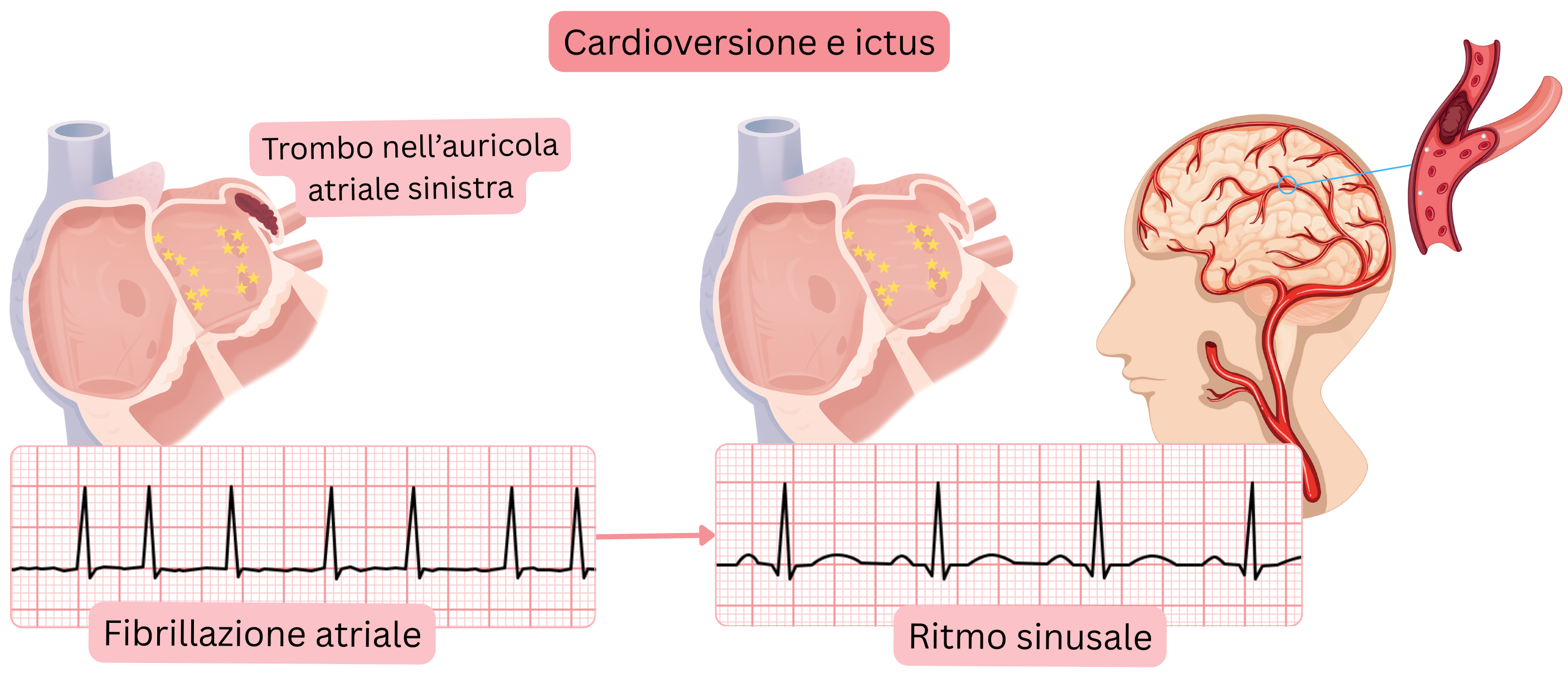
Prima di qualsiasi cardioversione, deve essere escluso un trombo in atrio sinistro, in particolare nell’auricola sinistra.
Un parametro che riflette il rischio di formazione di trombo nell’auricola è la velocità di svuotamento dell’auricola sinistra,
| Velocità di svuotamento dell’auricola sinistra e rischio di formazione di trombo nell’auricola | |
|---|---|
| Velocità di svuotamento | Rischio trombotico – FA persistente/permanente in terapia anticoagulante |
| < 20 cm/s | 15–20 % |
| 20–40 cm/s | 5–10 % |
| 40–50 cm/s | < 2–5 % |
| > 50 cm/s | < 1 % |
Tutti i sistemi di punteggio focalizzati sul rischio tromboembolico nella FA (attualmente il punteggio CHA2DS2-VA)
Non è disponibile un sistema di punteggio che rifletta il rischio di formazione di trombo nell’atrio sinistro (auricola).
| Rischio di embolizzazione di un trombo dall’auricola sinistra | ||
|---|---|---|
| Condizione | Rischio | Intervallo temporale |
| Senza anticoagulazione | 5–20 % | entro 1 anno |
| Con anticoagulazione | < 2 % | entro 1 anno |
| Durante la cardioversione | 10–15 % | peri-procedurale |
Se il paziente presenta un trombo atriale, più frequentemente nell’auricola, allora
| Risoluzione del trombo in terapia anticoagulante | ||
|---|---|---|
| Durata del trattamento | Probabilità di risoluzione del trombo | Nota |
| 4 settimane | 50–70 % | NOAC o warfarin |
| 6–12 settimane | 70–80 % | NOAC o warfarin |
L’ictus cardioembolico durante e dopo cardioversione può verificarsi per:
Stunning atriale
Stunning atriale – fattori di rischio ecocardiografici:
L’anticoagulazione è indicata per 4 settimane prima della cardioversione (farmacologica o elettrica),
| TEE prima della cardioversione – indicazioni nonostante anticoagulazione |
|---|
| Anamnesi di attacco ischemico transitorio (TIA) |
| Anamnesi di ictus |
| Assunzione irregolare di anticoagulanti |
| INR < 2 (in terapia con warfarin) |
| Anamnesi di trombo intracardiaco (soprattutto nell’auricola sinistra) |
| Anamnesi di velocità di svuotamento dell’auricola sinistra < 20 cm/s |
Il paziente non deve necessariamente ricevere 4 settimane di anticoagulazione prima della cardioversione
Il rischio di ictus cardioembolico entro i primi 30 giorni dopo cardioversione (farmacologica o elettrica)
L’anticoagulazione viene sempre somministrata per 4 settimane dopo cardioversione elettrica (indipendentemente da successo o insuccesso),
L’anticoagulazione viene sempre somministrata per 4 settimane dopo cardioversione farmacologica,
L’anticoagulazione non deve essere somministrata dopo cardioversione farmacologica inefficace,
Prima di cardioversione urgente o acuta, la prevenzione del tromboembolismo può includere:
| Anticoagulazione e cardioversione | Classe |
|---|---|
| Prima della cardioversione elettiva (farmacologica o elettrica) della fibrillazione/flutter atriale, è raccomandata almeno 4 settimane di anticoagulazione (NOAC o warfarin), indipendentemente dal punteggio CHA₂DS₂-VA. | I |
| Prima della cardioversione elettiva (farmacologica o elettrica) della fibrillazione/flutter atriale, è raccomandata ecocardiografia transesofagea (non più vecchia di 24 ore) per escludere trombo in atrio sinistro se il paziente non ha ricevuto anticoagulazione per almeno 4 settimane prima della cardioversione. | I |
Il trombo in atrio sinistro è considerato escluso se sono soddisfatti tutti i seguenti criteri:
|
I |
| Dopo cardioversione (farmacologica o elettrica), è raccomandata anticoagulazione per almeno 4 settimane, indipendentemente dal successo della cardioversione, dalla presenza di ritmo sinusale (durante queste 4 settimane) e indipendentemente dal punteggio CHA₂DS₂-VA. | I |
Queste linee guida sono non ufficiali e non rappresentano linee guida formali emesse da alcuna società professionale di cardiologia. Sono destinate esclusivamente a scopi educativi e informativi.
