

La complication la plus grave de la cardioversion (pharmacologique ou électrique) est l’AVC cardioembolique.
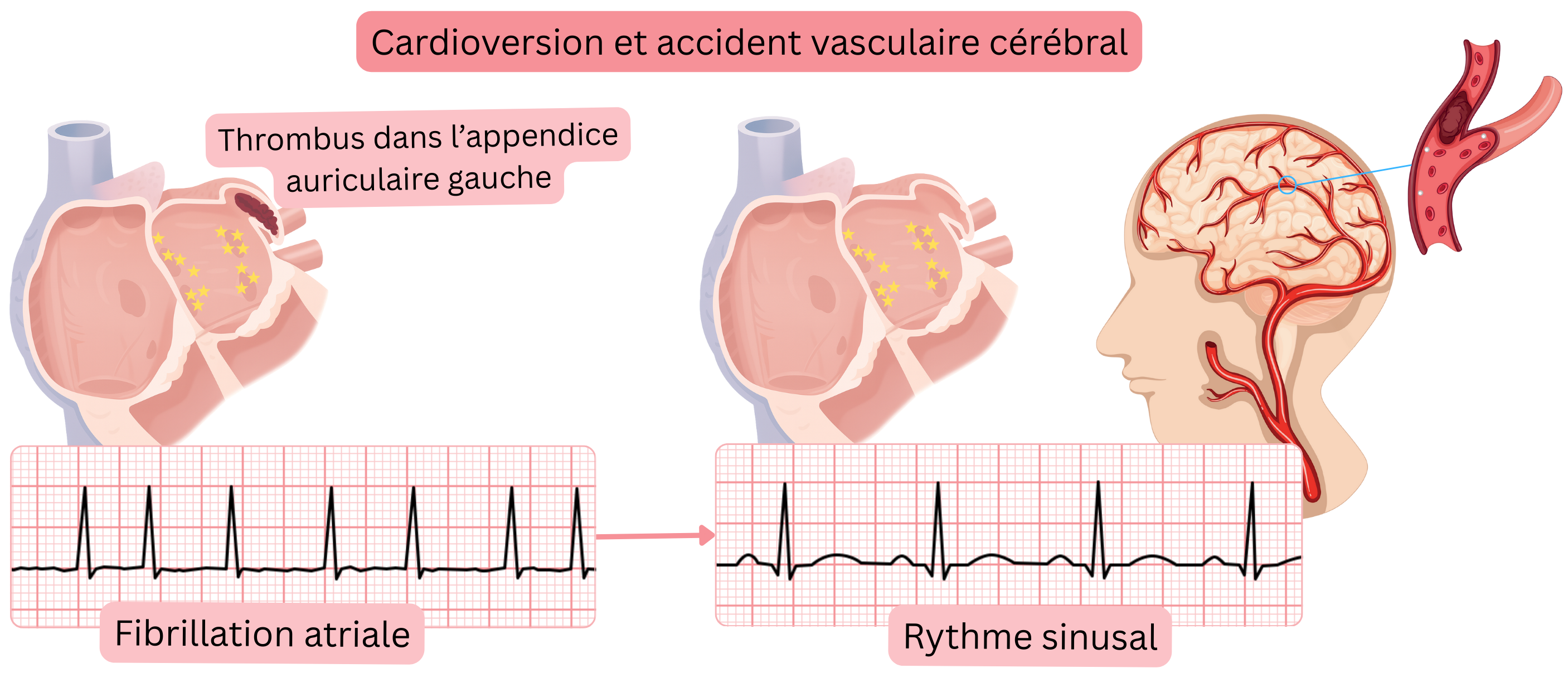
Avant toute cardioversion, un thrombus de l’oreillette gauche doit être exclu, en particulier dans l’appendice auriculaire gauche.
Un paramètre reflétant le risque de formation de thrombus dans l’appendice est la vitesse de vidange de l’appendice auriculaire gauche,
| Vitesse de vidange de l’appendice auriculaire gauche et risque de formation de thrombus dans l’appendice | |
|---|---|
| Vitesse de vidange | Risque thrombotique – FA persistante/permanente sous anticoagulation |
| < 20 cm/s | 15–20 % |
| 20–40 cm/s | 5–10 % |
| 40–50 cm/s | < 2–5 % |
| > 50 cm/s | < 1 % |
Tous les scores centrés sur le risque thromboembolique en cas de FA (actuellement le score CHA2DS2-VA)
Un score reflétant le risque de formation de thrombus dans l’oreillette gauche (appendice) n’est pas disponible.
| Risque d’embolisation d’un thrombus à partir de l’appendice auriculaire gauche | ||
|---|---|---|
| Situation | Risque | Délai |
| Sans anticoagulation | 5–20 % | dans l’année |
| Sous anticoagulation | < 2 % | dans l’année |
| Pendant la cardioversion | 10–15 % | péri-procédural |
Si le patient présente un thrombus atrial, le plus souvent dans l’appendice, alors
| Résolution du thrombus sous anticoagulation | ||
|---|---|---|
| Durée de traitement | Probabilité de résolution du thrombus | Remarque |
| 4 semaines | 50–70 % | AOD ou warfarine |
| 6–12 semaines | 70–80 % | AOD ou warfarine |
Un AVC cardioembolique pendant et après la cardioversion peut survenir en raison de :
Sidération atriale
Sidération atriale – facteurs de risque échocardiographiques :
L’anticoagulation est indiquée pendant 4 semaines avant la cardioversion (pharmacologique ou électrique),
| ETO avant cardioversion – indications malgré anticoagulation |
|---|
| Antécédent d’accident ischémique transitoire (AIT) |
| Antécédent d’AVC |
| Prise irrégulière d’anticoagulant |
| INR < 2 (sous warfarine) |
| Antécédent de thrombus intracardiaque (en particulier dans l’appendice auriculaire gauche) |
| Antécédent de vitesse de vidange de l’appendice auriculaire gauche < 20 cm/s |
Le patient n’a pas besoin de recevoir 4 semaines d’anticoagulation avant la cardioversion
Le risque d’AVC cardioembolique au cours des 30 premiers jours après cardioversion (pharmacologique ou électrique)
L’anticoagulation est toujours administrée pendant 4 semaines après cardioversion électrique (indépendamment du succès ou de l’échec),
L’anticoagulation est toujours administrée pendant 4 semaines après cardioversion pharmacologique,
L’anticoagulation n’a pas besoin d’être administrée après une cardioversion pharmacologique inefficace,
Avant une cardioversion urgente ou aiguë, la prévention du thromboembolisme peut inclure :
| Anticoagulation et cardioversion | Classe |
|---|---|
| Avant une cardioversion programmée (pharmacologique ou électrique) d’une fibrillation atriale/flutter, au moins 4 semaines d’anticoagulation (AOD ou warfarine) sont recommandées, indépendamment du score CHA₂DS₂-VA. | I |
| Avant une cardioversion programmée (pharmacologique ou électrique) d’une fibrillation atriale/flutter, une échocardiographie transœsophagienne (datant de moins de 24 heures) est recommandée afin d’exclure un thrombus de l’oreillette gauche si le patient n’a pas reçu d’anticoagulation pendant au moins 4 semaines avant la cardioversion. | I |
Un thrombus de l’oreillette gauche est considéré comme exclu si tous les critères suivants sont remplis :
|
I |
| Après cardioversion (pharmacologique ou électrique), une anticoagulation est recommandée pendant au moins 4 semaines, indépendamment du succès de la cardioversion, de la présence d’un rythme sinusal (durant ces 4 semaines) et indépendamment du score CHA₂DS₂-VA. | I |
Ces recommandations sont non officielles et ne représentent pas des recommandations formelles émises par une société professionnelle de cardiologie. Elles sont destinées uniquement à des fins éducatives et informatives.
