

Hämodynamische Instabilität bei Vorhofflimmern (VHF):
Relative hämodynamische Instabilität bei VHF:
Hämodynamische Instabilität tritt häufig bei tachykardem VHF mit einer Kammerfrequenz >150/min auf. Ein solcher Patient ist tachypnoisch, dyspnoisch und erschöpft. Tachykardes VHF wird am häufigsten ausgelöst durch:
Akuter kritischer Zustand

| Akuter kritischer Zustand und Inzidenz von Vorhofflimmern (VHF) | |
|---|---|
| Akuter kritischer Zustand | Inzidenz von VHF (%) |
| Herzchirurgie | 30 – 60 % |
| Akute Herzinsuffizienz | 25 – 50 % |
| Sepsis | 20 – 46 % |
| Akutes Atemnotsyndrom (ARDS) | 20 – 40 % |
| Schlaganfall | 10 – 30 % |
| Myokardinfarkt (STEMI / NSTEMI) | 10 – 22 % |
| Intensivpatienten | 5 – 25 % |
| Lungenembolie | 5 – 15 % |
| Schwere Blutung | 3 – 5 % |
Akuter Hochrisiko-Zustand
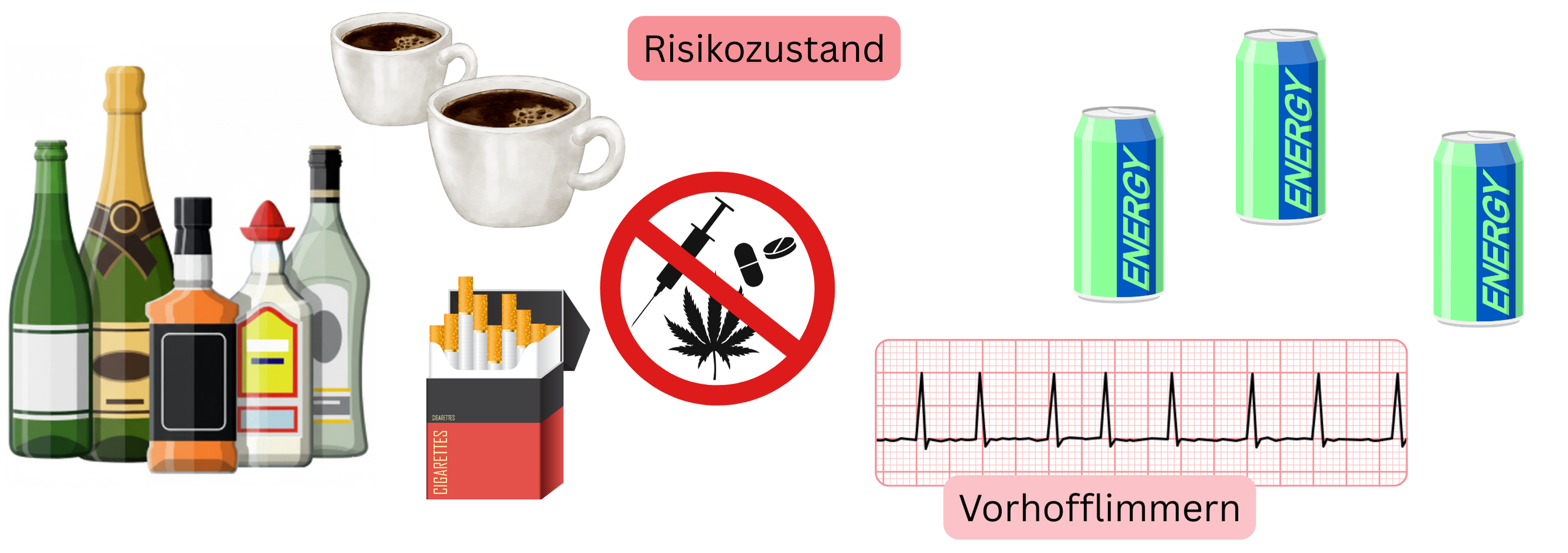
| Akuter Hochrisiko-Zustand und Inzidenz von Vorhofflimmern (VHF) | |
|---|---|
| Akuter Hochrisiko-Zustand | Inzidenz von VHF (%) |
| Alkoholabusus | 20 – 30 % |
| Drogenkonsum (Kokain, Methamphetamin, Ecstasy) | 5 – 15 % |
| Extreme körperliche Belastung | 2 – 4 % |
| Extremer Stress | 2 – 4 % |
| Extreme Sonneneinstrahlung | 1 – 3 % |
| Kaffeeexzess | 1 – 2 % |
| Energy-Drink-Exzess | 1 – 2 % |
| Drogenkonsum (Marihuana) | 1 – 2 % |
Ein akuter kritischer oder Hochrisiko-Zustand kann eine VHF-Episode auslösen oder verschlechtern. Anhand der Anamnese werden 4 klinische Situationen unterschieden:
| Akute Zustände und Vorhofflimmern | Klasse |
|---|---|
| Eine elektrische Kardioversion wird bei hämodynamisch instabilen Patienten mit Vorhofflimmern (VHF) empfohlen. | I |
| Intravenöses Landiolol wird zur akuten Frequenzkontrolle bei relativ hämodynamisch instabilen Patienten mit VHF empfohlen. | I |
| Ein intravenöser Betablocker (Esmolol, Atenolol, Metoprolol) kann zur akuten Frequenzkontrolle bei relativ hämodynamisch instabilen Patienten mit VHF erwogen werden. | IIa |
Nach Behandlung und Stabilisierung des akuten Zustands konvertiert das VHF in bis zu 83 % der Fälle innerhalb von 48 Stunden spontan in den Sinusrhythmus.
Die folgende Tabelle fasst die wichtigsten Eigenschaften von Betablockern zusammen,
| Betablocker (intravenös) – Akutbehandlung von Vorhofflimmern (Frequenzkontrolle) | ||||||
|---|---|---|---|---|---|---|
| Betablocker (intravenös) | Dosierung (intravenös) | Wirkbeginn | Wirkdauer | β1/β2-Selektivität | Effekt auf die Herzfrequenz | Effekt auf den Blutdruck |
| Landiolol | Bolus 0,1 – 0,3 mg/kg, anschließend Infusion 1 – 40 µg/kg/min | 1 min | 15 min | 255 | ↓↓ | ≈ 0 |
| Esmolol | Bolus 0,5 mg/kg, anschließend Infusion 50 – 200 µg/kg/min | 2 min | 30 min | 33 | ↓ | ↓ |
| Atenolol | 5 – 10 mg intravenös langsam (über 5 min), Wiederholung nach 10 min möglich | 5 min | 12 Stunden | 5 | ↓ | ↓ |
| Metoprolol | 2,5 – 5 mg intravenös alle 2 – 5 min, max. 15 mg | 20 min | 5 – 8 Stunden | 2 | ↓ | ↓ |
Die folgende Tabelle zeigt die (intravenöse) Dosierung von Betablockern bei tachykardem VHF in Abhängigkeit vom Körpergewicht (50 kg, 70 kg, 100 kg):
| Betablocker (intravenös) – Gewichtsadaptierte Dosierung | |||
|---|---|---|---|
| Betablocker (intravenös) | Patient (50 kg) | Patient (70 kg) | Patient (100 kg) |
| Landiolol | Bolus 5 – 15 mg Infusion 0,05 – 2 mg/min |
Bolus 7 – 21 mg Infusion 0,07 – 2,8 mg/min |
Bolus 10 – 30 mg Infusion 0,1 – 4 mg/min |
| Esmolol | Bolus 25 mg Infusion 2,5 – 10 mg/min |
Bolus 35 mg Infusion 3,5 – 14 mg/min |
Bolus 50 mg Infusion 5 – 20 mg/min |
| Atenolol | 5 – 10 mg (über 5 min) | 5 – 10 mg (über 5 min) | 5 – 10 mg (über 5 min) |
| Metoprolol | 2,5 – 5 mg (über 5 min) | 2,5 – 5 mg (über 5 min) | 2,5 – 5 mg (über 5 min) |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
