

Indikationen für die elektrische Kardioversion bei Vorhofflimmern (VHF):
| Untersuchungen vor elektiver elektrischer Kardioversion bei Vorhofflimmern | ||
|---|---|---|
| Untersuchung | Anforderung | Erläuterung |
| Nüchternheit | > 2 h Flüssigkeiten, > 6 h feste Nahrung | Prävention einer Aspiration während der elektrischen Kardioversion |
| Laborparameter | Blutbild, INR, Na, K, Harnstoff, Kreatinin, CRP, TSH, Mg (≤ 2 Wochen) | Optimierung des inneren Milieus, Beurteilung des Blutungsrisikos |
| EKG | Unmittelbar vor elektrischer Kardioversion | Mögliche spontane Kardioversion |
| Antikoagulation | 4 Wochen vor und 4 Wochen nach elektrischer Kardioversion | Prävention von Thromboembolien |
| Transthorakale Echokardiographie | ≤ 6 Monate | Ventrikelfunktion, Klappen, kardiale Strukturen |
| Transösophageale Echokardiographie | ≤ 1 Tag (wenn keine 4 Wochen Antikoagulation) | Ausschluss eines Thrombus im linken Vorhof |
Elektrische Kardioversion
Die Erfolgsrate der elektrischen Kardioversion steigt um 10–30%.
| Prämedikation vor elektrischer Kardioversion | |||
|---|---|---|---|
| Medikament | Applikationsweg | Dosis | Zeitpunkt vor elektrischer Kardioversion |
| Amiodaron | intravenös | 150–300 mg über 30 Minuten verabreicht | 30–60 Minuten vor elektrischer Kardioversion |
| Amiodaron | oral | 200 mg dreimal täglich (kumulative Dosis 10 g) | 2–3 Wochen vor elektrischer Kardioversion |
| Propafenon | intravenös | 70–150 mg über 10 Minuten verabreicht | Unmittelbar vor elektrischer Kardioversion |
| Propafenon | oral | 225–425 mg zweimal täglich | 2–3 Tage vor elektrischer Kardioversion |
| Flecainid | intravenös | 70–150 mg über 10 Minuten verabreicht | Unmittelbar vor elektrischer Kardioversion |
| Flecainid | oral | 50 mg zweimal täglich | 2–3 Tage vor elektrischer Kardioversion |
| Elektrische Kardioversion bei Vorhofflimmern | Klasse |
|---|---|
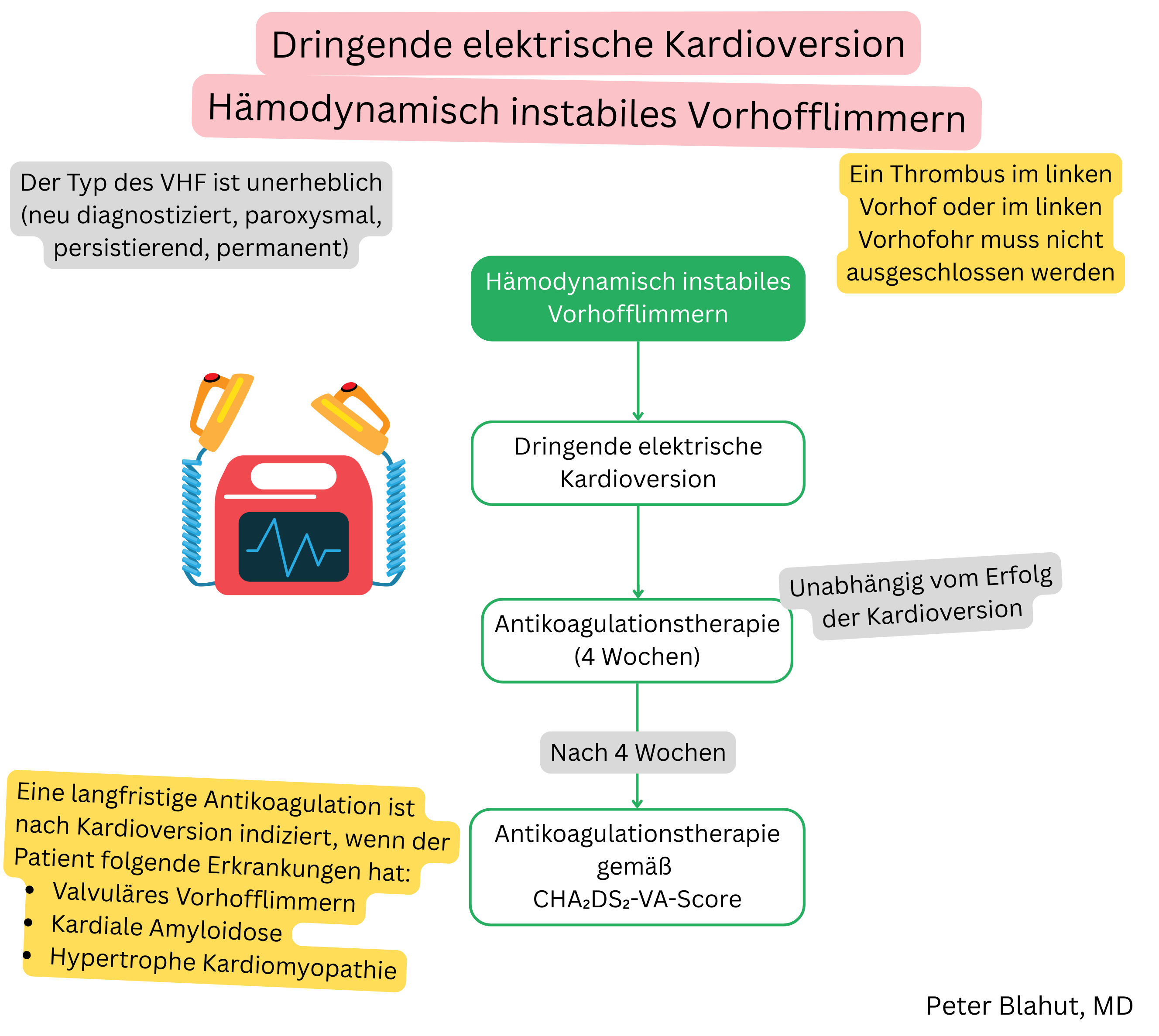
| Eine dringliche elektrische Kardioversion wird bei hämodynamisch instabilen Patienten mit Vorhofflimmern/-flattern empfohlen (ein Ausschluss eines Thrombus im linken Vorhof ist nicht erforderlich). | I |
| Vor elektiver Kardioversion bei Vorhofflimmern/-flattern wird eine Antikoagulation (DOAK oder Warfarin) über mindestens 4 Wochen empfohlen, unabhängig vom CHA₂DS₂-VA-Score. | I |
| Vor elektiver Kardioversion bei Vorhofflimmern/-flattern wird eine transösophageale Echokardiographie (nicht älter als 24 Stunden) zum Ausschluss eines Thrombus im linken Vorhof empfohlen, wenn vor der Kardioversion keine Antikoagulation über mindestens 4 Wochen erfolgt ist. | I |
Eine transösophageale Echokardiographie wird vor jeder Kardioversion (pharmakologisch oder elektrisch) empfohlen, wenn in der Anamnese besteht:
|
I |
| Bei jedem Patienten mit persistierendem Vorhofflimmern/-flattern sollte mindestens ein Kardioversionsversuch (elektrisch oder pharmakologisch) erfolgen. | IIa |
| Eine elektrische Kardioversion als diagnostische Maßnahme sollte bei persistierendem Vorhofflimmern/-flattern mit Verdacht auf tachykardieinduzierte Kardiomyopathie erwogen werden. | IIa |
| Eine elektive Kardioversion wird nicht empfohlen, wenn das Vorhofflimmern > 24 Stunden besteht und ein Thrombus im linken Vorhof nicht ausgeschlossen wurde (unzureichende Antikoagulation ≥ 4 Wochen oder fehlende transösophageale Echokardiographie nicht älter als 24 Stunden). | III |
| Nach elektrischer Kardioversion wird eine Antikoagulation für mindestens 4 Wochen empfohlen, unabhängig vom Erfolg der Kardioversion, vom Vorliegen eines Sinusrhythmus (in diesen 4 Wochen) und unabhängig vom CHA₂DS₂-VA-Score. | I |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
