

Klassifikation:
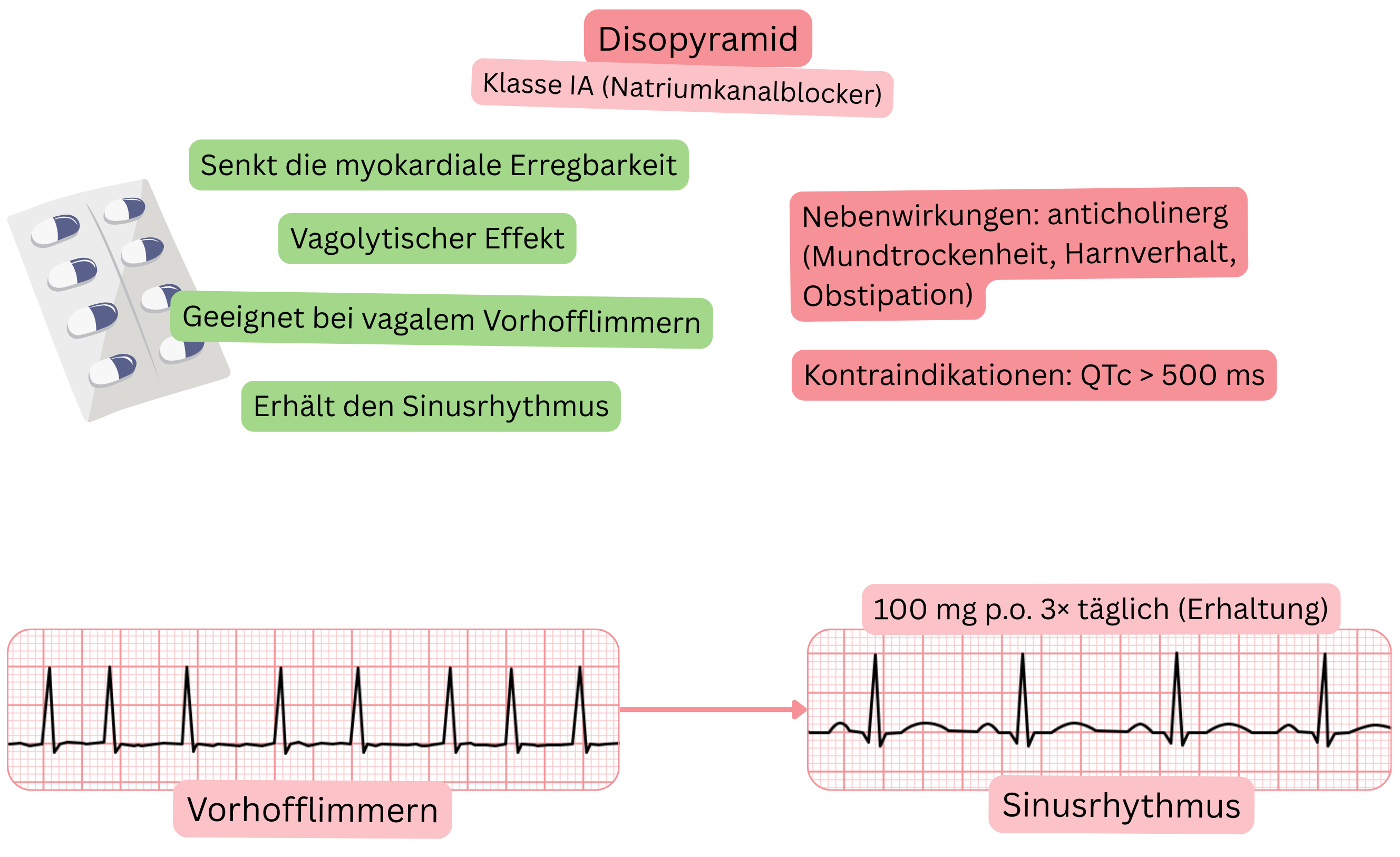
Wirkmechanismus:
Effekt bei VHF:
| Disopyramid und Vorhofflimmern (VHF) |
|---|
| Handelsnamen |
| Disopyramide, Disopiramida, Disopyramidum, Dirytmin, Durbis, Rythmodan |
| Indikationen |
|
| Dosierung |
|
| Wirkbeginn |
|
| Wirkung |
Erhalt des Sinusrhythmus (paroxysmales oder persistierendes VHF) nach 1 Jahr
|
| Wirkdauer |
|
| Kontraindikationen |
|
Patientenüberwachung während einer Disopyramid-Therapie:
| Patientenüberwachung nach Einleitung von Disopyramid | ||
|---|---|---|
| Zeit nach Einleitung | Zu kontrollieren | Grund für Therapieabbruch |
| Woche 1 |
EKG (QTc, QRS) Nierenfunktion, Elektrolyte (K⁺, Mg²⁺) Anticholinerge Symptome |
QTc > 500 ms QRS-Verbreiterung > 25% Anticholinerge Symptome Arrhythmien (Torsades de pointes) Elektrolytstörung oder Nierenfunktionsverschlechterung |
| 3 Monate |
EKG (QTc, QRS) Nierenfunktion, Elektrolyte (K⁺, Mg²⁺) Anticholinerge Symptome |
QTc > 500 ms QRS-Verbreiterung > 25% Anticholinerge Symptome Arrhythmien (Torsades de pointes) Elektrolytstörung oder Nierenfunktionsverschlechterung |
| 6–12 Monate |
Echokardiographie Langzeitverträglichkeit der Therapie |
Ejektionsfraktion < 40 % Schlechte Verträglichkeit oder fehlende Wirksamkeit |
Nebenwirkungen:
Disopyramid und Procainamid gehören zur Klasse IA der Antiarrhythmika, haben jedoch unterschiedliche Eigenschaften.
| Disopyramid vs. Procainamid und Vorhofflimmern | ||
|---|---|---|
| Eigenschaft | Disopyramid | Procainamid |
| Klasse | IA + anticholinerger (vagolytischer) Effekt | IA (Na⁺-Kanalblocker) |
| Applikationsweg | Oral (chronische Rezidivprophylaxe) | Intravenös (akute Konversion von VHF, insbesondere bei WPW) |
| Präexzitiertes VHF (WPW) | Nein – nicht geeignet | Ja – wirksam und sicher |
| Vagales VHF | Ja – Erstlinientherapie, supprimiert den Vagustonus | Neutraler Effekt, keine vagolytische Aktivität |
| Erhalt des Sinusrhythmus | Wirksam vor allem bei vagalem VHF | Nein – nicht zur Langzeittherapie eingesetzt |
| Hauptrisiken |
QT-Verlängerung, Torsades de pointes, anticholinerge Nebenwirkungen (Mundtrockenheit, Harnverhalt) |
Hypotonie, QT-Verlängerung, lupusähnliches Syndrom |
Diese Leitlinien sind inoffiziell und stellen keine offiziellen Leitlinien dar, die von einer kardiologischen Fachgesellschaft herausgegeben wurden. Sie dienen ausschließlich zu Bildungs- und Informationszwecken.
