

يجب أن يخضع كل مريض لديه تشخيص حديث للرجفان الأذيني (AF) لتقييم شامل من أجل
يُعد علاج الأمراض المرافقة وعوامل الخطورة أحد الركائز الأساسية في تدبير AF. ويعتمد التدبير الشامل للرجفان الأذيني على خوارزمية SKC:
قد يحدث AF المشخَّص حديثًا تلقائيًا أو نتيجة مُحفِّز. ويمكن لهذا المُحفِّز أن يثير AF أيضًا في المستقبل. وقد يكون المُحفِّز:
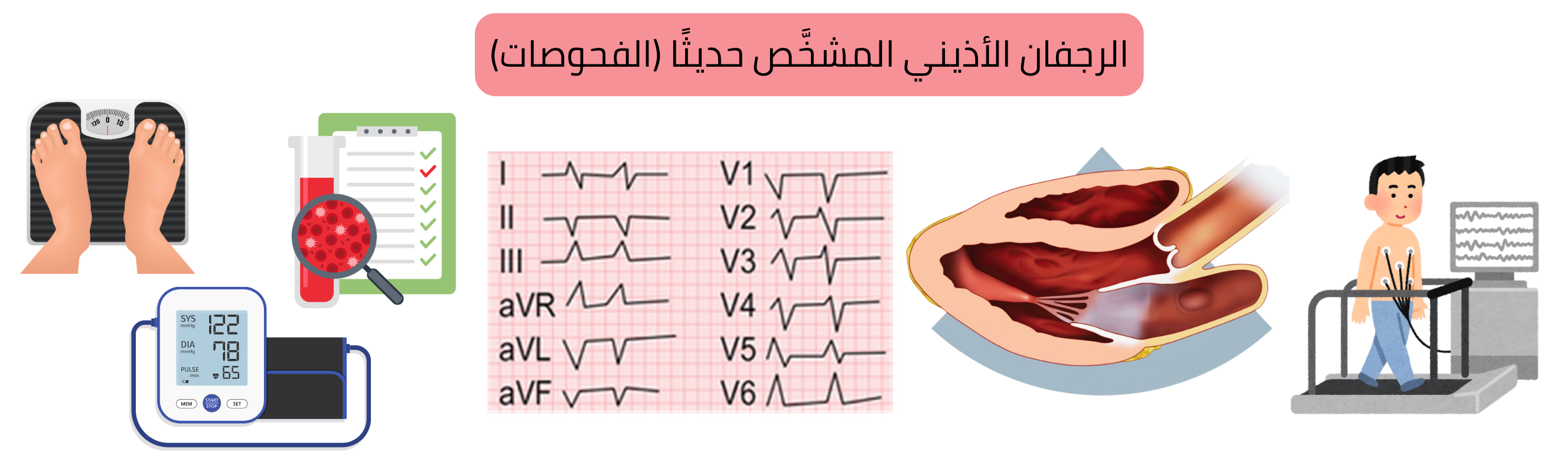
| الاستقصاءات لدى مريض لديه تشخيص حديث للرجفان الأذيني | الفئة |
|---|---|
|
يُوصى بإجراء الاستقصاءات التالية لدى كل مريض لديه تشخيص حديث للـ AF:
|
I |
يُعد التقييم الشامل لدى المريض ذي التشخيص الحديث للـ AF أمرًا ضروريًا، إذ قد لا تكون أعراض المريض ناجمة عن AF. فعلى سبيل المثال، قد يعاني المريض من AF وضيق نفس، لكن يكون ضيق النفس ناجمًا عن فقر الدم وليس عن AF.
يتطلب AF المشخَّص حديثًا وغير المستقر ديناميكيًا دمويًا علاجًا عاجلًا وغالبًا إدخالًا إلى المستشفى.
يلخّص الجدول التالي الاستقصاءات الأساسية لدى المريض ذي التشخيص الحديث للـ AF.
| الاستقصاءات الأساسية في الرجفان الأذيني المشخَّص حديثًا | |
|---|---|
| ECG ذو 12 اشتقاقًا |
أثناء AF، يُركَّز على:
|
| تحاليل مخبرية |
تحاليل مخبرية مع التركيز على:
|
| تخطيط صدى القلب عبر جدار الصدر (TTE) |
يركّز TTE على:
|
| اختبار الجهد (ECG إجهادي) |
يركّز على:
|
| تصوير الشرايين التاجية بالتصوير المقطعي المحوسب (CT) |
يركّز على:
|
عند وجود استطباب محدد في AF، تُجرى الاستقصاءات الموسعة التالية.
| الاستقصاءات الموسعة في الرجفان الأذيني | |
|---|---|
| تخطيط صدى القلب عبر المريء (TEE) |
يركّز على:
|
| تصوير الشرايين التاجية الانتقائي |
يركّز على:
|
| التداخل التاجي عبر الجلد (PCI) | في حال وجود مرض شريان تاجي مثبت ومُستطب لإجراء PCI. |
| التصوير بالرنين المغناطيسي القلبي |
يركّز على:
|
| تصوير الدماغ المقطعي المحوسب (مع تصوير وعائي) |
يركّز على:
|
| التصوير بالرنين المغناطيسي للدماغ |
يركّز على:
|
هذه الإرشادات غير رسمية ولا تمثل إرشادات رسمية صادرة عن أي جمعية مهنية في أمراض القلب. وهي مخصصة لأغراض تعليمية وإعلامية فقط.
