

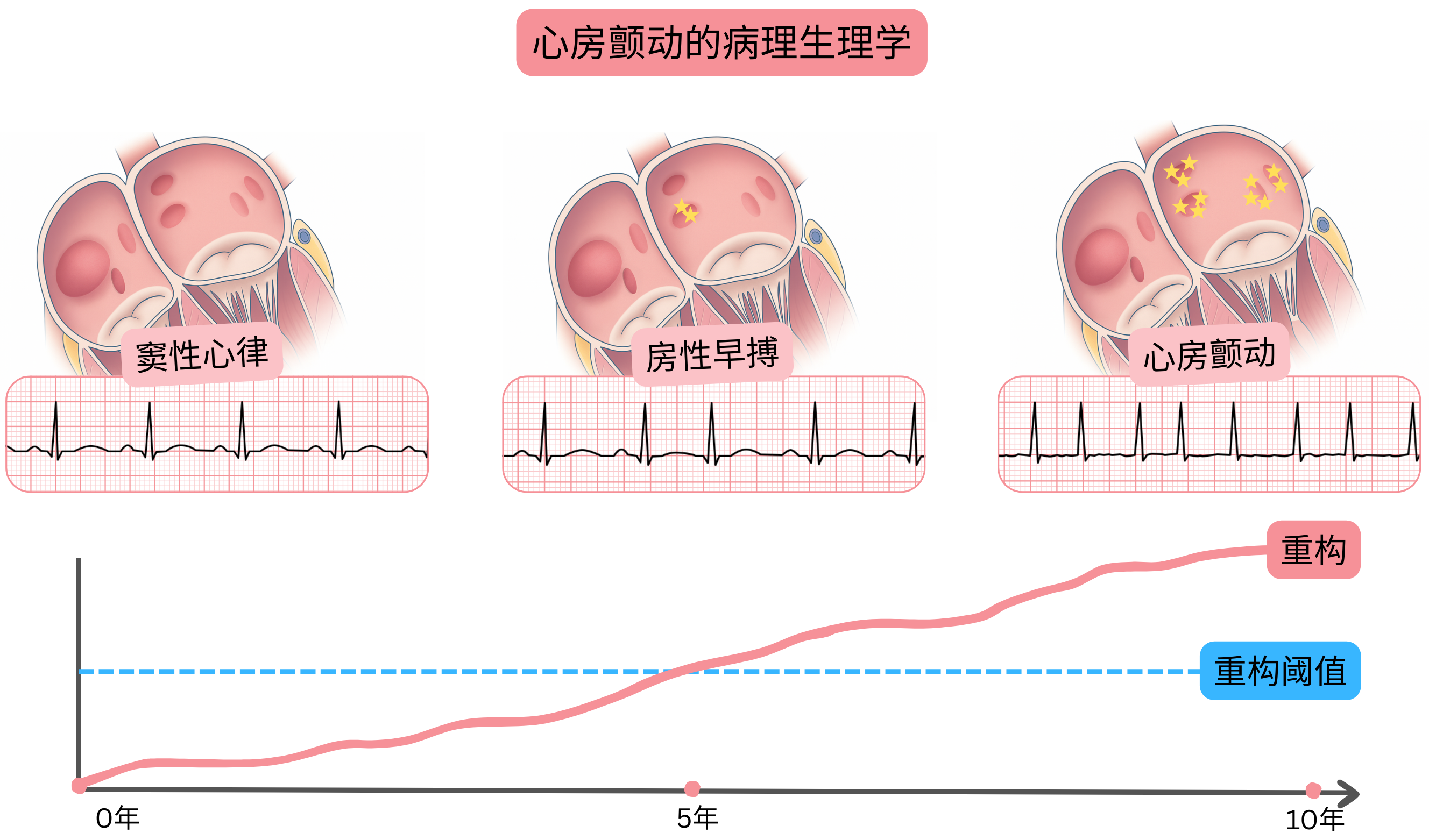
当心房发生结构、机械或电生理重构所致的电学异常时,即形成心房颤动的基质(触发因素与基质)。心房重构可分为:
急性心房重构
慢性心房重构
心房重构导致心房内形成触发因素,出现多个电活动灶(5–20个)独立产生冲动并激活基质,冲动频率达300–600次/分。此时心房不再产生同步收缩,而呈颤动状态。
重构最常起始于左心房肺静脉开口区域,触发因素与基质在该区域逐渐形成。所谓开口是指肺静脉与左心房相连接的解剖区域。随后,重构在5–15年内逐步扩展至整个左心房,并部分累及右心房。

| 心房颤动的病理生理机制 |
|---|
| 心房颤动的基质(触发因素与基质)最常由心房心肌病所致。 |
| 颤动前状态表现为起源于肺静脉开口区域的房性期前收缩或房性心动过速,部分情况下可在心电图上显示。 |
| 颤动前状态在6–12个月内进展为阵发性心房颤动。 |
| 阵发性心房颤动最常由起源于肺静脉开口区域的房性期前收缩或房性心动过速所触发。 |
肺静脉开口区域的电生理特性不同于心房肌。该区域自主神经纤维分布最为密集,且不应期较短。因此,即使轻度重构亦易在开口区域形成电活动灶(触发因素),通过触发活动或异常自律性产生冲动。这些电活动灶进一步产生房性期前收缩或房性心动过速,从而激活基质并诱发心房颤动(房颤)。
颤动前状态
重构阈值
心房颤动的触发因素
心房颤动发作

预激性心房颤动
这些指南为非官方内容,并不代表任何专业心脏病学学会发布的正式指南。其仅供教育和信息参考之用。
