Fisiopatología de la fibrilación auricular
El sustrato (desencadenante y sustrato) de la fibrilación auricular (FA) se desarrolla cuando se produce un trastorno eléctrico de las aurículas como consecuencia del remodelado auricular (estructural, mecánico o eléctrico). El remodelado auricular puede ser:
- Agudo (en el transcurso de varias horas)
- Crónico (a lo largo de varios años)
Remodelado auricular agudo
- Se desarrolla en el transcurso de varias horas durante una situación crítica aguda (p. ej., infarto de miocardio).
- El remodelado agudo a menudo se resuelve tras el tratamiento de la situación crítica.
- El remodelado agudo suele ser reversible.
Remodelado auricular crónico
- Se desarrolla a lo largo de varios años debido a miocardiopatía auricular (ACMP).
- El 10% se desarrolla espontáneamente sin factores de riesgo (ACMP genética).
- El 90% se desarrolla debido a factores de riesgo.
- El remodelado crónico es irreversible.
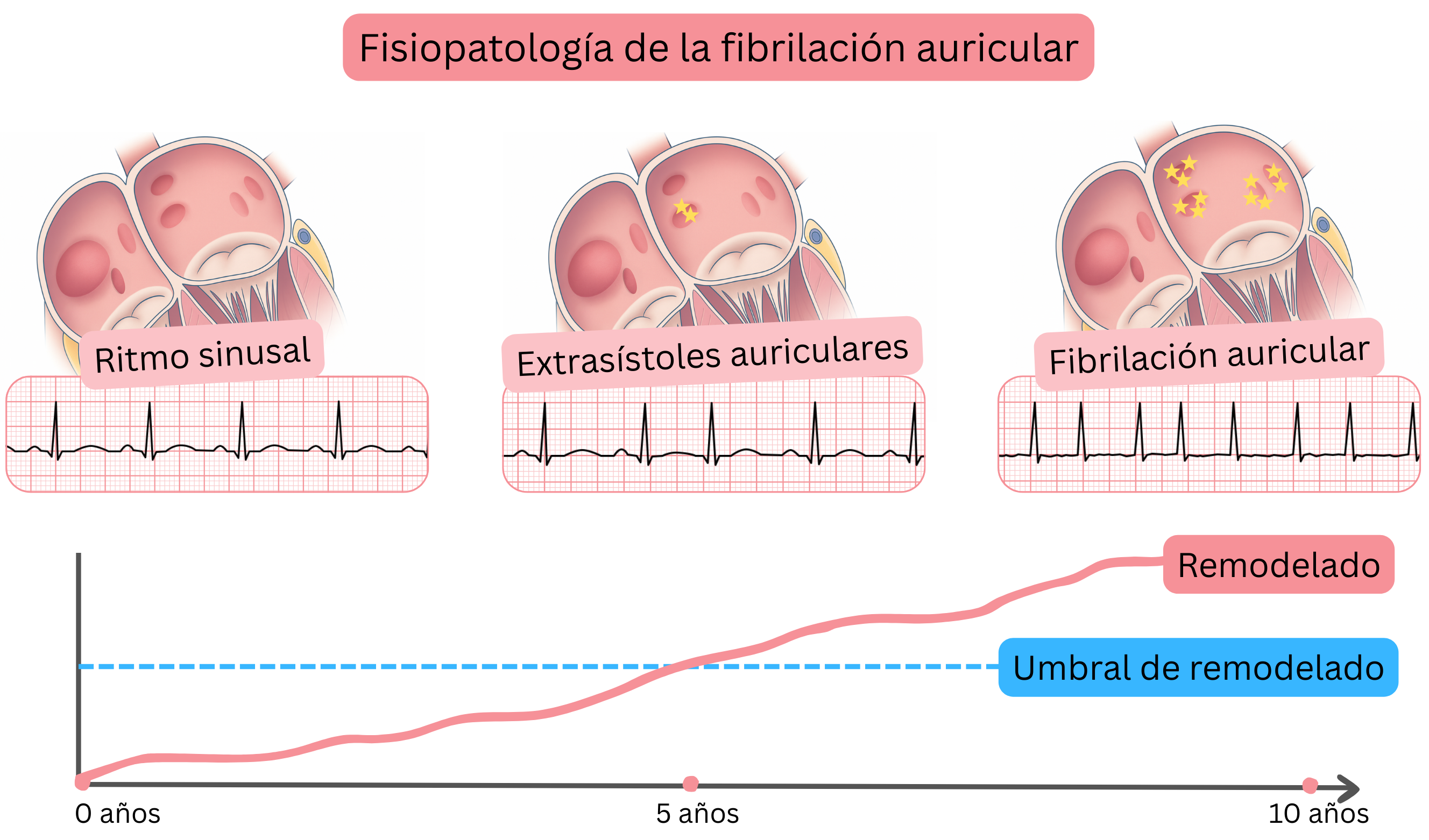
El remodelado auricular conduce al desarrollo de un desencadenante en las aurículas, con múltiples focos eléctricos (5–20) que generan impulsos de forma independiente y activan el sustrato. La frecuencia resultante de los impulsos es de 300–600/min. Las aurículas dejan de producir una sístole sincrónica y, en su lugar, fibrilan —«tiemblan»—.
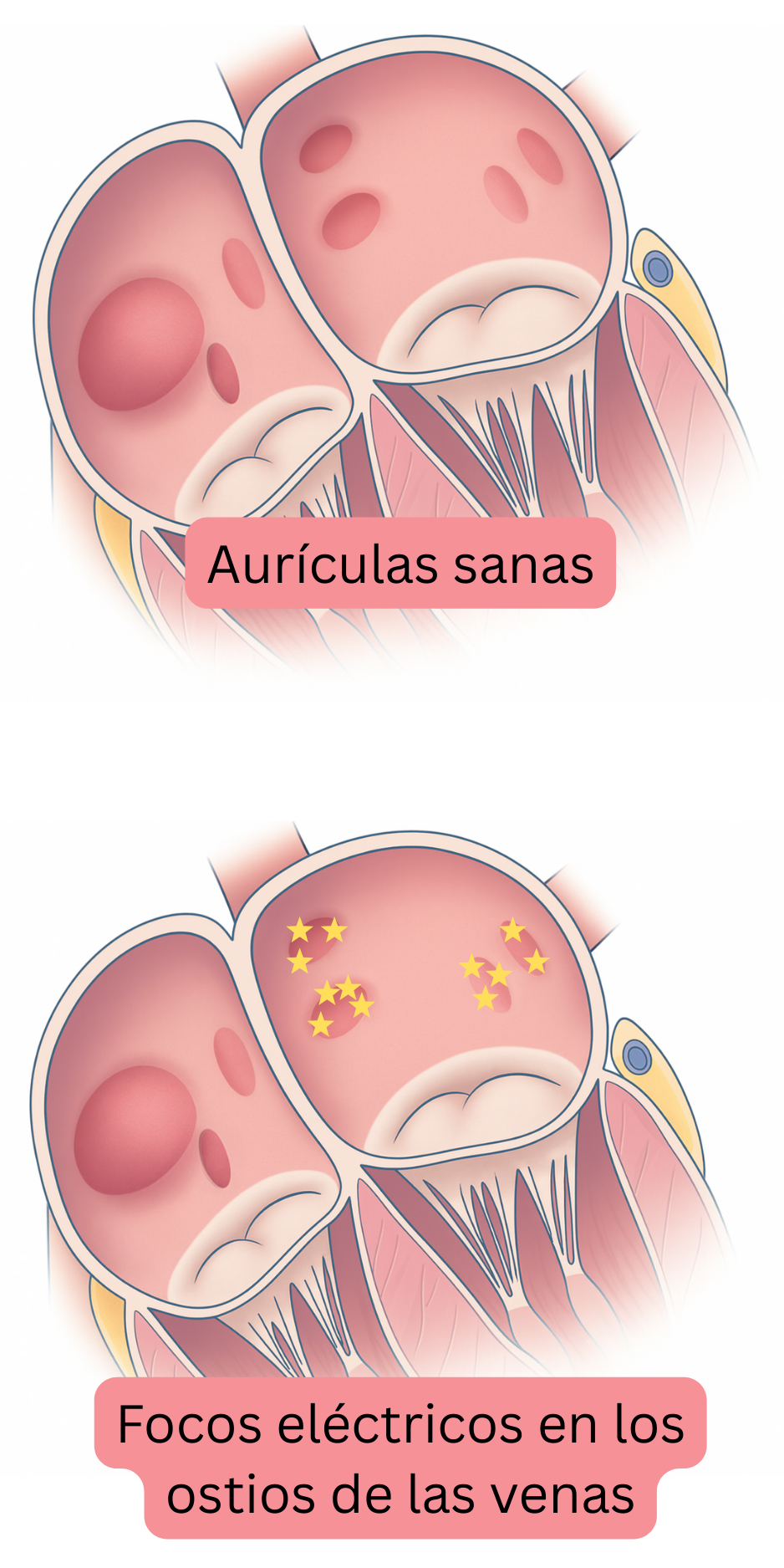
El remodelado comienza con mayor frecuencia en la región de los ostios de las venas pulmonares en la aurícula izquierda, donde se desarrollan gradualmente tanto el desencadenante como el sustrato de la FA. El ostio es la región anatómica donde la vena pulmonar se conecta con la aurícula izquierda. Posteriormente, el remodelado se extiende progresivamente a toda la aurícula izquierda y parcialmente a la aurícula derecha en un periodo de 5–15 años.
| Fisiopatología de la fibrilación auricular |
| El sustrato (desencadenante y sustrato) de la fibrilación auricular se desarrolla con mayor frecuencia debido a miocardiopatía auricular. |
| El estado prefibrilatorio consiste en extrasístoles auriculares o taquicardia auricular originadas en la región de los ostios de las venas pulmonares, que en ocasiones pueden ser visibles en el ECG. |
| El estado prefibrilatorio progresa en un plazo de 6–12 meses hacia fibrilación auricular paroxística. |
| La fibrilación auricular paroxística es desencadenada con mayor frecuencia por extrasístoles auriculares o taquicardia auricular originadas en los ostios de las venas pulmonares. |
Los ostios de las venas pulmonares tienen propiedades electrofisiológicas diferentes en comparación con el miocardio auricular. Los ostios contienen la mayor densidad de fibras nerviosas autonómicas y presentan un periodo refractario corto. Por lo tanto, incluso un remodelado mínimo en la región ostial conduce fácilmente al desarrollo de focos (desencadenantes) que generan impulsos mediante actividad desencadenada o automatismo anómalo. Estos focos generan posteriormente extrasístoles auriculares o taquicardia auricular, que activan el sustrato e inician la FA.
Estado prefibrilatorio
- En los ostios de las venas pulmonares remodelados, inicialmente se desarrollan extrasístoles auriculares (desencadenantes) o taquicardia auricular de corta duración (<60 s). Estas arritmias muy raramente pueden registrarse en el ECG o en la monitorización Holter.
- Esto representa el denominado estado prefibrilatorio; el paciente aún no presenta FA, pero en un futuro próximo (en un plazo de 6–12 meses) la aurícula izquierda alcanza el denominado umbral de remodelado y se desarrolla FA.
Umbral de remodelado
- Si el remodelado supera el umbral de remodelado (se desarrolla el sustrato), aparece FA.
- La FA se desarrolla cuando las extrasístoles auriculares o la taquicardia auricular procedentes de los ostios de las venas pulmonares (desencadenantes) activan focos en los ostios y en el miocardio auricular izquierdo (sustrato). Estos focos generan entonces impulsos a una frecuencia de 300–600/min.
- La FA comienza con mayor frecuencia como FA paroxística (termina espontáneamente en un plazo de 7 días).
Desencadenante de la fibrilación auricular
- La FA se desencadena con mayor frecuencia por extrasístoles auriculares o taquicardia auricular.
- Los latidos prematuros o la taquicardia se originan con mayor frecuencia en focos situados en los ostios de las venas pulmonares, aunque también pueden localizarse fuera de la región ostial.
Episodio de fibrilación auricular
- Durante un episodio de FA, los impulsos surgen en focos eléctricos (dentro del sustrato) de forma independiente a una frecuencia de 300–600/min. El nodo sinusal se desactiva porque está continuamente despolarizado por los impulsos procedentes de estos focos.
- Las aurículas se despolarizan de forma asincrónica y fibrilan de manera no coordinada a una frecuencia de 300–600/min.
- La actividad eléctrica auricular se transmite de forma irregular a los ventrículos a través del nodo AV, que actúa como filtro, con mayor frecuencia con una frecuencia ventricular de <100/min.
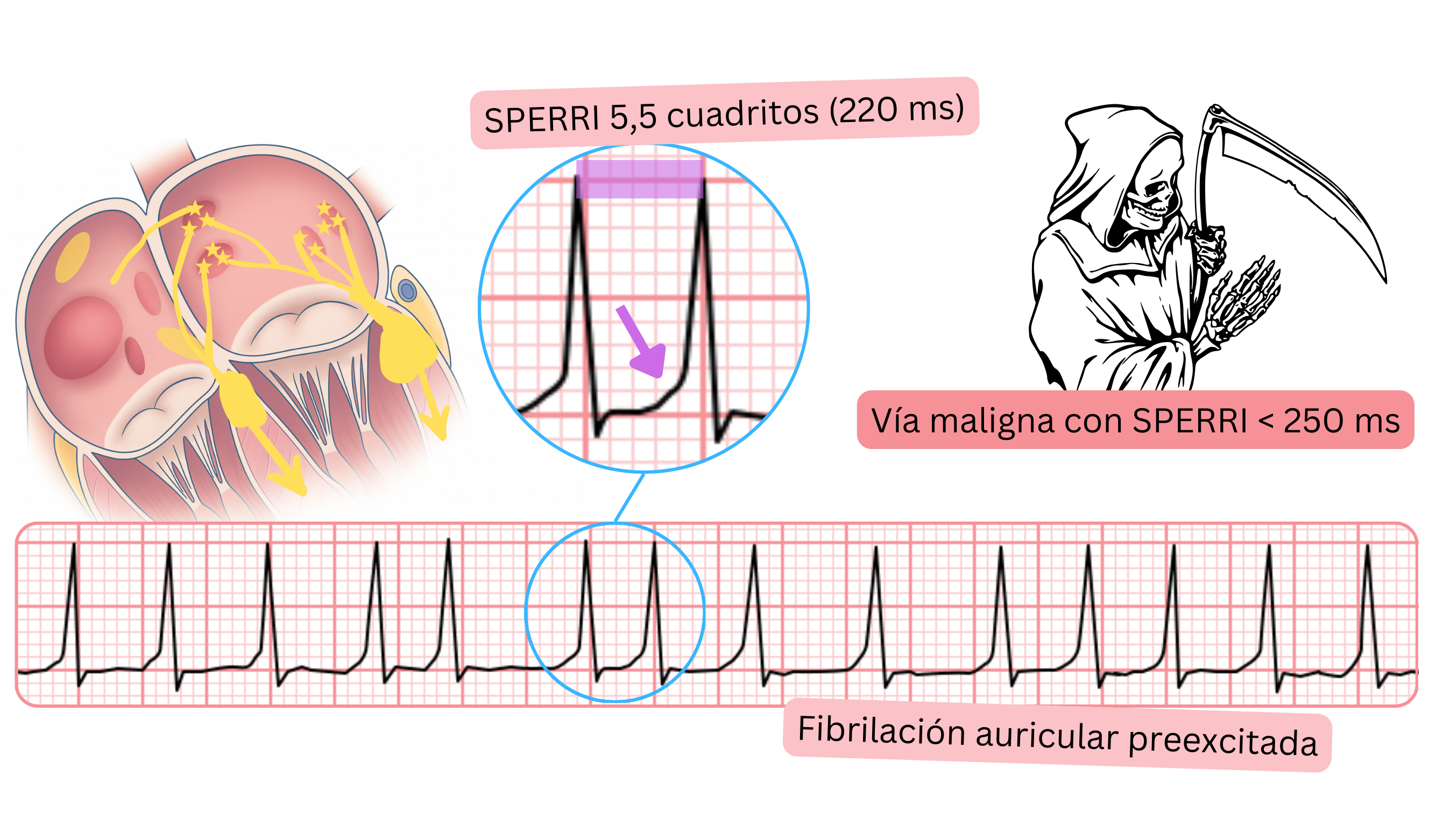
Fibrilación auricular preexcitada
- Si el paciente presenta una vía accesoria anterógrada, durante la FA los impulsos se conducen a los ventrículos tanto a través de la vía accesoria como del nodo AV.
- La FA preexcitada significa que durante la FA el ECG muestra una onda delta.
- Este paciente no debe recibir fármacos que bloqueen el nodo AV, ya que puede producirse fibrilación ventricular.
- Puede producirse fibrilación ventricular si el paciente presenta una vía accesoria maligna (SPERRI <250 ms).





