Pathophysiologie des Vorhofflimmerns
Das Substrat (Trigger und Substrat) für Vorhofflimmern (VHF) entwickelt sich, wenn infolge eines atrialen Remodelings (strukturell, mechanisch oder elektrisch) eine elektrische Störung der Vorhöfe entsteht. Das atriale Remodeling kann sein:
- Akut (innerhalb mehrerer Stunden)
- Chronisch (über mehrere Jahre)
Akutes atriales Remodeling
- Entwickelt sich innerhalb weniger Stunden im Rahmen eines akuten kritischen Zustands (z. B. Myokardinfarkt).
- Das akute Remodeling bildet sich häufig nach Behandlung des kritischen Zustands zurück.
- Akutes Remodeling ist in der Regel reversibel.
Chronisches atriales Remodeling
- Entwickelt sich über mehrere Jahre infolge einer atrialen Kardiomyopathie (ACMP).
- 10 % entstehen spontan ohne Risikofaktoren (genetische ACMP).
- 90 % entstehen aufgrund von Risikofaktoren.
- Chronisches Remodeling ist irreversibel.
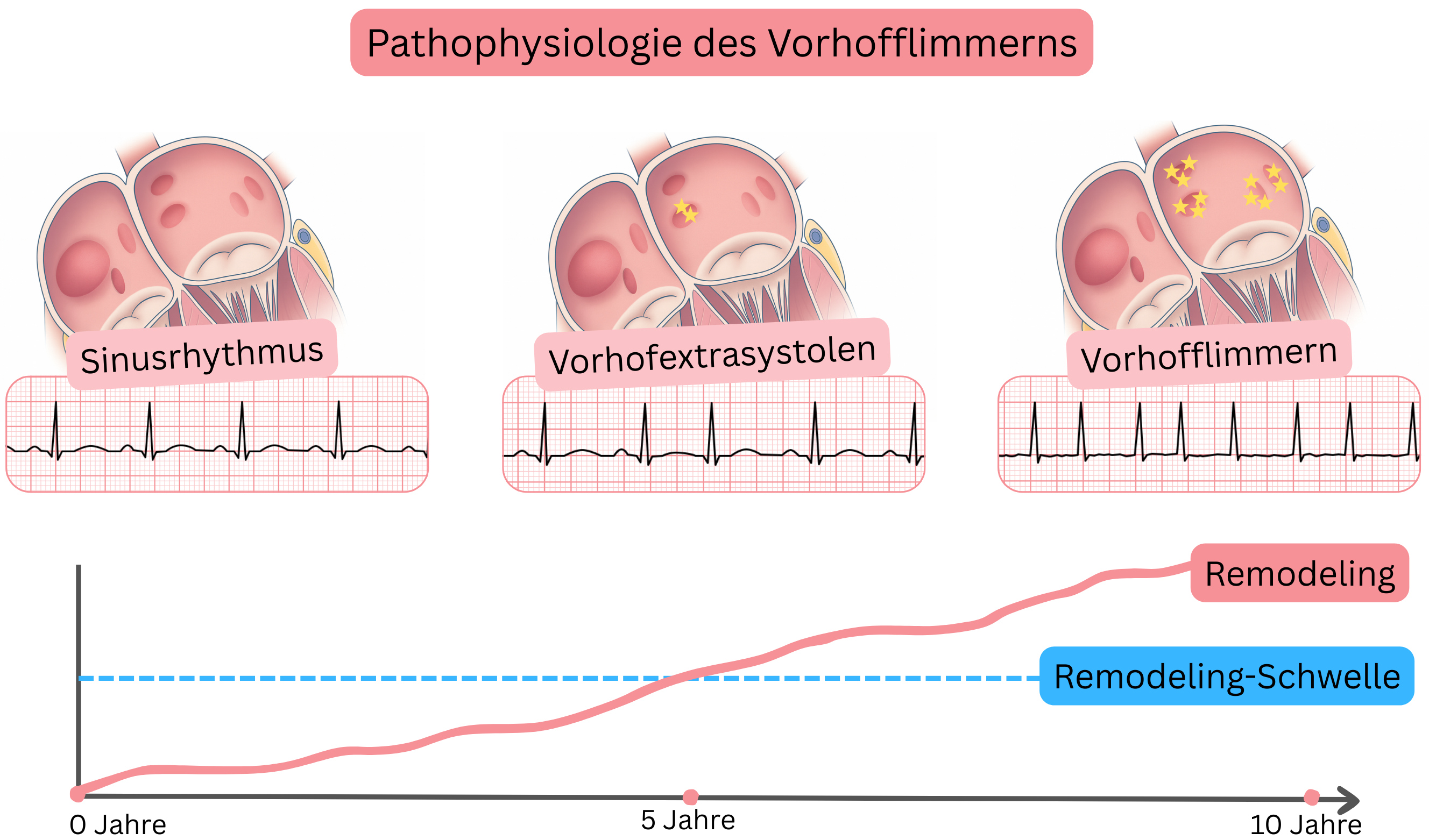
Das atriale Remodeling führt zur Entstehung eines Triggers in den Vorhöfen, wobei multiple elektrische Foci (5–20) unabhängig voneinander Impulse generieren und das Substrat aktivieren. Die resultierende Impulsfrequenz beträgt 300–600/min. Die Vorhöfe kontrahieren nicht mehr synchron, sondern flimmern.
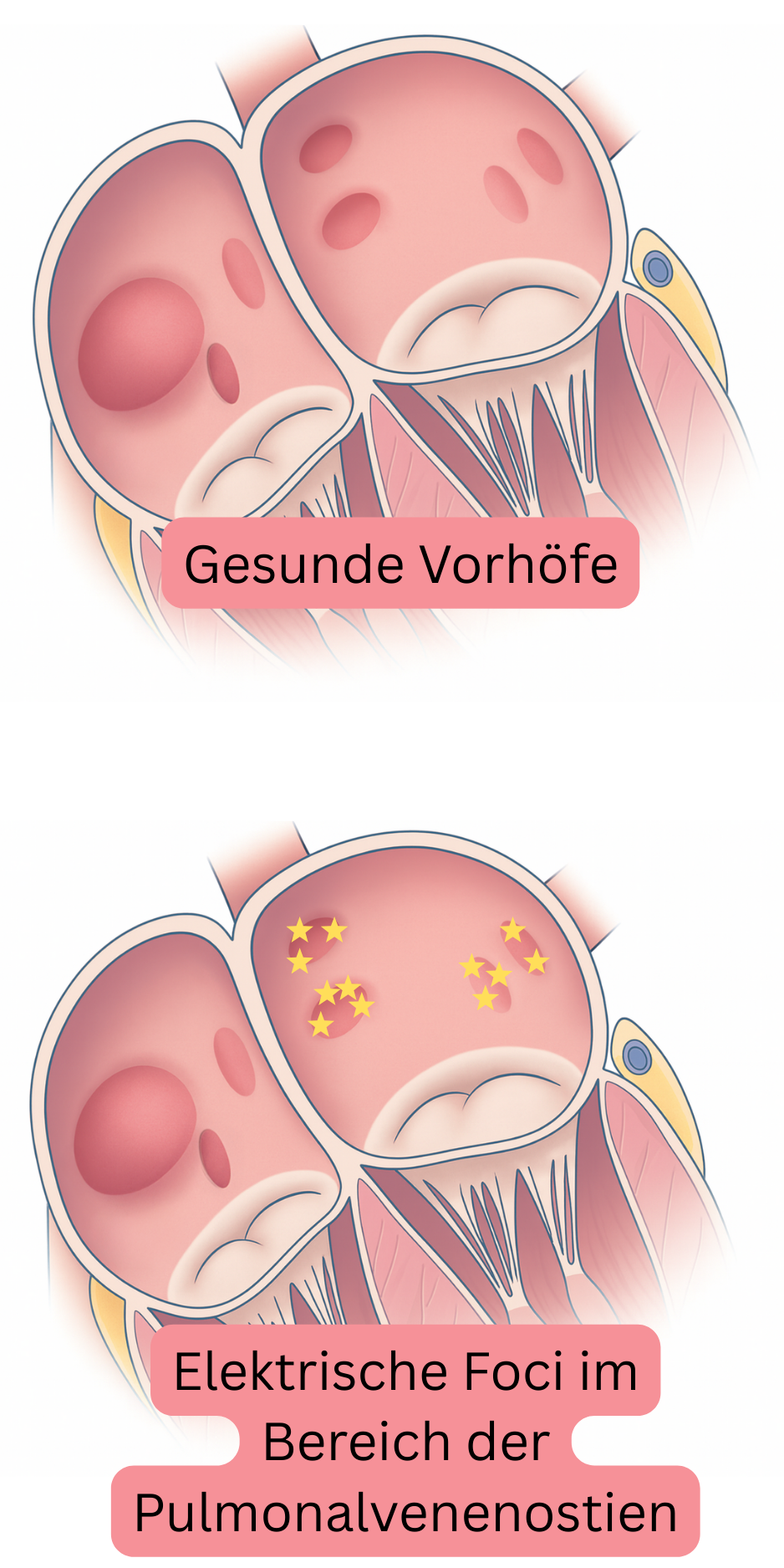
Das Remodeling beginnt am häufigsten im Bereich der Pulmonalvenenostien im linken Vorhof, wo sich sowohl Trigger als auch Substrat für VHF schrittweise entwickeln. Das Ostium ist die anatomische Region, in der die Pulmonalvene in den linken Vorhof einmündet. Anschließend breitet sich das Remodeling innerhalb von 5–15 Jahren progressiv auf den gesamten linken Vorhof und teilweise auch auf den rechten Vorhof aus.
| Pathophysiologie des Vorhofflimmerns |
| Das Substrat (Trigger und Substrat) für Vorhofflimmern entwickelt sich am häufigsten infolge einer atrialen Kardiomyopathie. |
| Der präfibrillatorische Zustand besteht aus Vorhofextrasystolen oder einer Vorhoftachykardie, die aus dem Bereich der Pulmonalvenenostien stammen und gelegentlich im EKG sichtbar sein können. |
| Der präfibrillatorische Zustand geht innerhalb von 6–12 Monaten in ein paroxysmales Vorhofflimmern über. |
| Paroxysmales Vorhofflimmern wird am häufigsten durch Vorhofextrasystolen oder eine Vorhoftachykardie ausgelöst, die aus den Pulmonalvenenostien stammen. |
Die Pulmonalvenenostien weisen im Vergleich zum Vorhofmyokard unterschiedliche elektrophysiologische Eigenschaften auf. Sie enthalten die höchste Dichte autonomer Nervenfasern und besitzen eine kurze Refraktärzeit. Daher führt bereits ein minimales Remodeling im Ostienbereich leicht zur Entstehung von Foci (Triggern), die Impulse durch getriggerte Aktivität oder abnorme Automatizität generieren. Diese Foci verursachen Vorhofextrasystolen oder eine Vorhoftachykardie, aktivieren das Substrat und initiieren VHF.
Präfibrillatorischer Zustand
- In remodelierten Pulmonalvenenostien entwickeln sich initial Vorhofextrasystolen (Trigger) oder kurz anhaltende (<60 s) Vorhoftachykardien. Diese Arrhythmien können nur sehr selten im EKG oder im Langzeit-EKG erfasst werden.
- Dies entspricht dem sogenannten präfibrillatorischen Zustand; der Patient hat noch kein VHF, jedoch erreicht der linke Vorhof in naher Zukunft (innerhalb von 6–12 Monaten) die sogenannte Remodeling-Schwelle, und es entwickelt sich VHF.
Remodeling-Schwelle
- Überschreitet das Remodeling die Remodeling-Schwelle (Substratbildung), tritt VHF auf.
- VHF entsteht, wenn Vorhofextrasystolen oder eine Vorhoftachykardie aus den Pulmonalvenenostien (Trigger) Foci in den Ostien und im Myokard des linken Vorhofs (Substrat) aktivieren. Diese Foci generieren anschließend Impulse mit einer Frequenz von 300–600/min.
- VHF beginnt meist als paroxysmales VHF (spontane Terminierung innerhalb von 7 Tagen).
Trigger des Vorhofflimmerns
- VHF wird am häufigsten durch Vorhofextrasystolen oder eine Vorhoftachykardie ausgelöst.
- Extrasystolen oder Tachykardien stammen am häufigsten aus Foci in den Pulmonalvenenostien, können jedoch auch außerhalb des Ostienbereichs lokalisiert sein.
Episode von Vorhofflimmern
- Während einer Episode von VHF entstehen Impulse in elektrischen Foci (innerhalb des Substrats) unabhängig voneinander mit einer Frequenz von 300–600/min. Der Sinusknoten wird deaktiviert, da er kontinuierlich durch Impulse aus diesen Foci depolarisiert wird.
- Die Vorhöfe depolarisieren asynchron und flimmern unkoordiniert mit einer Frequenz von 300–600/min.
- Die atriale elektrische Aktivität wird über den AV-Knoten, der als Filter fungiert, unregelmäßig auf die Ventrikel übergeleitet, meist mit einer Kammerfrequenz von <100/min.
Präexzitiertes Vorhofflimmern
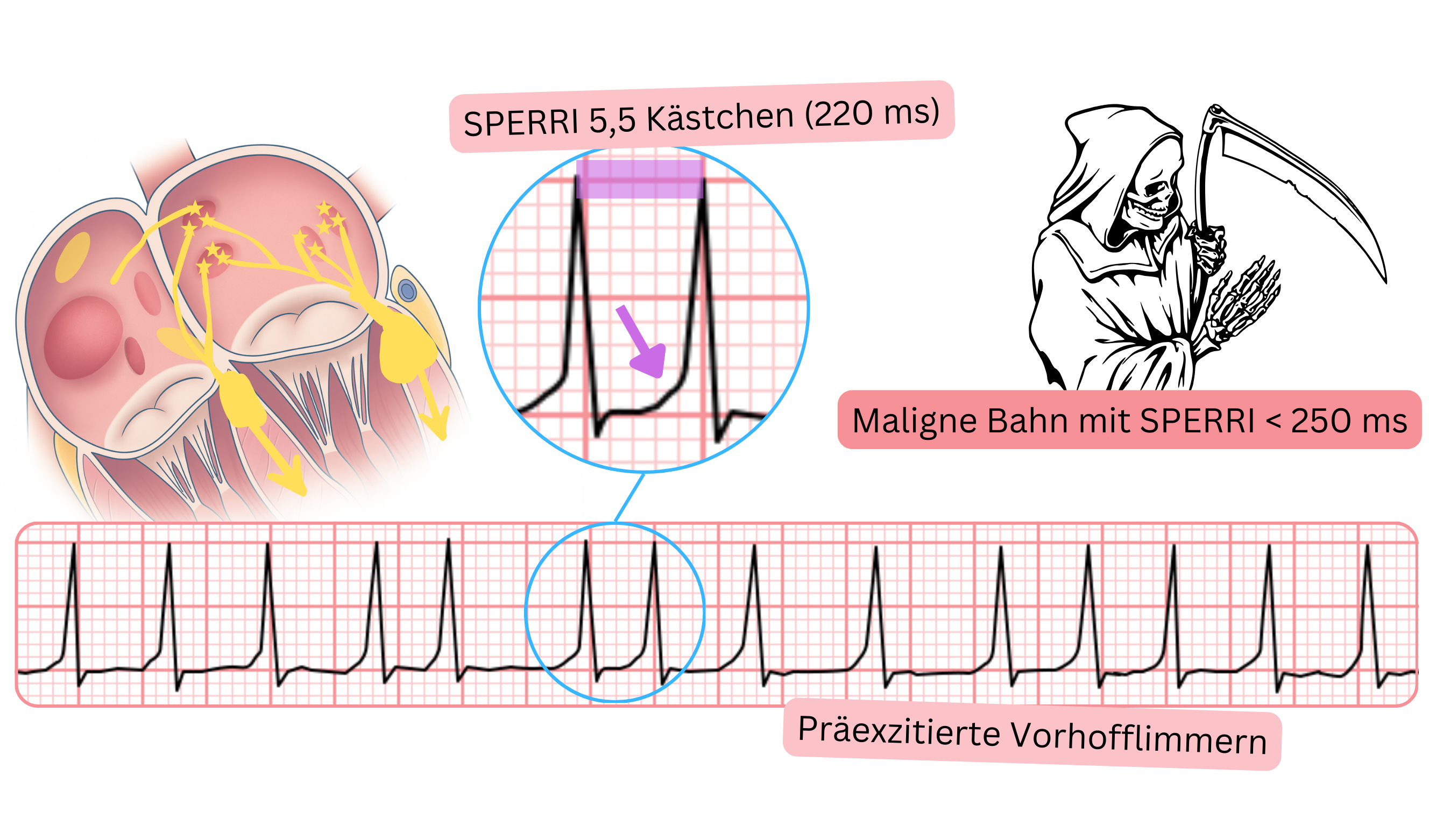
- Besteht eine antegrade akzessorische Leitungsbahn, werden die Impulse während des VHF sowohl über die akzessorische Leitungsbahn als auch über den AV-Knoten auf die Ventrikel übergeleitet.
- Präexzitiertes VHF bedeutet, dass im EKG während des VHF eine Deltawelle sichtbar ist.
- Solche Patientinnen und Patienten dürfen keine Medikamente erhalten, die den AV-Knoten blockieren, da Kammerflimmern auftreten kann.
- Kammerflimmern kann auftreten, wenn eine maligne akzessorische Leitungsbahn vorliegt (SPERRI <250 ms).





