

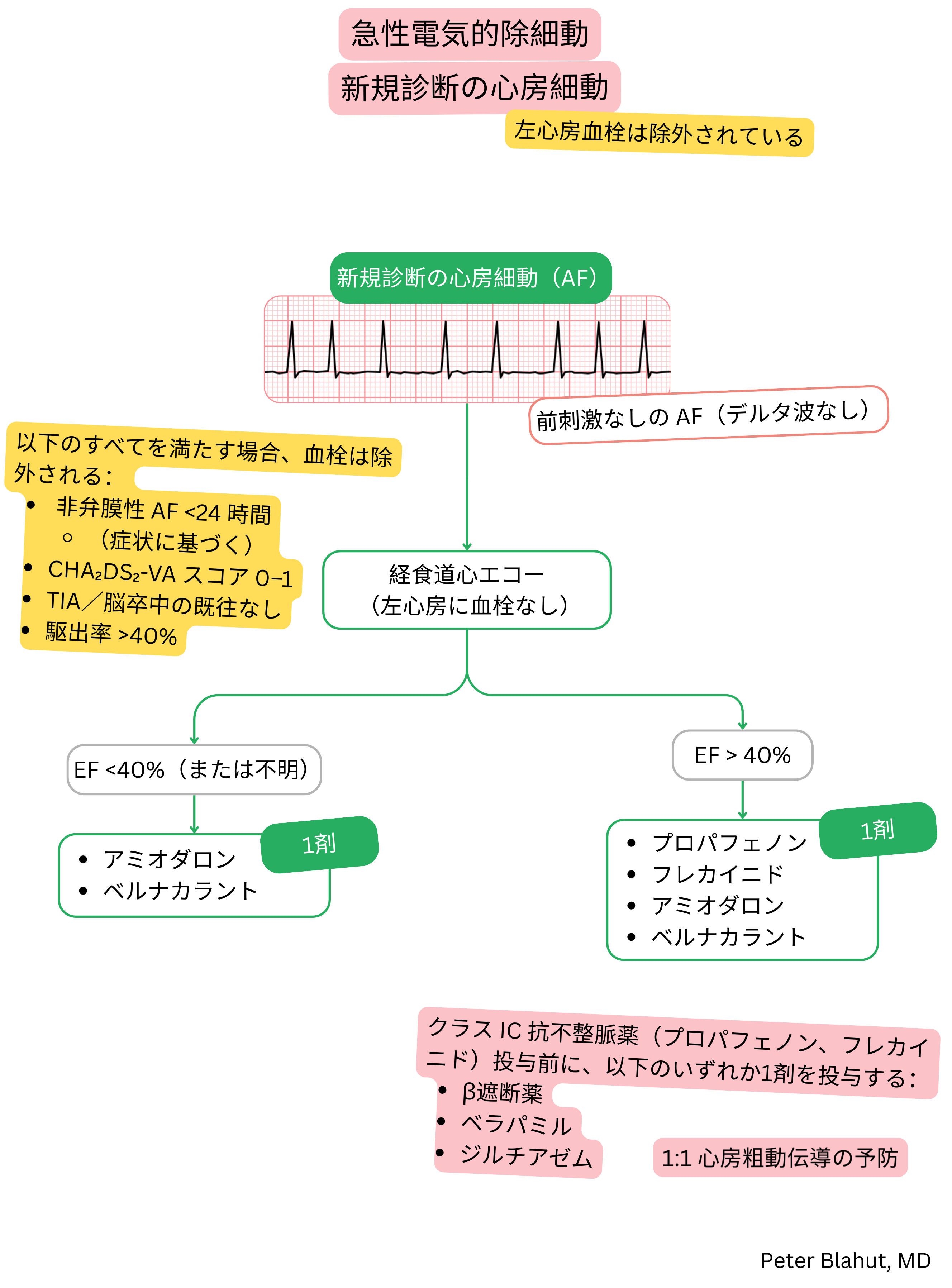
薬理学的(静脈内)カルディオバージョンは、心房細動の急性カルディオバージョンに用いられる。
心房細動に対する薬理学的(静脈内)カルディオバージョンの適応:
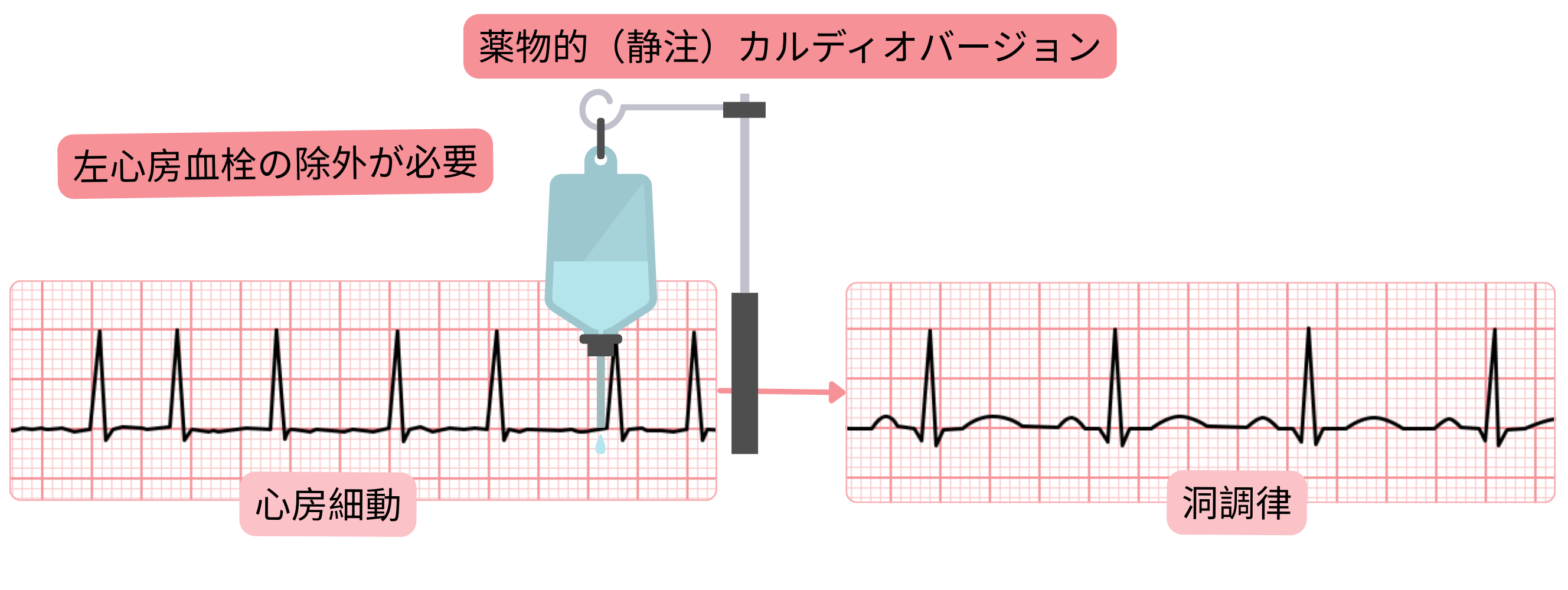
薬理学的(静脈内)カルディオバージョン前には、左房内血栓を除外する必要がある:
初回の心房細動発作で持続時間が<24時間の場合、血栓除外なしにカルディオバージョンを考慮してよい。
禁忌
相対的禁忌
心房細動の(静脈内)カルディオバージョンに用いる抗不整脈薬:
| 心房細動のカルディオバージョンに用いる抗不整脈薬(静脈内) | ||||
|---|---|---|---|---|
| 抗不整脈薬 | クラス | 洞調律回復までの時間 | 成功率 | 典型的患者 |
| プロパフェノン | IC | < 6時間 | 43–89 % | 器質的心疾患のない患者 |
| フレカイニド | IC | < 6時間 | 52–95 % | 器質的心疾患のない患者 |
| アミオダロン | III | 6–8時間 | 44–80 % | 器質的心疾患 / HFrEFを有する患者 |
| ベルナカラント | III | < 10分 | 50–70 % | 発症早期の心房細動(< 7日) |
| イブチリド | III |
30–90分(心房細動) < 60分(心房粗動) |
30–50 %(心房細動) 60–75 %(心房粗動) |
心房細動または心房粗動(副伝導路を伴う心房細動を含む) |
| プロカインアミド | IA | < 30分 | 50–75 % | 副伝導路を伴う心房細動 |
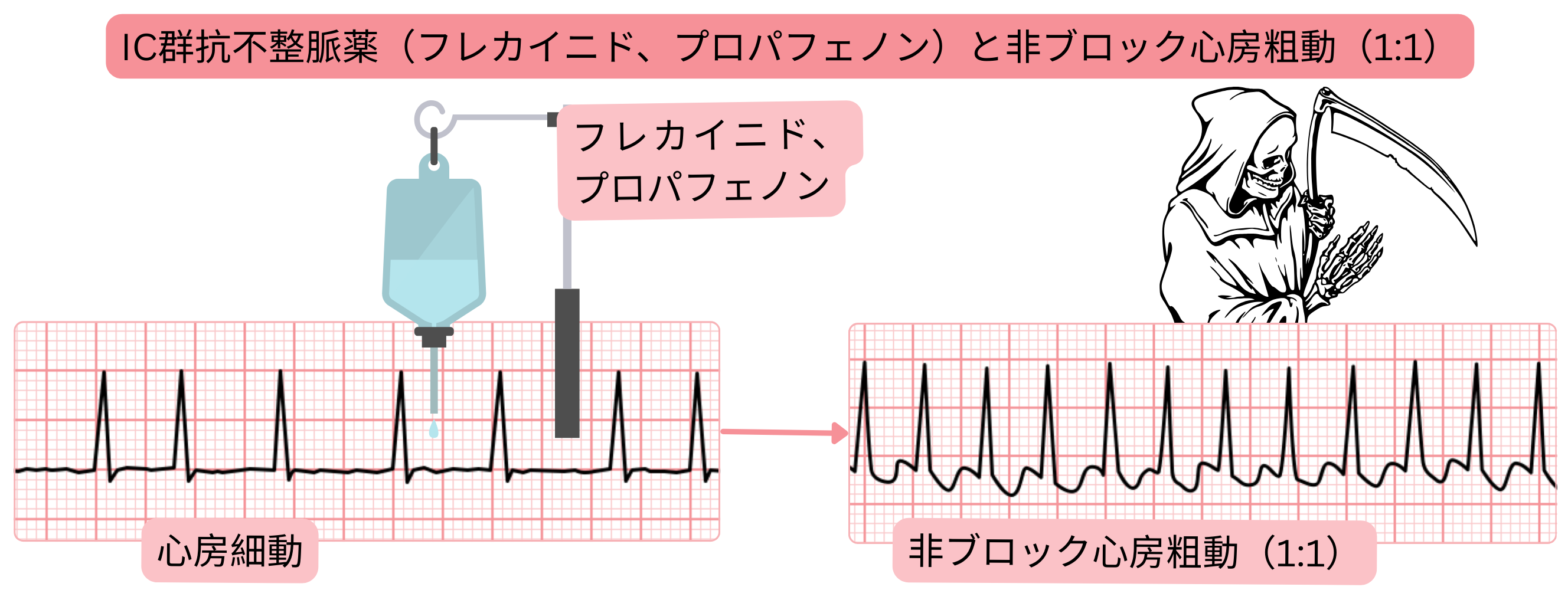
クラスIC抗不整脈薬と1:1房室伝導の心房粗動
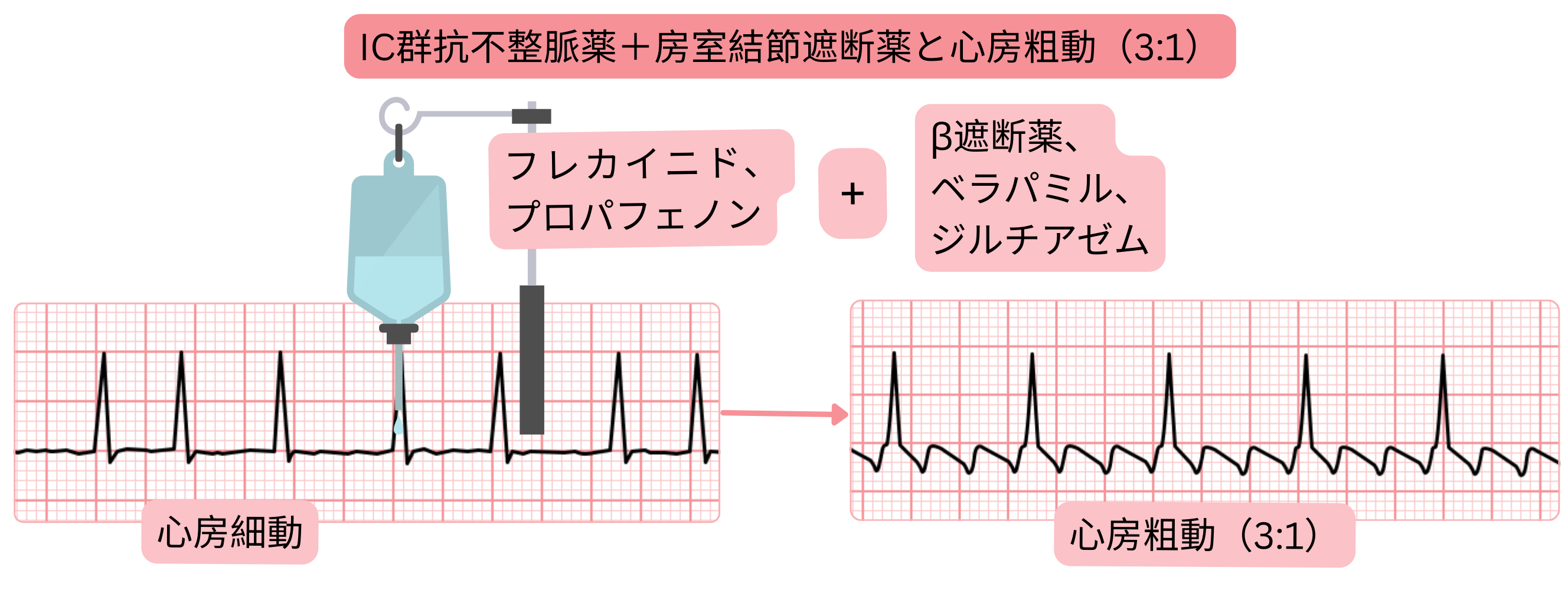
| クラスIC投与前の1:1房室伝導心房粗動の予防(プロパフェノン、フレカイニド) | |||
|---|---|---|---|
| 薬剤 | 投与経路 | 用量 | クラスIC投与前のタイミング |
| メトプロロール | 経口投与 | 25 mg | クラスIC投与30分前 |
| メトプロロール | 静脈内投与 | 5 mgを1–2分で投与 | クラスIC投与20分前 |
| ベラパミル | 経口投与 | 80 mg | クラスIC投与30分前 |
| ベラパミル | 静脈内投与 | 5 mgを1–2分で投与 | クラスIC投与5分前 |
| ジルチアゼム | 経口投与 | 60 mg | クラスIC投与30分前 |
| ジルチアゼム | 静脈内投与 | 15 mgを1–2分で投与 | クラスIC投与5分前 |
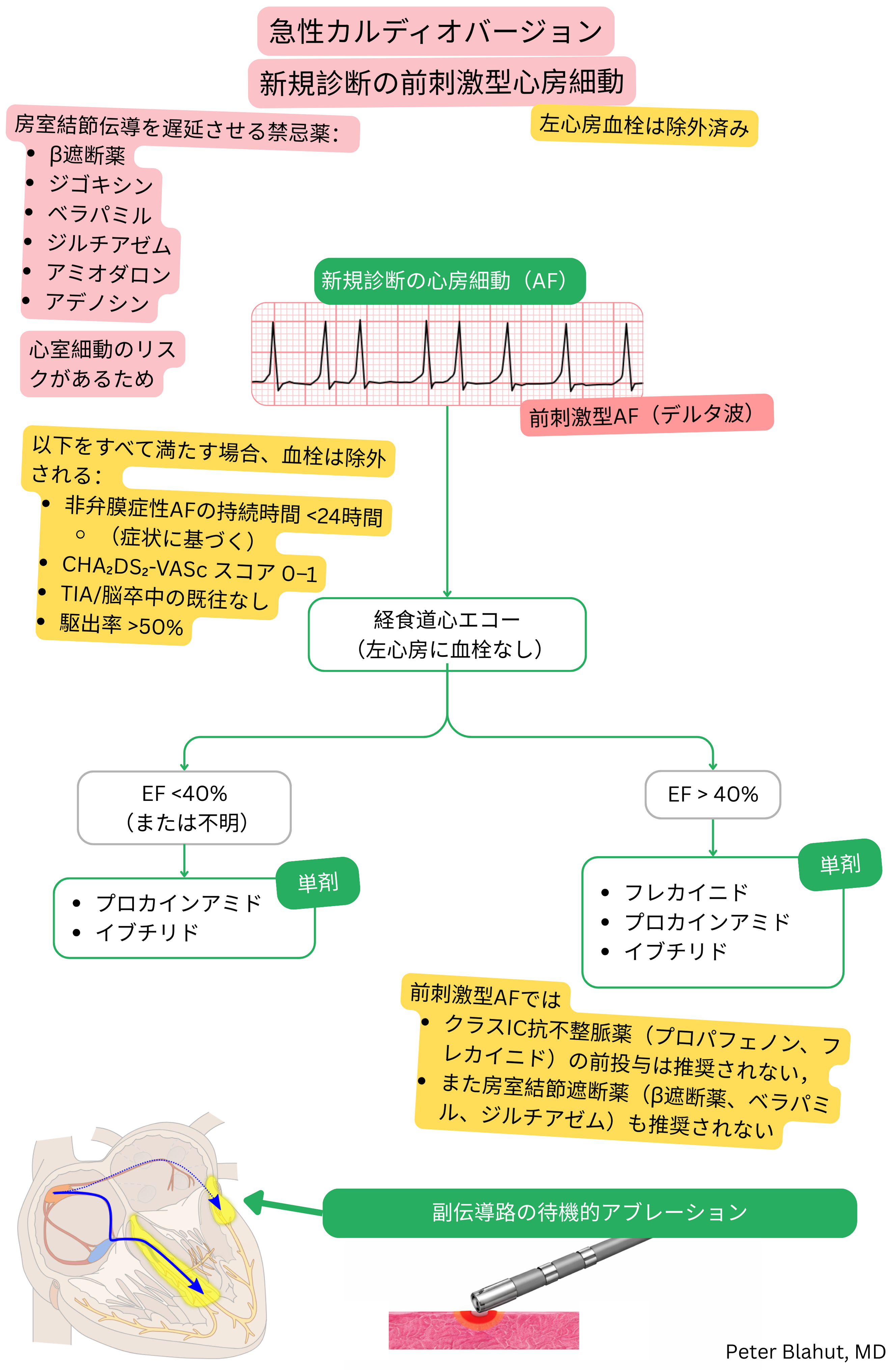
副伝導路を伴う心房細動では、副伝導路の有効不応期(ERP)を延長する抗不整脈薬が推奨される:
副伝導路を伴う心房細動では、房室結節伝導を抑制する薬剤は禁忌である。
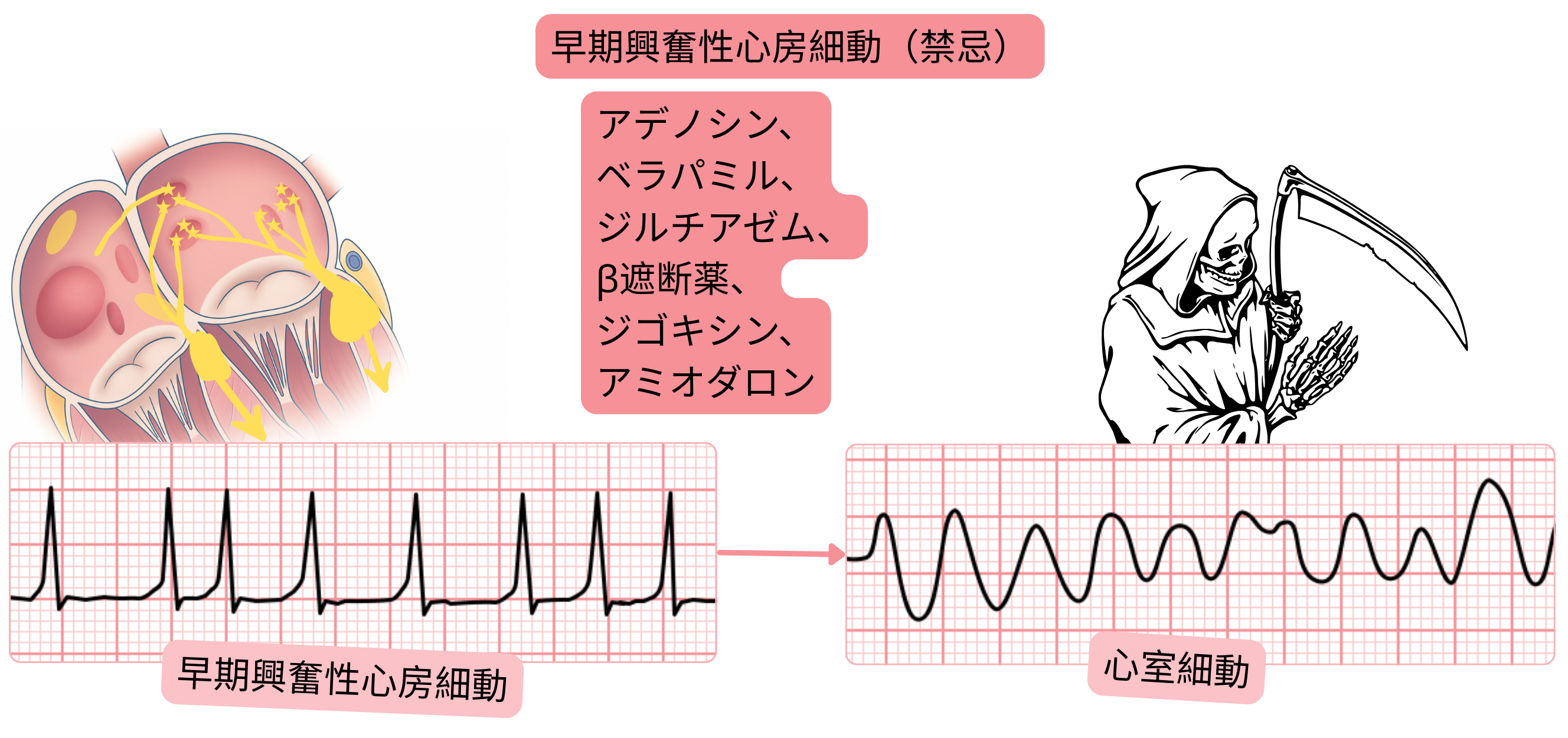
| 禁忌の抗不整脈薬 – 副伝導路を伴う心房細動 | ||
|---|---|---|
| 薬剤 | クラス | 禁忌理由 |
| ベラパミル、ジルチアゼム | IV(Ca2+チャネル遮断薬) | 房室結節のみを抑制 → 副伝導路を介した伝導が増加する |
| β遮断薬 | II | 房室結節を抑制 → 副伝導路を介した速い1:1伝導のリスク |
| ジゴキシン | 強心薬、房室結節遮断薬 | 副交感神経緊張を増加 → 房室結節抑制、かつ副伝導路優位の伝導 |
| アデノシン | 房室結節遮断薬 | 房室結節を遮断 → 副伝導路を介した速いインパルス伝導を許容する |
| アミオダロン(静脈内) | III | 副伝導路への作用が予測困難であり、伝導促進のリスクがある |
カルディオバージョン後の洞調律(SR)維持は、抗不整脈治療下であっても個別である。
心房細動カルディオバージョン後の徐脈に対するアトロピン投与:
| 心房細動に対する薬理学的(静脈内)カルディオバージョン | クラス |
|---|---|
以下すべてを満たす場合、左房内血栓は除外されたとみなす:
|
I |
| 器質的心疾患のない患者における心房細動の薬理学的カルディオバージョンには、フレカイニドまたはプロパフェノン(静脈内)を推奨する。 | I |
| クラスIC抗不整脈薬(フレカイニド、プロパフェノン)投与前に、1:1房室伝導の心房粗動を予防するため、房室結節抑制薬(β遮断薬、ベラパミル、ジルチアゼム)を投与することを考慮する。 | IIa |
| EF >40%で、過去30日以内の心筋梗塞がなく、重症大動脈弁狭窄症を有さない患者における心房細動の薬理学的カルディオバージョンには、ベルナカラント(静脈内)を推奨する。 | I |
| 器質的心疾患を有する患者における心房細動の薬理学的カルディオバージョンには、アミオダロン(静脈内)を推奨する。 | I |
ペースメーカー非植込み患者で以下を有する場合、薬理学的カルディオバージョンは推奨されない:
|
III |
副伝導路を伴う心房細動では、以下は禁忌である:
|
III |
これらのガイドラインは非公式であり、いかなる専門的な心臓病学会が発行した正式なガイドラインを代表するものではありません。教育および情報提供のみを目的としています。
