

La cardioversion pharmacologique (intraveineuse) est utilisée pour la cardioversion aiguë de la fibrillation atriale (FA).
Indications de la cardioversion pharmacologique (intraveineuse) de la FA :

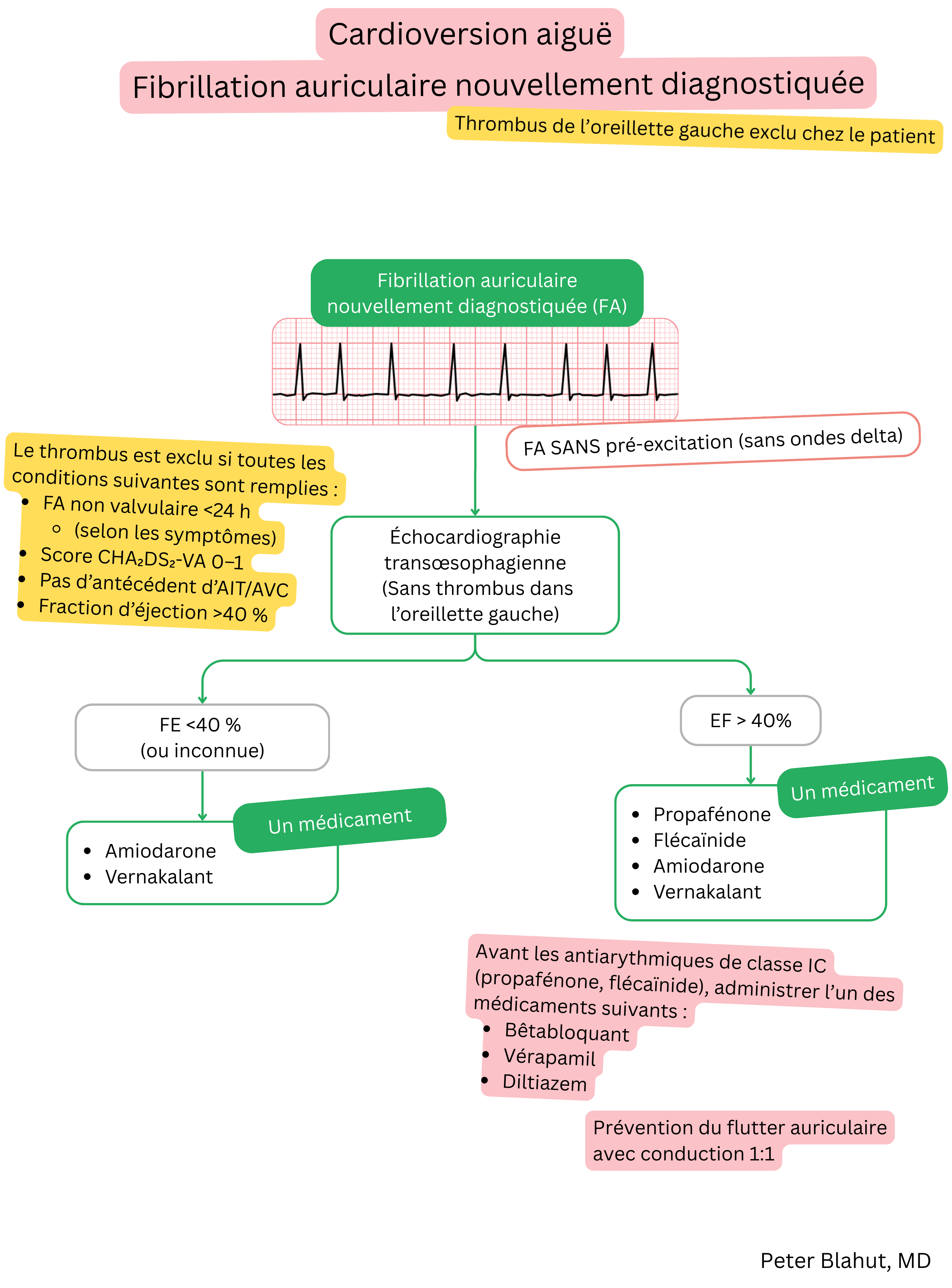
Avant la cardioversion pharmacologique (intraveineuse), un thrombus de l’oreillette gauche doit être exclu :
Si le patient présente un premier épisode de FA durant <24 heures, une cardioversion peut être envisagée sans exclusion de thrombus.
Contre-indications
Contre-indications relatives
Médicaments antiarythmiques utilisés pour la cardioversion (intraveineuse) de la FA :
| Médicaments antiarythmiques pour la cardioversion de la fibrillation atriale (intraveineuse) | ||||
|---|---|---|---|---|
| Médicament antiarythmique | Classe | Délai de conversion | Taux de succès | Patient type |
| Propafénone | IC | < 6 h | 43–89 % | Patient sans cardiopathie structurelle |
| Flécaïnide | IC | < 6 h | 52–95 % | Patient sans cardiopathie structurelle |
| Amiodarone | III | 6–8 h | 44–80 % | Patient avec cardiopathie structurelle / IC à FEVG réduite |
| Vernakalant | III | < 10 min | 50–70 % | FA récente (< 7 jours) |
| Ibutilide | III |
30–90 min (FA) < 60 min (flutter atrial) |
30–50 % (FA) 60–75 % (flutter atrial) |
FA ou flutter atrial, incluant la FA pré-excitée |
| Procaïnamide | IA | < 30 min | 50–75 % | FA avec pré-excitation |
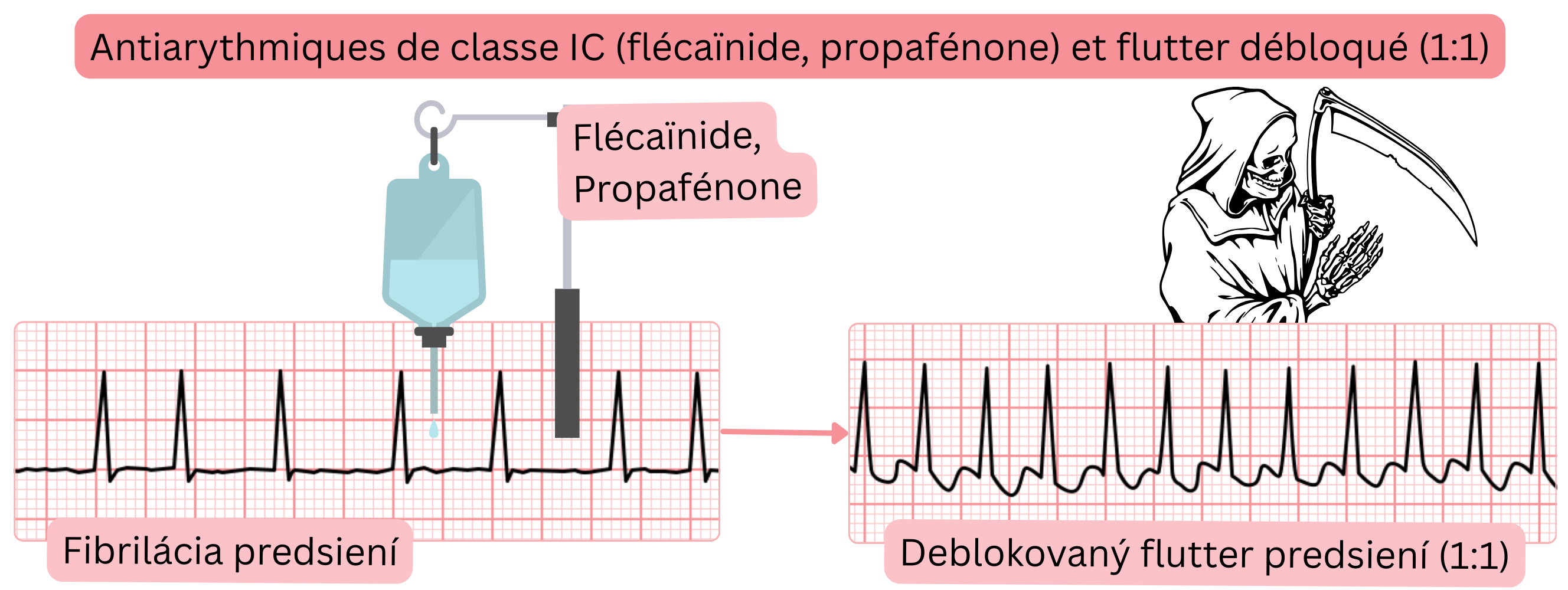
Antiarythmiques de classe IC et flutter atrial conduit en 1:1
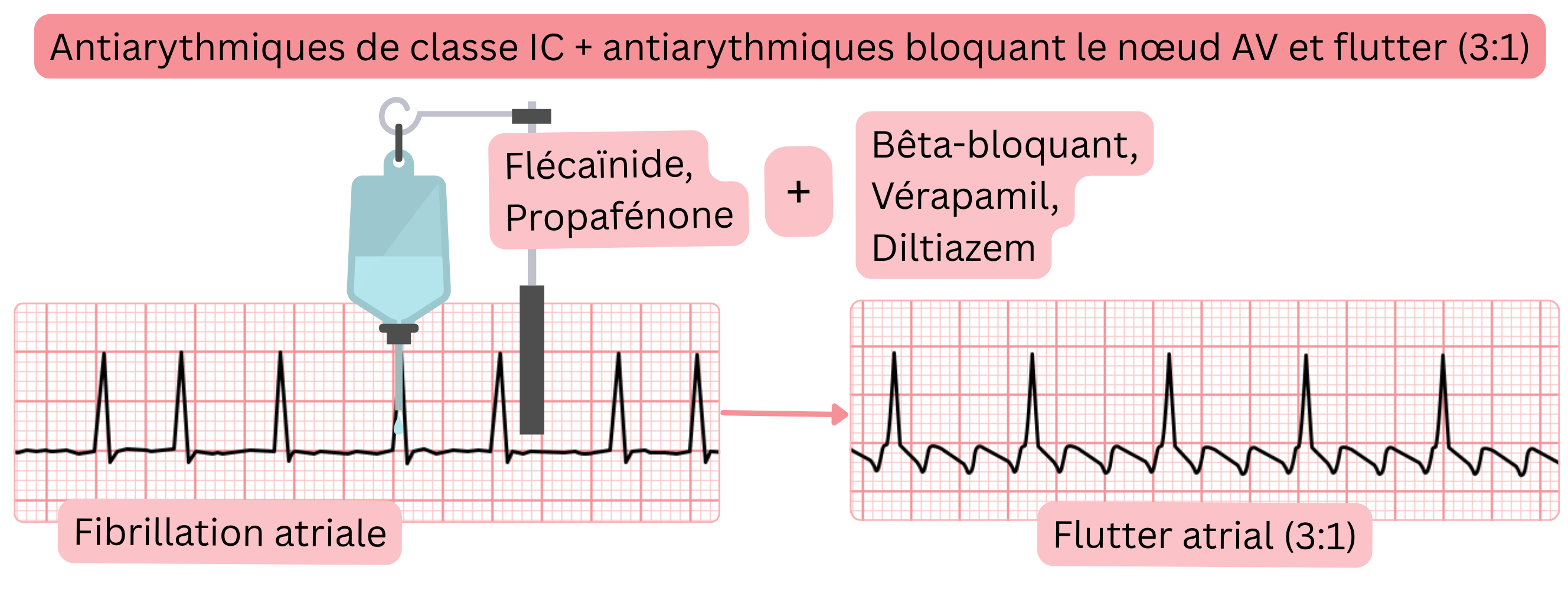
| Prévention d’un flutter atrial conduit en 1:1 avant l’administration d’une classe IC (propafénone, flécaïnide) | |||
|---|---|---|---|
| Médicament | Voie | Dose | Délai avant la classe IC |
| Métoprolol | orale | 25 mg | 30 min avant l’administration de la classe IC |
| Métoprolol | intraveineuse | 5 mg administrés sur 1–2 minutes | 20 min avant l’administration de la classe IC |
| Vérapamil | orale | 80 mg | 30 min avant l’administration de la classe IC |
| Vérapamil | intraveineuse | 5 mg administrés sur 1–2 minutes | 5 min avant l’administration de la classe IC |
| Diltiazem | orale | 60 mg | 30 min avant l’administration de la classe IC |
| Diltiazem | intraveineuse | 15 mg administrés sur 1–2 minutes | 5 min avant l’administration de la classe IC |
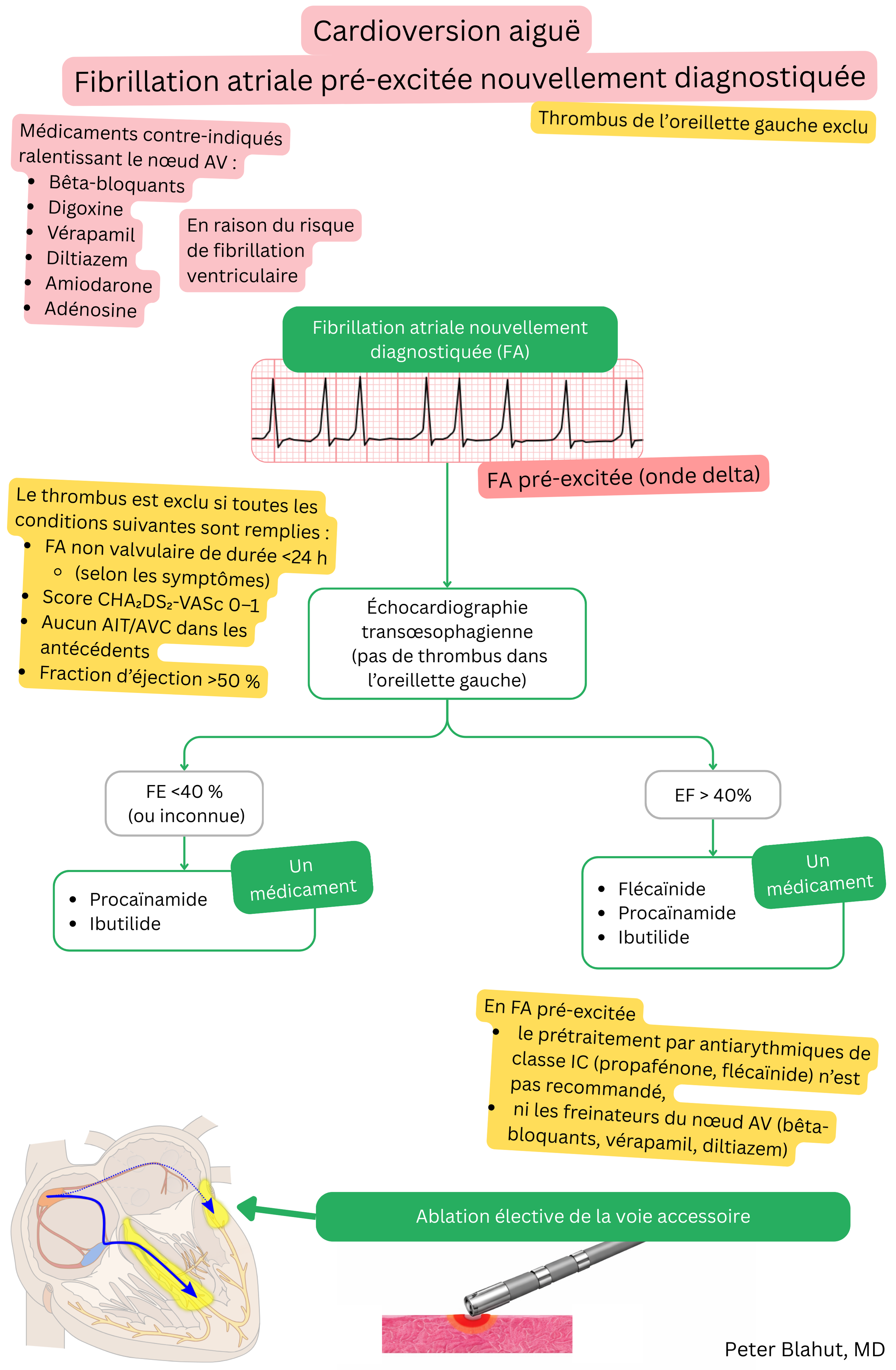
En cas de FA pré-excitée, les antiarythmiques qui prolongent la période réfractaire effective (PRE) de la voie accessoire sont recommandés :
En cas de FA pré-excitée, les antiarythmiques ralentissant la conduction nodale AV sont contre-indiqués.

| Antiarythmiques contre-indiqués – fibrillation atriale pré-excitée | ||
|---|---|---|
| Médicament | Classe | Raison de la contre-indication |
| Vérapamil, diltiazem | IV (inhibiteurs des canaux Ca2+) | Ralentissent uniquement le nœud AV → augmentent la conduction via la voie accessoire |
| Bêta-bloquants | II | Ralentissent le nœud AV → risque de conduction rapide en 1:1 via la voie accessoire |
| Digoxine | Agent inotrope, ralentisseur nodal AV | Augmente le tonus parasympathique → ralentissement nodal AV, conduction préférentielle via la voie accessoire |
| Adénosine | Ralentisseur nodal AV | Bloque le nœud AV → permet une conduction rapide des impulsions via la voie accessoire |
| Amiodarone (intraveineuse) | III | Effet imprévisible sur la voie accessoire, risque d’accélération de la conduction |
Le maintien du rythme sinusal (RS) après cardioversion, malgré un traitement antiarythmique, est individuel.
Posologie de l’atropine en cas de bradycardie après cardioversion de FA :
| Cardioversion pharmacologique (intraveineuse) de la fibrillation atriale | Classe |
|---|---|
Un thrombus de l’oreillette gauche est considéré comme exclu si tous les critères suivants sont remplis :
|
I |
| La flécaïnide ou la propafénone (intraveineuses) sont recommandées pour la cardioversion pharmacologique de la fibrillation atriale chez les patients sans cardiopathie structurelle. | I |
| Avant l’administration d’antiarythmiques de classe IC (flécaïnide, propafénone), des ralentisseurs nodaux AV (bêta-bloquant, vérapamil, diltiazem) doivent être administrés afin de prévenir un flutter atrial conduit en 1:1. | IIa |
| Le vernakalant (intraveineux) est recommandé pour la cardioversion pharmacologique de la fibrillation atriale chez les patients avec une FE >40 %, sans infarctus du myocarde dans les 30 derniers jours et sans sténose aortique sévère. | I |
| L’amiodarone (intraveineuse) est recommandée pour la cardioversion pharmacologique de la fibrillation atriale chez les patients avec cardiopathie structurelle. | I |
La cardioversion pharmacologique n’est pas recommandée chez les patients (sans stimulateur) présentant :
|
III |
En cas de FA pré-excitée, les traitements suivants sont contre-indiqués :
|
III |
Ces recommandations sont non officielles et ne représentent pas des recommandations formelles émises par une société professionnelle de cardiologie. Elles sont destinées uniquement à des fins éducatives et informatives.
