

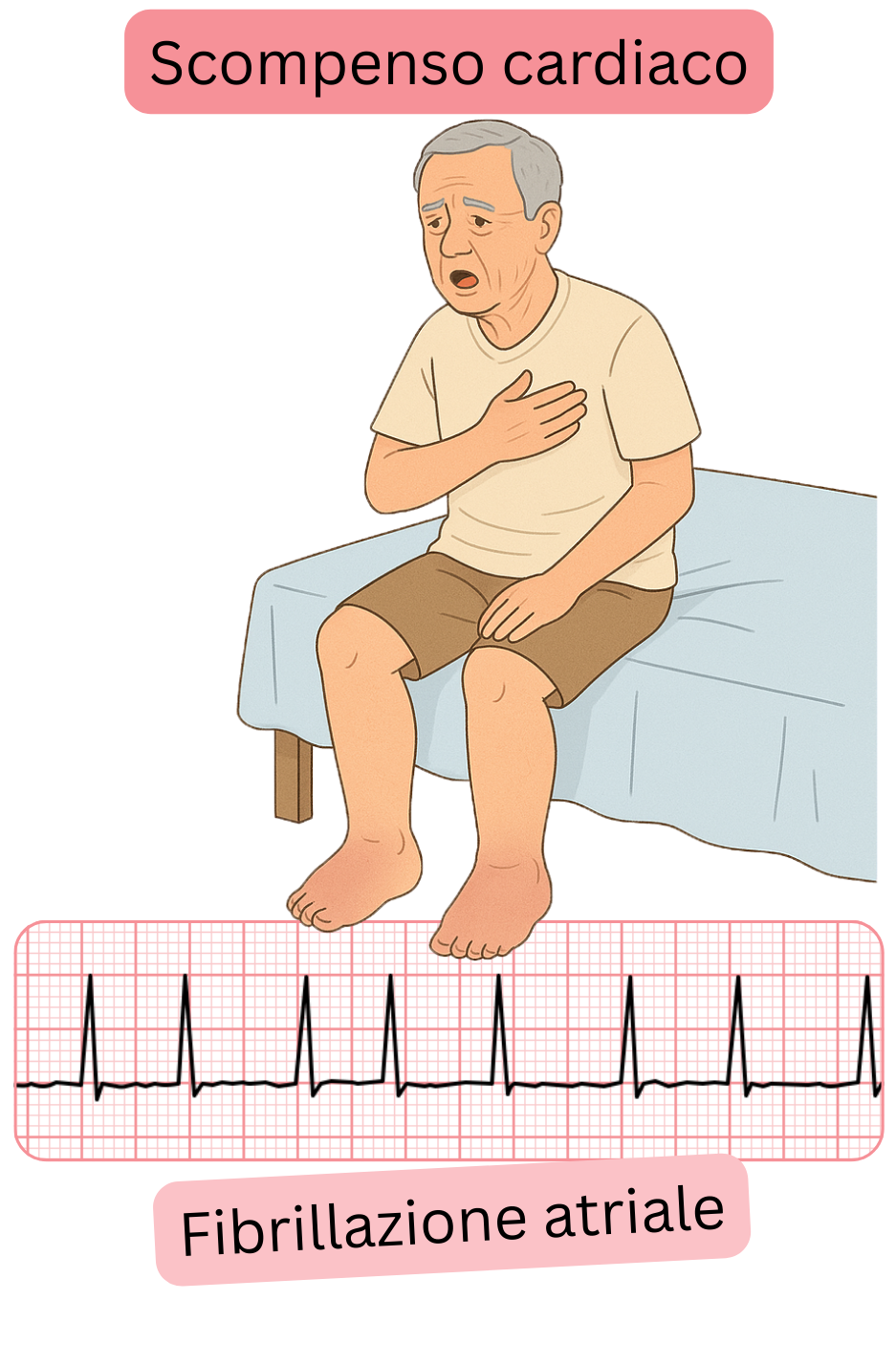
La fibrillazione atriale (FA), indipendentemente dalla classificazione per episodi (parossistica, persistente, permanente), causa complicanze, principalmente attraverso i seguenti meccanismi:
Tromboembolismo
Terapia anticoagulante
Microembolizzazione
Risposta ventricolare rapida
Asincronia atrioventricolare
Ipopoperfusione cerebrale
Rimodellamento strutturale atriale
Il rischio di complicanze gravi è <5 % se il paziente è trattato adeguatamente secondo l’algoritmo SKC.
Le complicanze più comuni della FA sono riportate nella tabella seguente.
| Complicanze della fibrillazione atriale | ||
|---|---|---|
| Complicanza | Incidenza | Descrizione |
| Insufficienza cardiaca | 30–40% | Si sviluppa dopo alcuni mesi fino ad anni, principalmente nella FA tachicardica persistente (>100/min.). |
| Cardiomiopatia indotta da tachicardia | 10–20% | Si sviluppa dopo alcuni mesi fino ad anni, principalmente nella FA tachicardica persistente. Dopo un trattamento adeguato della FA, è reversibile entro 3–6 mesi. |
| Disfunzione cognitiva / demenza | 5–20% |
Conseguenza di microembolizzazione e ridotta perfusione cerebrale. Si verifica principalmente in caso di terapia anticoagulante inadeguata. |
| Ictus ischemico, attacco ischemico transitorio | 1–20% | Conseguenza di tromboembolismo originato dall’atrio sinistro. Il rischio è stimato mediante lo score CHA2DS2-VA. |
| Sanguinamento | 2–4% | Si verifica più comunemente in caso di sovradosaggio della terapia anticoagulante. Il warfarin comporta un rischio maggiore rispetto ai NOAC. |
| Embolizzazione sistemica | 1–3% |
Arterie più frequentemente interessate:
|
| Infarto miocardico | 1–2% | Conseguenza di ischemia coronarica durante FA tachicardica o di embolizzazione. |
| Emorragia intracranica | 0.5% | Si verifica più comunemente in caso di sovradosaggio della terapia anticoagulante. Il warfarin comporta un rischio maggiore rispetto ai NOAC. |
NOAC – Anticoagulante orale non antagonista della vitamina K (Dabigatran, Rivaroxaban, Apixaban, Edoxaban)
I pazienti con FA hanno un rischio di mortalità 2× più elevato rispetto ai pazienti senza FA.
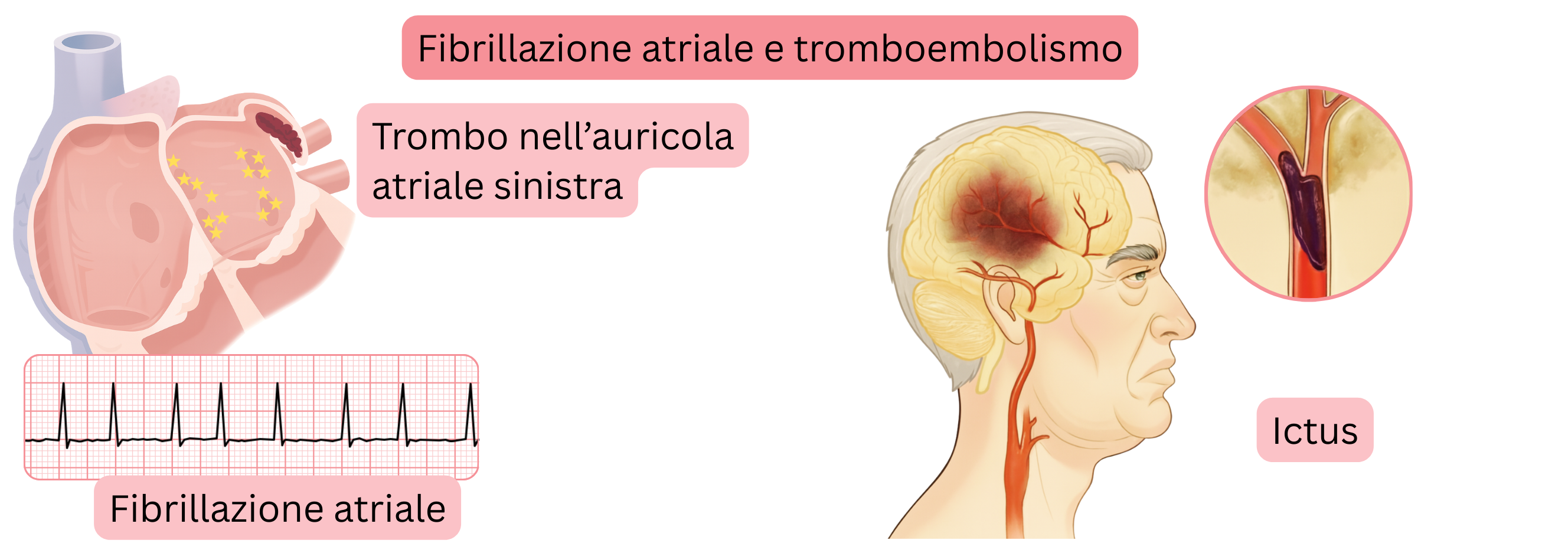
La complicanza più grave della FA è l’ictus ischemico.
Nel 2001 è stato introdotto lo score CHADS2,
Nel 2009 è stato introdotto lo score CHA2DS2-VASc,
Nel 2025 ha iniziato a essere utilizzato lo score CHA2DS2-VA,
Il rischio di ictus ischemico nei pazienti con FA, indipendentemente dalla classificazione (FA parossistica, FA persistente, FA permanente), è stimato mediante lo score CHA2DS2-VA.
| Fibrillazione atriale e rischio di ictus secondo lo score CHA2DS2-VA (per 1 anno) | ||
|---|---|---|
| Score CHA2DS2-VA | Rischio di ictus (senza NOAC) | Rischio di ictus (con NOAC) |
| 0 | 0.5 % | 0.2 % |
| 1 | 1.5 % | 0.5 % |
| 2 | 3 % | 1.0 % |
| 3 | 5 % | 1.8 % |
| 4 | 7 % | 2.6 % |
| 5 | 11 % | 3.9 % |
| 6 | 14 % | 5.4 % |
| 7 | 15 % | 5.1 % |
| 8 | 19 % | 6.8 % |
NOAC – Anticoagulante orale non antagonista della vitamina K (Dabigatran, Rivaroxaban, Apixaban, Edoxaban). Ictus – accidente cerebrovascolare
Queste linee guida sono non ufficiali e non rappresentano linee guida formali emesse da alcuna società professionale di cardiologia. Sono destinate esclusivamente a scopi educativi e informativi.
